Eficacia de la intervención enfermera en la adherencia al tratamiento en pacientes diabéticos tipo 2
Sección: En Portada
Cómo citar este artículo
Lozano Del Hoyo ML, Armalé Casado MJ, Martes López C, Risco Otaolaurruchi MC, Martinez Menjón C, Bescos Pérez C. Eficacia de la intervención enfermera en la adherencia al tratamiento en pacientes diabéticos tipo 2. Metas Enferm 2013; 16(6):21-26.
Autores
Mª Luisa Lozano Del Hoyo, José Armalé Casado, Carmen Martes López, María Concepción Risco Otaolaurruchi, Carmen Martinez Menjón, Carmen Bescos Pérez
Enfermeras del Centro de Salud “Las Fuentes Norte”. Zaragoza.
Contacto:
Mª Luisa Lozano Del Hoyo. C/ Escultor Félix Burriel, 1, 3º A. 50008 Zaragoza.
Email: mllozano@salud.aragon.es
Titulo:
Eficacia de la intervención enfermera en la adherencia al tratamiento en pacientes diabéticos tipo 2
Resumen
Objetivo: evaluar si la intervención explícita dirigida a mejorar la adherencia al tratamiento farmacológico (dosis y horarios prescritos) supone una mejoría en la utilización correcta de los mismos y, como consecuencia, una mejora del control metabólico (reducción de la HbAc1) en los pacientes con diabetes tipo 2.
Método: estudio cuasiexperimental, antes-después de una intervención comunitaria no controlada, en los años 2010-2011, con pacientes diabéticos tipo 2 de la cartera de servicios del Centro de Salud “Las Fuentes Norte” de Zaragoza, con tratamiento farmacológico y seguimiento en la consulta de Enfermería. Para valorar el cumplimiento terapéutico de los enfermos se utilizaron métodos directos, como control de glucemia basal y HbAc1, y métodos indirectos, como las entrevistas estructuradas, a partir de una encuesta consensuada por los investigadores.
Resultados: 232 pacientes estudiados, divididos al 50% entre hombres y mujeres, el 56% mayores de 70 años. Antes de la intervención, un 55,2% de los mismos tenían una glucemia > 140 mg/dl; el 45,7% una HbAc1 > 7%; el 22% tenía LDL-colesterol > 130 mg/dl y solamente un 25% el IMC < del 27; y un 70,3% triglicéridos < 150 mg/dl. Se produjo un cambio de mala a buena adherencia en el 10,9% (5) de los pacientes con tratamiento de insulina, en el 49,3% (106) de los que tomaban antidiabéticos orales y en 17,2% (25) de los que tenían tratamiento con hipolipemiantes. El resto de enfermos tenían buena adherencia y la mantuvieron hasta el final del estudio. En los enfermos que han mejorado la adhesión al tratamiento se produjo una disminución significativa de HbAc1 (p ≤ 0,001) con independencia del tratamiento prescrito.
Conclusiones: insistir en que la toma de los fármacos ha mejorado el control metabólico. Hay que identificar pacientes con baja adherencia y desarrollar estrategias que les ayuden a reconocer sus medicaciones y posología, como entregar una hoja personalizada con la dosificación y horarios.
Palabras clave:
Title:
Efficacy of nursing intervention in treatment compliance for type 2 diabetic patients
Abstract:
schedule) represents an improvement in their correct use and, consequently, an improvement in metabolic control (HbAc1 reduction) in patients with Type 2 Diabetes.
Method: Quasi-experimental before-and-after study of an outpatient intervention without control arm, during 2010-2011, with Type 2 diabetic patients from the services portfolio in the “Las Fuentes Norte” Public Health Centre, Zaragoza, with pharmacological treatment and
follow-up by the Nursing Unit. In order to assess treatment compliance by patients, direct methods such as basal glycemic and HbAc1 control were used, as well as indirect methods, such as structured interviews, based on a survey by consensus with investigators.
Results: 232 patients were studied, with a 50-50% split between male and female, and 56% of which were over 70-year-old. Before the intervention, 55.2% of patients had glycemia > 140 mg/dl; 45.7% had HbAc1 > 7%; 22% had LDL-cholesterol > 130 mg/dl and only 25% had BMI <27; and 70-3% of patients had triglycerides < 150 mg/dl. There was a change from poor to good compliance in 10.9% (5) patients on insulin treatment, in 49.3% (106) of those patients taking oral antidiabetic drugs, and in 17.2% (25) of patients on treatment with hypolipemiant agents. The rest of patients showed good compliance, and this was sustained until the end of the study. In patients with improvement in treatment compliance, there was a significant reduction in HbAc1 (p ≤ 0.001) regardless of prescribed treatment.
Conclusions: to insist upon the fact that taking the prescribed drugs will lead to an improvement in metabolic control. Patients with low compliance must be identified, and strategies must be developed to help them to acknowledge their medications and dosing regimen, such as handing out a personalized sheet with dosing and administration schedules.
Keywords:
chronicity; complianceType 2 diabetes
Introducción
La diabetes mellitus constituye en la actualidad un problema sanitario de características epidémicas. En España, la Encuesta Nacional de Salud de 2012 recoge una prevalencia de diabéticos del 7%, mientras que en 1993 era del 4,1%, aceptándose que podría duplicarse si se consideraba la diabetes mellitus no diagnosticada (1). Esta alta prevalencia va unida al elevado consumo de recursos sanitarios asociados, que suponen un 6% del gasto sanitario anual en países occidentales. Este gasto se incrementa en función de la aparición de complicaciones de la enfermedad, principalmente macro y micro-angiopáticas (2,3).
Para acercarse a un buen control glucémico, la diabetes requiere una constante atención en la alimentación, ejercicio, monitorización de la glucemia y de su tratamiento farmacológico (4,5).
La buena adherencia al tratamiento es considerada uno de los principales retos en la intervención en personas con diabetes (6-8). Las estrategias dirigidas a los cambios de estilo de vida han demostrado ser eficaces y rentables en la atención primaria y secundaria (9-11). Los profesionales sanitarios deben estar plenamente convencidos de que su papel es importante en la reducción de la incidencia de complicaciones en la diabetes tipo 2, y el éxito de tales intervenciones depende en gran medida de la adherencia al tratamiento (7,12).
La OMS define la adherencia como: “El grado en que el comportamiento de una persona, tomar medicamentos, seguir un régimen alimentario y ejecutar cambios de vida, se corresponden con las recomendaciones acordadas con un prestador de asistencia sanitaria” (6).
En general, las enfermedades cardiovasculares requieren la prescripción de múltiples fármacos para reducir el riesgo de complicaciones, y en particular la diabetes. Sin embargo, es cada vez más reconocido que los pacientes no son adherentes a muchos aspectos de las recomendaciones para el cuidado de su salud, y la falta de adherencia a la medicación es potencialmente uno de los problemas más graves a los que se enfrentan los profesionales que atienden a personas con diabetes (13,14), lo que conlleva un peligroso y costoso resultado en la terapia (15). Toda la información, intervención y decisiones deben ser compartidas por médicos de Atención Primaria, profesionales de Enfermería, médicos especialistas, farmaceúticos y miembros de la familia (16).
Según una encuesta realizada a todos los profesionales de Enfermería del Sector 2 de Zaragoza en el año 2004, con motivo de la ejecución de un proyecto de calidad de salud, en el 90% de las consultas de Enfermería se incidió en la toma de medicación con una inversión de tiempo inferior a cinco minutos (17). Las consecuencias de esto para los pacientes son: información insuficiente, utilización inadecuada de los fármacos y menor efectividad de los mismos. La repercusión en los costes son: desaprovechamiento del tiempo invertido en las consultas, mayor necesidad de medicamentos y mayor demanda.
El objetivo de este estudio consistió en evaluar si la intervención explícita dirigida a mejorar en la adherencia al tratamiento (intervención en dosis prescritas, horarios de tomas de fármacos), supone una mejoría en la utilización correcta de los mismos y, como consecuencia, una mejora del control metabólico (reducción de la HbAc1) en los pacientes diabéticos tipo 2.
Método
Se efectuó un estudio cuasi experimental antes-después de una intervención comunitaria no controlada, en los años 2010-2011. La población objeto de estudio fueron los pacientes diabéticos tipo 2 de la cartera de servicios del Centro de Salud “Las Fuentes Norte” de Zaragoza, compuesta por 348 enfermos. La selección de la muestra se realizó de forma consecutiva oportunista. Durante los primeros seis meses del periodo de estudio acudieron a consulta de Enfermería (CE) el 100% de los pacientes de la cartera de servicios. Los criterios de exclusión utilizados fueron los siguientes: pacientes diabéticos tipo 2 que no toman fármacos para la diabetes, diabéticos tipo 2 que no eran controlados en CE y pacientes con cambios en el tratamiento para la diabetes durante el estudio.
El reclutamiento se llevó a cabo en las CE de enero a junio de 2010 y el seguimiento se realizó según diagrama de flujo (Figura 1).
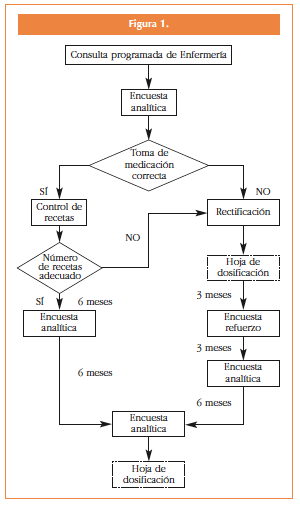
Para valorar el cumplimiento terapéutico de los pacientes diabéticos se utilizaron métodos directos como control de glucemia basal y HbAc1, y métodos indirectos (17) como las entrevistas estructuradas, a partir de una encuesta, para evaluar el cumplimiento de las recomendaciones farmacológicas, consensuada por todos los investigadores implicados en el proyecto.
Siguiendo los criterios de la American Diabetes Association (ADA) (18-19) se definieron los parámetros de buen control metabólico: glucemia < 100 mg/dl, hemoglobina glicada < 7%, LDL-colestrol < 100 mg/dl y triglicéridos
< 150 mg/dl.
Se evaluó el cumplimiento de las recomendaciones farmacológicas en tiempo y forma. Por un lado, se realizó un recuento de las prescripciones farmacológicas emitidas por el programa OMI-AP y de las necesarias para el tiempo del estudio.
En la entrevista se preguntó a los pacientes cuándo y cómo utilizaban la medicación, se les pidió que identificaran las cajas y las pastillas y que explicaran para qué las tomaban, todo esto mediante un cuestionario con preguntas cruzadas, para asegurar una mayor veracidad. Tras cada entrevista, se les entregó una hoja personalizada, especificando cuándo y cómo cumplimentar las recomendaciones farmacológicas. Esta encuesta se efectuó en tres ocasiones en enfermos con buena adherencia: al inicio del estudio, a los seis meses y a los doce meses, y en cuatro ocasiones en pacientes con mala adherencia: al inicio del estudio, a los tres, seis y doce meses. Los controles analíticos en los dos casos se hicieron al inicio del estudio a los seis y a los doce meses (según diagrama de flujo de la Figura 1).
Se consideraron cuatro situaciones de resultados de continuidad en cada tratamiento:
Se definió como “buena adherencia” a los pacientes que tomaban los fármacos prescritos correctamente en dosis y forma, y como “mala adherencia” a los que no tomaban los fármacos prescritos correctamente en dosis y/o forma.
Se emplearon, en el análisis descriptivo, medidas de tendencia central (medias y medianas) para las variables cuantitativas (pruebas analíticas: niveles de HbAc1, glucosa, triglicéridos, LDL-colesterol e IMC), y porcentajes para las variables cualitativas (sexo, edad por categorías y adherencia al tratamiento por insulina, antidiabéticos orales (ADO) e hipolipemiantes (HLP)).
Para contrastar la normalidad de las variables cuantitativas se realizó el Test de Shapiro-Wilk.
Se desarrolló un análisis bivariante entre las variables de cambios en la adherencia al tratamiento para identificar diferencias en los cambios de las analíticas. Para el contraste de hipótesis se usaron pruebas paramétricas y no paramétricas, t-Student y pruebas de Wilcoxon, respectivamente, según la distribución de las variables, y Ji-cuadrado para las variables cualitativas. El valor estadísticamente significativo se estimó como p < 0,05.
Para establecer la asociación entre el tiempo de tratamiento y el cambio en el control metabólico de cada analítica, se usaron tablas tetracóricas para calcular las odds ratio (OR) en cada grupo de variables, con un intervalo de confianza al 95%.
Para todos los cálculos se utilizó el paquete estadístico SPSS v.18 y EPIDAT 3.0.
Resultados
Fueron excluidos el 32% de los pacientes, principalmente por cambios en el tratamiento. La muestra de estudio finalmente estuvo conformada por 232, divididos al 50% entre hombres y mujeres. El 84,9% eran mayores de 60 años, y un 56% mayores de 70 años.
Antes de la intervención partíamos de un control metabólico en que un 55,2% de los pacientes tenían una glucemia superior a 140 mg/dl, el 45,7% una HbAc1 superior al 7%, el 22% superaba su LDL-colesterol en 130 mg/dl y el IMC < del 27 solo un 25%; por el contrario, las cifras de triglicéridos serían las más cercanas a los estándares del buen control, con un 70,3% por debajo de 150 mg/dl (Tabla 1).
Después de la intervención, el número de enfermos con valores de glucemia < 100 mg/dl se duplicó y los enfermos con valores > 210 mg/dl disminuyeron hasta quedar un paciente en este rango; el número de diabéticos con valores de HbA1 < 7% se incrementa en un 26,3%; con valores de LDL < 100 mg/dl aumenta un 14,2%; los pacientes con valores de triglicéridos < 150 mg/dl se mantuvieron estables y cinco enfermos que tenían valores superiores a 200 mg/dl los disminuyeron (Tabla 1).
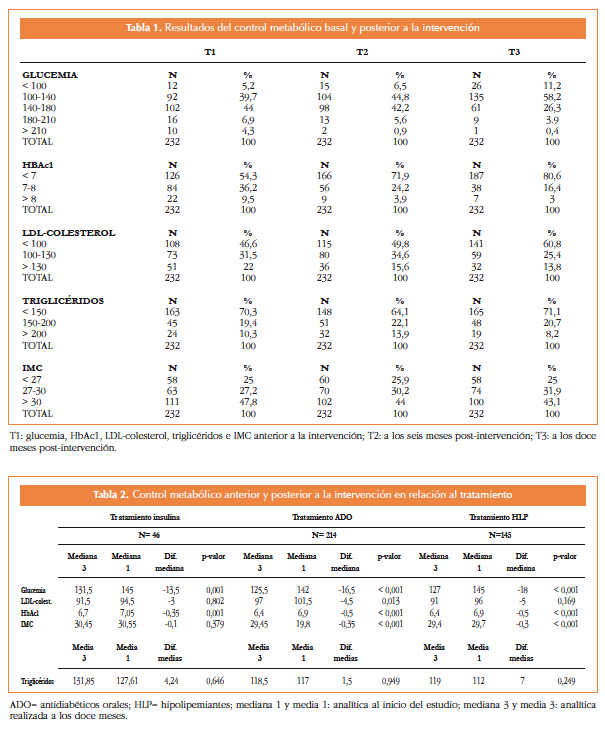
Cuarenta y seis pacientes recibían tratamiento insulínico, 215 antidiabéticos orales y 145 estaban siendo tratados con hipolipemiantes. El control metabólico anterior y posterior a la intervención en relación al tratamiento se muestra en la Tabla 2.
Se produjo un cambio de mala a buena adherencia en el 10,9% de los pacientes con tratamiento de insulina, en el 49,3% (106) de los que tomaban antidiabéticos orales y en 17,2% (25) de los que tenían tratamiento con hipolipemiantes (Tabla 3). El resto tenían buena adherencia y la mantuvieron hasta el final del estudio.
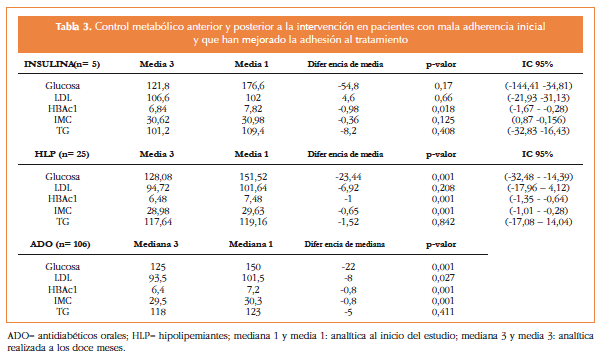
En los pacientes que han mejorado la adhesión se han disminuido sus cifras de HbAc1 con diferencias significativas con independencia del tratamiento prescrito. Los diabéticos tratados con ADO son los que han conseguido mejorar un mayor número de los parámetros estudiados (Tabla 3).
Al contabilizar la medicación necesaria y la prescrita en cada paciente, se identificó que en relación con la insulina, un 4% no se correspondía por defecto; en relación a los ADO, en el 89,6% de los casos la contabilización era correcta y en un 10,4% no se correspondía, siendo por defecto en el 84,2% de estos casos; en cuanto a los hipolipemiantes, no había correspondencia en el 4,8% de los casos y de estos el 83,4% también era por defecto.
Discusión
La adherencia al tratamiento de pacientes con enfermedades crónicas es un tema multifactorial y complejo. Entre estos factores destacan los asociados con el enfermo, el fármaco, la enfermedad y el profesional sanitario. A pesar de la gran importancia que tiene la adherencia terapéutica en el cuidado del diabético, el profesional sanitario no dedica de forma sistemática y exhaustiva el tiempo suficiente en la consulta programada (20) a conocer y asegurarse de que el paciente sabe cómo tomar su medicación y de que lo hace correctamente. En un metaanálisis de 569 estudios de la adhesión al tratamiento de una serie de patologías, la diabetes fue una de las de mayor porcentaje de no adhesión (21).
Las limitaciones de nuestro estudio vienen marcadas por el método utilizado para evaluar la cumplimentación del tratamiento. Los métodos directos basados en la medición de la concentración de fármacos en suero u otros fluidos son caros y fuera de nuestras posibilidades; entre los indirectos hay gran variedad, todos con diferentes limitaciones. En varios estudios consultados (17,22) se emplea el recuento de comprimidos en el domicilio del paciente, método que fue desestimado para nuestro estudio, ya que dado el sistema de prescripción y dispensación que utilizamos (mediante envases completos), los sesgos serían muy elevados. Por ello, se decidió utilizar una medida de alta sensibilidad (glucemia basal y HbAc1) y otra de alta especificidad (citas programadas y entrevista programada).
La no adherencia a los medicamentos prescritos para la diabetes ha demostrado disminuir la efectividad del tratamiento y aumentar los costes del cuidado de la salud de estos pacientes (23,24), al mismo tiempo que la adherencia se asocia con una reducción de niveles de HbAc1 (23-26). En nuestro trabajo, un alto porcentaje de los diabéticos tienen mala adherencia al tratamiento de ADO, datos que coinciden con otros estudios consultados (27-31), en alguno de ellos el porcentaje asciende al 60% (32-33).
Si el tratamiento es con insulina el porcentaje de no adherencia es menor. Cuando se trata de tratamiento con HLP el porcentaje de no adherencia es más bajo, posiblemente se deba a que este se asocia con infartos en personas jóvenes y ese miedo a una patología grave con riesgo de peligro inminente, hace a los pacientes ser más cumplidores, mientras que las complicaciones de la diabetes se ven a muy largo plazo y la percepción de peligro para la salud se diluye en el tiempo.
Es destacable cómo los pacientes que han mejorado la adhesión al tratamiento, mejoran su control metabólico de forma significativa en la mayoría de los parámetros, especialmente en la HbAc1, por su relevancia en las complicaciones de la diabetes.
Sobre el desajuste entre fármacos necesarios y prescritos identificado en algunos enfermos, sobre todo con los ADO, cabe destacar la coincidencia con otros estudios consultados (4) en que ese desajuste se produce por defecto en la mayoría de los casos.
Estudios consultados realizados en otros países indican que la facilidad de acceso al sistema sanitario (29-33), la edad del paciente, el poder adquisitivo, la comunicación con el sanitario (34,35) y la educación del enfermo, exponiendo claramente los beneficios del tratamiento (36-40), son factores de gran relevancia para la adherencia al mismo. En nuestro caso, consideramos como factores favorables el fácil acceso al sistema sanitario, como factores desfavorables el nivel socioeconómico bajo y la media de edad avanzada, y como factores mejorables, la comunicación y la educación terapéutica.
Conclusiones
A la vista de los resultados obtenidos, podemos destacar la importancia de incidir en la consulta de Enfermería sobre la forma de tomar la medicación, tanto si hay que modificar la conducta terapéutica, como si se trata de mantenerla. El insistir en la toma correcta de los diferentes fármacos ha supuesto una mejora del control metabólico, de forma más significativa en aquellos que tenían que rectificar dosis o modo de consumirlos.
Es fundamental una mejor identificación de los pacientes con mala adherencia, insistir en las recomendaciones individualizadas en la consulta, mejorar la escucha activa y aclarar los beneficios del tratamiento, ya que preguntar si toman la medicación, no es suficiente.
Es necesario crear estrategias que ayuden a los pacientes a identificar correctamente sus medicaciones y posología. Una estrategia podría ser instaurar la entrega de forma sistemática, al menos una vez al año, de una hoja con la dosificación personalizada y especificando cuándo se deben tomar los fármacos.
Agradecimientos
A los colaboradores: Jorge Arturo Hancco-Saavedra y Laura Isabel Casaña Fernández, técnicos de Salud del Sector 2. Zaragoza.
Financiación
El presente trabajo ha sido financiado mediante la beca concedida por el Programa de apoyo a las Iniciativas de Mejora de la Calidad en el Servicio Aragonés de Salud 2010.
Conflicto de interés
Ninguno.
Bibliografía
- Encuesta Nacional de Salud en España 2011/2012. Madrid: Ministerio de Sanidad, Servicios Sociales e Igualdad; 2012. [En línea] [fecha de acceso: 13 de junio de 2013]. URL disponible en: http://www.msssi.gob.es/estadEstudios/estadisticas/encuestaNacional/encuesta2011.htm
- Oliva J, Lobo F, Molina B, Monereo S. Direct health costs of diabetic patients in Spain. Diabetes Care 2004; 27:2616-21.
- Haffener S, Lehto S, Ronnemaa T, Pyör al K, Laasko M. La mortalidad por enfermedad coronaria en sujetos con diabetes tipo 2 y en sujetos no diabéticos con y sin infarto de miocardio. N Engl J Med 1998; 339:229-234.
- Cramer JA. Systematic review of adherence with medication for Diabetes. Diabetes Care 2004; 27:1218-24.
- Hartz A, Kent S, Jmaes P, Xu Y, Kelly M, Daly J. Factors that influence improvement for patients with poorly controlled type 2 diabetes. Diabetes Res Clin Pract 2006; 74:227-232.
- World Health Organization. Adherence to long-term therapies: evidence for action. Geneva: WHO; 2003. Available on line at the WHO library an Information Networks for Knowledge Database (WHOLIS).
- Rubin RR. Adherence to pharmocologic therapy in patients with tipe 2 diabetes mellitus. Am J Med 2005; 118(supl 5):27-24.
- Odegard PS, Gris SL. Barriers to medicatios adherence in poorly control diabetes mellitus diabetes educator 2008; 34:692-697.
- Gillies CL, Abrams KR, Lambert PC, Cooper NJ, Sutton AJ, Hsu RT, et al. Pharmacological and lifestyle interventions to prevent or delay tipe 2 diabetes in people with impaired glucose tolerance: sistematic review and meta-analysis. BM 2007; 334:299.
- Jacobs-van der Bruggen MA, Bos G, Bemelmans WJ, Hoogenveen RT, Vijgen SM, Baan CA. Lifestyle interventions are cost-effective in people with different levels of diabetes risk: results from a modeling study. Diabetes Care 2007; 30:128-134.
- Group UPDS. Intensive blood-glucose control with sulphonylureas or complications in patients with tipe 2 diabetes (UKPDS 33). Lancet 1998; 352:837-853.
- Bezie Y, Molina M, Hernández N, Batista R, Niang, Huet D. Therapeutic complicance: a prespective análisis of various factors involved in the adherence rate in tipe 2 diabetes. Diabetes Metab 2006; 32:611-616.
- Donnan PT, MacDonald TM, Morrist AD. Adherence to prescribed oral hypoglycaemic medication in a population of patients with diabetes: a retrospective cohort study 2002 Diabetes UK. Diabetes Medicine 2002; 19(4):279-284.
- Martin L. Repercusiones para la salud pública de la adherencia terapeútica deficiente. Rev Cubana Salud Pública 2006; 32(3). [En línea] [fecha de acceso: 13 de junio de 2013]. URL disponible en: http://bvs.sld.cu/revistas/spu/vol32_3_06/spu13306.htm
- Gigoux JF, Moya P. Adherencia al tratamiento farmacológico y relación con el control metabólico en pacientes con Diabetes Mellitus tipo 2. Rev Chil Salud Pública 2010; 14(2-3):238-270.
- Brian R, Heather P, MacDonald, Amit X, Garge MA. Elping patients follow prescribed treatment. Clinical applications. JAMA 2002; 288:2880-83.
- Lozano ML, Armale MJ, Risco C, Martes C, Martín JI. Pie diabético. Educación a profesionales de Enfermería. En: libro de ponencias XI Congreso de la Federación Española de Educadores en Diabetes FEAED. Valencia; 2004. p. 13.
- García Pérez AM, Leiva Fernández F, Martos Crespo F, García Ruiz AJ, Prados Torres D, Sánchez de la Cuesta y Alarcón F. ¿Cómo diagnosticar el cumplimiento terapéutico en atención primaria? Medicina de Familia (And) 2000; 1:13-19.
- American Diabetes Association. Executive summary: standards of medical care in diabetes-2011. Diabetes Care 2011; 34(Suppl):4-10.
- American Diabetes Association. Executive summary: standards of medical care in diabetes-2011. Diabetes Care 2011; 33(Suppl):4-10.
- DiMateo MR. Variation in patients adherence to medical recommendations: quantitative review of 50 years of research. Med Care 2004; 42:200-209.
- Krapek K, King K, Warren SS, George KG, Caputo DA, Mihelich K. Medication adherence and associated hemoglobin A1C in type 2 diabetes. Ann Pharacother 2004; 38:1357-62.
- De León AC, del Castillo Rodríguez JC, Domínguez Coello S, Rodríguez Pérez MC, Brito Díaz B, Borges Álamo C. Estilo de vida y adherencia al tratamiento de la población Canaria con diabetes mellitus tipo 2. Rev Esp Salud Pública 2009; 83:567-575.
- Lee WC, Balu S, Cobden D, Joshi AV, Pashos CL. Prevalence and economic consequences of medication adherence in diabetes: a systematic literature review. Manag Care Interface 2006; 19:31-41.
- Clark DO, Von K, Saunders K, Baluch WM, Simon GE. A chronic disease score with empirically derived weights. Med Care 1995; 33:783-795.
- Stratton IM, Adler AI, W Neil HA, Matthews DR, Manley SE, Cull CA. Association of glycaemia with macrovascular and microvascular complications of type 2 diabetes (UKPDS 35): prospective observational study. BMJ 2000; 321:405-412.
- Rozenfeld Y, Hunt JS, Plauschinat C, Wong KS. Oral antidiabetic medication adherence and glycemic control in managed care. An J Manag Care 2008; 14:71-75.
- Piñeiro F, Gil VF, Donis M, Torres MT, Orozco D, Merino J. Factores implicados en el incumplimiento del tratamiento farmacológico de la diabetes no insulino dependiente. Aten Primaria 1997; 20:415-420.
- García MD, Orozco D, Gil VF, Carratalá C, Terol C, Merino J. Relación entre el grado de cumplimiento farmacológico y el control de pacientes con hipertensión arterial, diabetes o dislipemias. Med Clin 2001; 116:141-146.
- Fedrick F, Justin-Temu M. Factors contributing to non-adherence to diabetes treatment among diabetic patients attending clinic in Mwanza city. East Afr J Public Health 2012; 9(3):90-95.
- Tiv M, Viel JF, Mauny F, Eschwége E, Weil A, Fournier C, et al. Medication adherence in type 2 diabetes: the ENTRED study 2007, a French Population-Based Study. PloS One 2012; 7(3):e32412.
- Parada HJr, Horton LA, Cherrington A, Ibarra L, Ayala GX. Correlates of medication nonadherence among latinos with tipe 2 diabetes. Diabetes Educ 2012; 38(4):552-561.
- Bailey GR, Barner JC, Weems JK, Leckbee G, Solis R, Montemayor D. Assessing barriers to medication adherence in underserved patients with diabetes in Texas. Diabetes Educ 2012; 38(2):271-279.
- Ross SA, Tildesley HD, Ashkenas J. Barriers to effective insulin treatmen: the persistence of poor glycemic control in type 2 diabetes. Curr Med Res Opin 2011; 27(Suppl 3):13-20.
- Moreau A, Aroles V, Souweine G, Flori M, Erpeldinger S, Figon S, et al. Patient versus general practitioner perception of problems with treatment adherence in type 2 diabetes: from adherence to concordance. Eur J Gen Pract 2009; 15(3):147-153.
- Bailey CJ, Kodack M. Patient adherence to medication requirements for therapy of type 2 diabetes. Int J Clin Pract 2011; 65(3):314-322.
- Van-Dulmen S, Sluijs E, Van-Dijk L, De-Ridder D, Heerdink R, Bensing J. Patient adherence to medical treatment: a review of reviews. BMC Health Serv Res 2007; 7:55.
- Hughes DA, Bagust A, Haycox A, Walley T. Accounting for noncompliance in farmacoeconomic avaluation. Pharmacoecnonomics 2001; 19:1185-97.
- Kalyango JN, Owino E, Nambuya AP. Non-adherence to diabetes tretment at Mulago Hospital in Uganga: prevalence and associated factors. Afr Health Sci 2008; 8(2):67-73.
- Rubin RR. Adherence to pharmacologic therapy in patients with type 2 diabetes mellitus. Am J Med 2005; 118(suppl.5A):27-34.

