Implicación pronóstica de las comorbilidades cardiovasculares en la evolución del paciente con agudización de EPOC, ingresado en una UCI
Sección: Artículos Científicos
Autores
Verónica Sierra Soto1, David Esteve Casanovas1, Carmen Rodríguez Triviño2, Yolanda Torralba García3, Xavier Alsina-Restoy3
1 MSc. Enfermera/o asistencial. Unidad de Vigilancia Intensiva Respiratoria del Hospital Clínic de Barcelona.
2 MSc. Enfermera asistencial. Servicio Oftalmología del Parc Taulí Hospital Universitari.
3 MSc. Enfermera/o asistencial Servicio Neumología del Hospital Clínic de Barcelona.
Contacto:
Verónica Sierra Soto. Unidad de Vigilancia Intensiva Respiratoria. Hospital Clínic de Barcelona. C/ Villaroel, 170. 08036 Barcelona
Email: vsierra@clinic.cat
Titulo:
Implicación pronóstica de las comorbilidades cardiovasculares en la evolución del paciente con agudización de EPOC, ingresado en una UCI
Resumen
Introducción y objetivos. La enfermedad cardiovascular es muy prevalente en pacientes con enfermedad pulmonar obstructiva crónica. El objetivo de este estudio fue evaluar si la presencia de cardiopatía condicionó la evolución del paciente ingresado por exacerbación de la enfermedad en una unidad de cuidados intensivos.
Material y métodos. Se realizó un estudio observacional, retrospectivo, de casos y controles. Los dos grupos de estudio, ambos con diagnóstico previo de enfermedad pulmonar obstructiva crónica e ingresados por exacerbación, se agruparon en función de la presencia o ausencia de cardiopatía asociada conocida. En ambos grupos se evaluaron las mismas variables demográficas, presencia de factores de riesgo cardiovascular, grado de severidad de la enfermedad, necesidad de vasopresores, ventilación mecánica, días de estancia, reingresos y mortalidad.
Resultados y conclusiones. 73 pacientes fueron incluidos, 38 (52%) con enfermedad cardiovascular asociada conocida. Se observó una elevada prevalencia de factores de riesgo cardiovascular. Se observó una correlación entre sexo, edad y presencia de patología cardiovascular. El grupo de pacientes sin patología cardiaca eran más fumadores activos (p<0,05). Se observó una relación significativa entre el grupo con patología cardiovascular y la dislipemia (p<0,05). No existieron diferencias en reingresos o mortalidad a los 6 meses. La presencia de cardiopatía estructural no condicionó la evolución del paciente con enfermedad pulmonar obstructiva crónica, aunque un diagnóstico incompleto de la patología cardiaca, en fases primarias, pudo generar que algunos pacientes con factores de riesgo cardiovascular y asintomáticos presentaran algún tipo patología cardiaca silenciosa.
Palabras clave:
enfermedad pulmonar obstructiva crónica ; Unidades de Cuidados Intensivos ; enfermedades cardiovasculares ; comorbilidad ; ecocardiografía Doppler ; disfunción ventricular ; insuficiencia cardiaca
Title:
Abstract:
Introduction and objectives. Cardiovascular disease is highly prevalent in patients with chronic obstructive pulmonary disease. The objective of the study was to assess whether the presence of cardiac disease effected the evolution of the patient admitted for exacerbation of COPD in an intensive care unit.
Material and methods. An observational, retrospective, case-control study was carried out. The two study groups, both with a previous diagnosis of chronic obstructive pulmonary disease and admitted for exacerbation, were grouped according to the presence or absence of known associated heart disease. The same demographic variables, presence of cardiovascular risk factors, degree of severity of the disease, need for vasopressors, mechanical ventilation, length of stay, readmissions and mortality were evaluated in both groups.
Results and conclusions. 73 patients were included, 38 (52%) with known associated cardiovascular disease. A high prevalence of cardiovascular risk factors was observed. A correlation was observed between sex, age and the presence of cardiovascular disease. The group without heart disease had more active smokers (p <0.05). A significant relationship was observed between the group with cardiovascular disease and dyslipidemia (p <0.05). There were no differences in readmissions or mortality at 6-months. The presence of structural heart disease did not effect the evolution of the patient with chronic obstructive pulmonary disease, although an incomplete diagnosis of cardiac disease, or early stage disease, could have led to some asymptomatic patients with cardiovascular risk factors having some type of silent heart disease.
Keywords:
pulmonary disease; chronic obstructive; Intensive Care Units; Cardiovascular diseases; comorbidity; echocardiography Doppler; ventricular dysfunction; heart failure
INTRODUCCIÓN
La enfermedad pulmonar obstructiva crónica (EPOC) es una de las principales causas de morbimortalidad en el mundo, caracterizada por una limitación crónica y progresiva del flujo aéreo, que aumenta con la edad y se relaciona con una serie de cambios fisiopatológicos pulmonares y extrapulmonares importantes1. La prevalencia de la EPOC varía desde el 8% al 20%2, y es la tercera causa de muerte en el mundo3. El tabaco es el principal factor de riesgo, aunque las exposiciones ambientales, los factores genéticos, el desarrollo anormal de los pulmones y un envejecimiento acelerado pueden predisponer al desarrollo de la enfermedad4.
Las exacerbaciones en la EPOC generan un empeoramiento agudo de los síntomas respiratorios. La frecuencia y gravedad de éstas son un factor pronóstico de la enfermedad. En ocasiones, los pacientes requieren el ingreso en unidades de cuidados intensivos (UCI), debido a la presencia de insuficiencia respiratoria2,5. La EPOC se asocia a una serie de comorbilidades que contribuyen a un peor pronóstico de la enfermedad, aumento de la mortalidad y de las hospitalizaciones, así como con un deterioro de la calidad de vida de los pacientes, ocasionando una importante demanda de recursos sanitarios6. Los pacientes con EPOC presentan un incremento de factores de riesgo cardiovascular que favorece a que una elevada proporción de estos pacientes fallezcan por dichas causas7. La enfermedad cardiovascular (ECV) es muy prevalente en pacientes con EPOC, y es la segunda causa de muerte entre éstos8. Se desconoce si esto se debe a que comparten ciertos factores de riesgo, como el tabaquismo, edad, sedentarismo o, si por otro lado la EPOC aumenta el riesgo de ECV de forma independiente debido a los cambios inflamatorios sistémicos y cambios fisiopatológicos que pueden afectar directamente la función cardiaca9. De hecho, los pacientes con EPOC tienen un riesgo de dos a cinco veces mayor de sufrir ECV10. En ocasiones, la enfermedad cardiaca está infradiagnosticada ya que los signos y síntomas a menudo se superponen con los de la EPOC8.
Algunos autores defienden que las anomalías cardiacas son altamente prevalentes en pacientes con EPOC en el momento de su primera exacerbación grave, incluso en ausencia de enfermedad cardiaca establecida o factores de riesgo cardiovascular distintos al tabaquismo11. Dada la fuerte implicación de estas comorbilidades en estos pacientes, debería considerarse EPOC y ECV de forma integrada12 ya que el reconocimiento temprano de éstas puede mejorar el tratamiento, disminuir los días de ventilación mecánica (VM), ingreso en la UCI, mejorar la calidad de vida y aumentar la supervivencia13. El objetivo de nuestro estudio fue evaluar si la presencia de cardiopatía condicionó la evolución de los pacientes con EPOC ingresados en UCI e intermedios por agudización de la enfermedad.
METODOLOGÍA
Se realizó un estudio observacional retrospectivo de casos y controles en la Unidad de Vigilancia Intensiva e Intermedia Respiratoria (UVIR) del Hospital Clínic de Barcelona (HCB) durante el año 2016 y 2017. Los dos grupos de estudio, ambos con diagnóstico previo de EPOC e ingresados por exacerbación, se agruparon en función de la presencia (casos) o la ausencia (controles) de cardiopatía asociada conocida. En ambos grupos se evaluaron las mismas variables demográficas, presencia de factores de riesgo cardiovascular, grado de severidad de la EPOC, necesidad de vasopresores, ventilación mecánica, días de estancia en UCI, reingresos y mortalidad. Fueron incluidos, según criterios éticos del centro a estudio (HCB/2018/0204), pacientes con EPOC mayores de 40 años y se excluyeron aquellos ingresos no debidos a descompensación respiratoria. Para el presente estudio se recogió una muestra por conveniencia, por lo que no fue necesario realizar el cálculo del tamaño de la muestra.
Para el análisis de datos las variables cualitativas se analizaron mediante la distribución de frecuencias y porcentajes de cada una de las categorías, mientras que las variables cuantitativas tras la medición se describieron con estadísticos de dispersión y tendencia central. El estudio de la asociación entre variables cualitativas se analizó mediante la prueba de Chi cuadrado y para el estudio de asociación para entre variables cuantitativas se utilizó la razón de Odds. La significación estadística se establece en un p-valor < 0,05. La explotación de los datos se realizó con el programa IBM® SPSS® Versión 22.
Los investigadores se ciñeron a las consideraciones éticas recogidas en la Declaración de Helsinki y sus enmiendas posteriores (Enmienda de Fortaleza, Brasil, octubre de 2013). Se solicitó la autorización a la Dirección del HCB. El proyecto recibió la aprobación del Comité Ético de Investigación Clínica del HCB. El estudio se realizó de acuerdo con el protocolo y con los requisitos legales descritos en la Ley 14/2007 de 3 de julio, de Investigación biomédica y se mantuvo la confidencialidad de los datos personales según la legislación vigente, para que solo fueran accesibles a los miembros del equipo investigador.
Se mantuvo el anonimato de los participantes y los datos fueron recogidos y tratados de forma disociada de acuerdo con lo establecido en la Ley Orgánica 15/1999 de 13 de diciembre de Protección de datos de carácter personal y el Reglamento Europeo 2016/679. No se registró en ningún caso ningún dato relativo a la identidad de ningún paciente.
RESULTADOS
Se incluyeron un total de 73 pacientes diagnosticados de EPOC, de los cuales 38 (52%) presentaron algún tipo de patología estructural cardiaca asociada. En la tabla 1 se pueden observar las características de la población a estudio y las medidas de función pulmonar. En ambos grupos de estudio se encontró un amplio rango de gravedad de la EPOC según la clasificación GOLD, con un número elevado de pacientes con grado II, III y IV, aunque no se observó relación entre el grado de severidad de la EPOC y la presencia de patología cardiaca (p>0,05). Además, se observó una elevada prevalencia de factores de riesgo cardiovascular en ambos grupos, con un 74,3% en el grupo con EPOC y un 89,5% en el grupo con EPOC y ECV. En la tabla 2 podemos observar la prevalencia de factores de riesgo cardiovascular, donde la dislipemia y el tabaquismo activo presentaron diferencias significativas entre grupos (p<0,05), siendo el grupo sin ECV mucho más fumadores activos (51,4% vs 15,8%), y más dislipemia en el grupo con ECV (39,4% vs 14,2%). En la tabla 3 se pueden observar las patologías cardiacas más prevalentes en el grupo de casos. La cardiopatía hipertensiva y las arritmias se presentan en un 36,8% y 44,7% respectivamente, siendo la fibrilación auricular la que se presenta con mayor frecuencia, en un 82,4% de los pacientes que presentan algún tipo de arritmia.
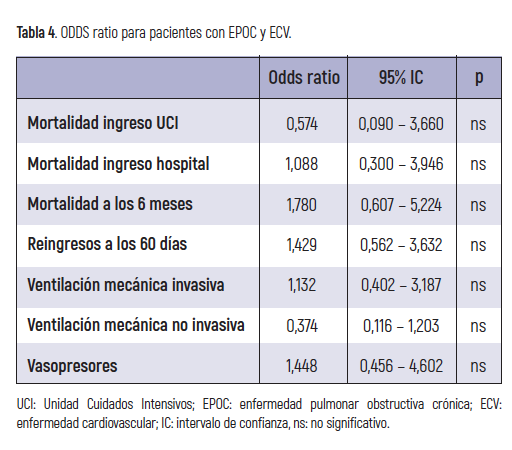
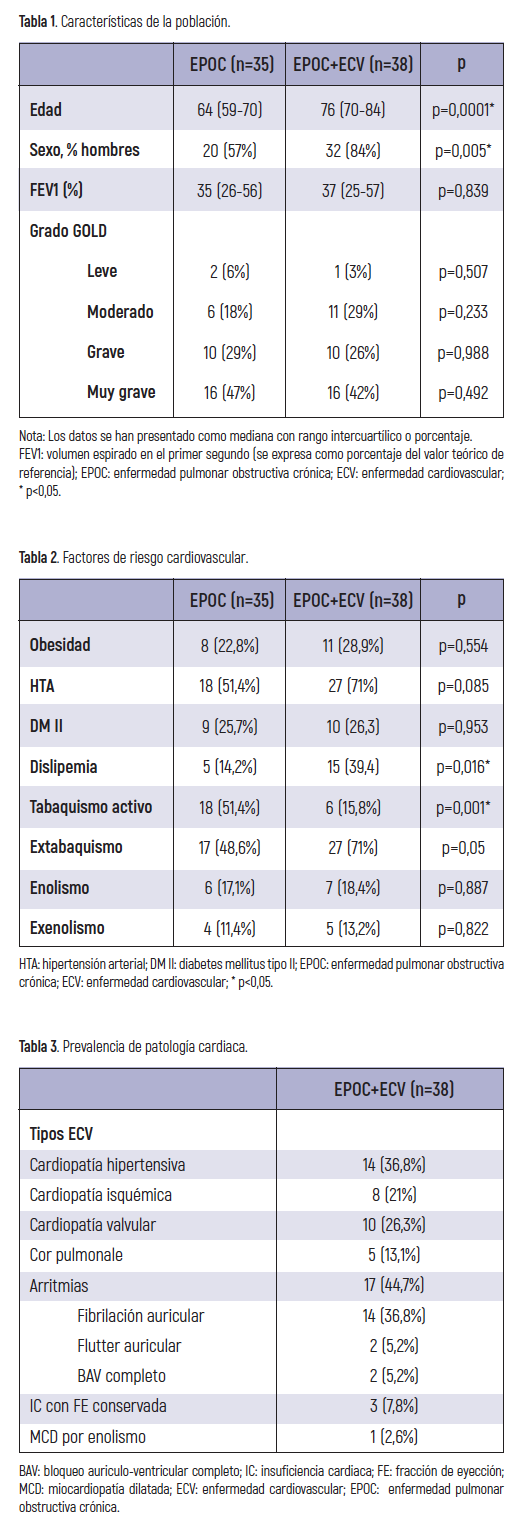 No se observó asociación entre la presencia de cardiopatía en pacientes con EPOC y reingresos a los 60 días tras el alta hospitalaria y mortalidad, ya sea en la UCI, hospital o a más largo plazo (p>0,05). De igual modo, tampoco se observó que la presencia de cardiopatía se asociara a mayor necesidad de ventilación mecánica y/o vasopresores (p>0,05) (tabla 4).
No se observó asociación entre la presencia de cardiopatía en pacientes con EPOC y reingresos a los 60 días tras el alta hospitalaria y mortalidad, ya sea en la UCI, hospital o a más largo plazo (p>0,05). De igual modo, tampoco se observó que la presencia de cardiopatía se asociara a mayor necesidad de ventilación mecánica y/o vasopresores (p>0,05) (tabla 4).
 DISCUSIÓN Y CONCLUSIONES
DISCUSIÓN Y CONCLUSIONES
Los resultados de este estudio mostraron que la presencia de cardiopatía no condicionó la evolución de los pacientes con EPOC ingresados en UCI e intermedios por agudización de la enfermedad.
Los pacientes ingresados por exacerbación de EPOC en la UVIR del Hospital Clínic de Barcelona presentan una elevada prevalencia de patología estructural cardiaca, en concreto del 52%. Diversos autores mediante sus investigaciones previas describen que la enfermedad cardiovascular es una comorbilidad muy prevalente en los pacientes con EPOC7,8,11,14,15. En concreto, Freixa et al.11 encontraron una prevalencia del 64% de anomalías ecocardiográficas significativas, un 10% superior a los resultados encontrados en nuestra población. Esto podría ser debido a que la mayoría de los pacientes del grupo control no tenían ecocardiografía u otras pruebas cardiacas realizadas, por lo tanto, podrían presentar algún tipo de cardiopatía y ser asintomáticos, ya que un número elevado presenta factores de riesgo cardiovascular.
Observamos que el grupo de casos tenían una media de edad significativamente mayor que el grupo control, además de tener más hombres y presentar más factores de riesgo cardiovascular, lo que estaría en concordancia con los estudios de Roversi et al.15 y Jones et al.16. A diferencia de algunas afirmaciones previas4,15,17, y de acuerdo con Jones et al.11 y Freixa et al.16, en nuestro estudio no se observó relación entre la gravedad de la EPOC (FEV1) y la presencia de patología cardiaca.
Nuestro estudio muestra una alta prevalencia de factores de riesgo cardiovascular a parte del tabaquismo, con un 82,2%. Se observa una prevalencia inferior de obesidad (26%), HTA (61,6%), DM II (26%) y dislipemia (27,4%) comparado con un estudio realizado en la población de Canarias por Figueira Gonçalves et al.7. A pesar de estas diferencias y de acuerdo con evidencias previas, nuestro estudio muestra que la HTA es uno de los factores de riesgo más prevalentes en los pacientes con EPOC4,7,14.
Si nos centramos en el grupo caso, se ha observado una elevada prevalencia de cardiopatía hipertensiva (36,8%), lo que no es de extrañar ya que un número elevado de pacientes son hipertensos (71%). Existen investigaciones que afirman que las arritmias, en concreto la fibrilación auricular, son frecuentes en los pacientes con EPOC4,15. En nuestro estudio, la fibrilación auricular es la arritmia más frecuente en el grupo de casos (36,8%). Aunque no fue tan alta como en nuestro estudio, Roversi et al.15, también informó de una prevalencia de fibrilación auricular entre el 20 y el 30%.
De acuerdo con Jones et al., hemos encontrado que no existe relación entre la presencia de cardiopatía, el número de reingresos por descompensación respiratoria, días de estancia en la UVIR o mortalidad16. Sin embargo, este resultado no era el esperado debido a la evidencia científica previa2,4,14,15,18. Este hallazgo podría explicarse debido a que la muestra de nuestro estudio es inferior, y que la mayoría de los pacientes presentan factores de riesgo cardiovascular, por lo que muchos de ellos, a pesar de no tener diagnóstico de patología cardiaca, podrían tener patología silente.
Se encontró relación entre el tabaquismo activo y la duración de la estancia en la UCI, independientemente de si tenían cardiopatía o no, presentando los fumadores activos dos días más de media de ingreso que los no fumadores o exfumadores. Existen estudios previos que afirman que el tabaquismo activo está fuertemente relacionado con los reingresos y la duración de las hospitalizaciones, y que los pacientes EPOC fumadores tienen peor calidad de vida y mayores gastos sanitarios19,20.
Según los resultados de nuestro estudio, en los pacientes del grupo control hay más fumadores activos que en el grupo con ECV, lo que estaría en concordancia con el estudio realizado por Jones et al.16, y que podría ser debido que los pacientes con cardiopatía abandonaran antes el hábito tabáquico.
Como limitaciones destacamos que se trata de un estudio realizado con un número limitado de pacientes y realizado en un único centro sanitario. Además, podría existir un sesgo de selección de pacientes con EPOC que ingresan en cuidados intensivos por tratarse de una unidad especializada en patología respiratoria.
Conclusión
No se ha observado que la presencia de cardiopatía condicione la evolución del paciente EPOC ingresado en la UVIR del Hospital Clínic de Barcelona, pero esto podría ser debido al tamaño de la muestra y a que la mayoría de los pacientes presentan factores de riesgo cardiovascular, lo que podría dar lugar a un diagnóstico incompleto de la patología cardiaca, ya que pueden ser pacientes asintomáticos que presenten algún tipo de patología cardiaca silenciosa. Por lo que considerar la EPOC y ECV de forma integrada y un diagnóstico precoz de las comorbilidades cardiovasculares mediante la realización de electrocardiogramas y ecocardiografías regladas a estos pacientes, ayudaría a optimizar el manejo de estas patologías.
PREMIOS
Premio a la mejor comunicación de Enfermería en eCardio21, V Congreso Virtual de la Sociedad Española de Cardiología.
FINANCIACIÓN
Ninguna.
CONFLICTO DE INTERESES
Ninguno.
Bibliografía
1. Caram L, Ferrari R, Naves C, Tanni S, Coelho L, Zanati S, et al. Association between left ventricular diastolic dysfunction and severity of chronic obstructive pulmonary disease. Clinics [Internet]. 2013 Jun 7 [cited 2017 Nov 11];68(6):772–6.
2. Akkutuk E, Karakurt Z, Salturk C, Burunsuzoglu B, Kargin F, Horzum G, et al. How do COPD comorbidities affect ICU outcomes? Int J Chron Obstruct Pulmon Dis [Internet]. 2014 Oct [cited 2017 Nov 20];9:1187.
3. Müllerova H, Maselli DJ, Locantore N, Vestbo J, Hurst JR, Wedzicha JA, et al. Hospitalized Exacerbations of COPD. Chest [Internet]. 2015 Apr [cited 2017 Nov 20];147(4):999–1007.
4. Vogelmeier CF, Criner GJ, Martinez FJ, Anzueto A, Barnes PJ, Bourbeau J, et al. Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Lung Disease 2017 Report. GOLD Executive Summary. Am J Respir Crit Care Med [Internet]. 2017 Mar 1 [cited 2017 Nov 20];195(5):557–82.
5. Dixit D, Bridgeman MB, Andrews LB, Narayanan N, Radbel J, Parikh A, et al. Acute exacerbations of chronic obstructive pulmonary disease: diagnosis, management, and prevention in critically ill patients. Pharmacotherapy [Internet]. 2015 Jun [cited 2017 Nov 20];35(6):631–48.
6. Díez-Manglano J, Recio Iglesias J, Varela Aguilar JM, Almagro Mena P, Zubillaga Garmendia G, los investigadores del estudio COREPOC en nombre del grupo de E de la SE de MI. Effectiveness of a simple intervention on management of acute exacerbations of chronic obstructive pulmonary disease and its cardiovascular comorbidities: COREPOC study. Med Clin (Barc) [Internet]. 2017 Sep 20 [cited 2017 Nov 12];149(6):240–7.
7. Figueira Gonçalves JM, Dorta Sánchez R, Rodri Guez Pérez MDC, Viña Manrique P, Díaz Pérez D, Guzmán Saenz C, et al. Cardiovascular comorbidity in patients with chronic obstructive pulmonary disease in the Canary Islands (CCECAN study). Clin Investig Arterioscler [Internet]. 2017 Jul [cited 2017 Nov 12];29(4):149–56.
8. Stankovic I, Marcun R, Janicijevic A, Farkas J, Kadivec S, Ilic I, et al. Echocardiographic predictors of outcome in patients with chronic obstructive pulmonary disease. J Clin Ultrasound [Internet]. 2017 May [cited 2017 Nov 11];45(4):211–21.
9. Müllerova H, Agusti A, Erqou S, Mapel DW. Cardiovascular Comorbidity in COPD. Chest [Internet]. 2013 Oct [cited 2017 Nov 15];144(4):1163–78.
10. Corlateanu A, Covantev S, Mathioudakis AG, Botnaru V, Siafakas N. Prevalence and burden of comorbidities in Chronic Obstructive Pulmonary Disease. Respir Investig [Internet]. 2016 Nov [cited 2017 Nov 12];54(6):387–96.
11. Freixa X, Portillo K, Paré C, Garcia-Aymerich J, Gomez FP, Benet M, et al. Echocardiographic abnormalities in patients with COPD at their first hospital admission. Eur Respir J [Internet]. 2013 Apr [cited 2017 Nov 11];41(4):784–91.
12. Cazzola M, Calzetta L, Rinaldi B, Page C, Rosano G, Rogliani P, et al. Management of Chronic Obstructive Pulmonary Disease in Patients with Cardiovascular Diseases. Drugs [Internet]. 2017 May 28 [cited 2017 Nov 12];77(7):721–32.
13. Matamis D, Tsagourias M, Papathanasiou A, Sineffaki H, Lepida D, Galiatsou E, et al. Targeting occult heart failure in intensive care unit patients with acute chronic obstructive pulmonary disease exacerbation: effect on outcome and quality of life. J Crit Care [Internet]. 2014 Apr [cited 2017 Nov 20];29(2):315.e7-14.
14. Papaioannou AI, Bartziokas K, Loukides S, Tsikrika S, Karakontaki F, Haniotou A, et al. Cardiovascular comorbidities in hospitalised COPD patients: a determinant of future risk? Eur Respir J [Internet]. 2015 Sep [cited 2018 Jun 13];46(3):846–9.
15. Roversi S, Fabbri LM, Sin DD, Hawkins NM, Agustí A. Chronic Obstructive Pulmonary Disease and Cardiac Diseases. An Urgent Need for Integrated Care. Am J Respir Crit Care Med [Internet]. 2016 Dec 1 [cited 2018 Jun 4];194(11):1319–36.
16. Jones PW, Mullerova H, Agusti A, Decramer M, Adamek L, Raillard A, et al. Cardiovascular disease does not predict exacerbation rate or mortality in COPD. AJRCCM Artic Press [Internet]. [cited 2017 Nov 10];201706–1066.
17. Yoshihisa A, Takiguchi M, Shimizu T, Nakamura Y, Yamauchi H, Iwaya S, et al. Cardiovascular function and prognosis of patients with heart failure coexistent with chronic obstructive pulmonary disease. J Cardiol [Internet]. 2014 Oct [cited 2018 Jun 4];64(4):256–64.
18. de Miguel Díez J, García TG, Maestu LP. Comorbilidades de la EPOC. Arch Bronconeumol [Internet]. 2010 Jan [cited 2017 Dec 13];46:20–5.
19. Galaznik A, Chapnick J, Vietri J, Tripathi S, Zou KH, Makinson G. Burden of smoking on quality of life in patients with chronic obstructive pulmonary disease. Expert Rev Pharmacoecon Outcomes Res [Internet]. 2013 Dec 9 [cited 2018 Jun 17];13(6):853–60.
20. Hvidtfeldt UA, Rasmussen S, Grønbaek M, Becker U, Tolstrup JS. Influence of smoking and alcohol consumption on admissions and duration of hospitalization. Eur J Public Health [Internet]. 2010 Aug 1 [cited 2018 Jun 13];20(4):376–82.

