Importancia de la higiene de manos en el ámbito sanitario
Sección: Originales
Cómo citar este artículo
Simón Melchor A, Simón Melchor L, Naranjo Soriano G, Gil Salvador R, Solano Castán J, Jiménez Sesma ML. Importancia de la higiene de manos en el ámbito sanitario. RIdEC 2016; 9(1):27-34.
Autores
1 Alba Simón Melchor, 2 Lucía Simón Melchor, 3 Gema Naranjo Soriano, 4 Rebeca Gil Salvador, 5Javier Solano Castán, 6 María Luisa Jiménez Sesma
1 Enfermera. Diploma de Especialización en accidentes de tráfico. Título de experto en indicación, uso y autorización de medicamentos y productos sanitarios. Enfermera de Atención Continuada del Centro de Atención Primaria de Calaceite (Alcañiz).
2 Enfermera. Diploma de Especialización en accidentes de tráfico. Título de experto en indicación, uso y autorización de medicamentos y productos sanitarios. Enfermera de hospitalización del Hospital Comunitario de Norwich (Norwich, Reino Unido).
3 Enfermera. Título de enfermero experto en indicación, uso y autorización de medicamentos y productos sanitarios. Enfermera del servicio de quirófano del Hospital Universitario Miguel Servet (Zaragoza).
5 Enfermera. Título de experto en indicación, uso y autorización de medicamentos y productos sanitarios. Enfermera de Atención Continuada del Centro de Atención Primaria de Calaceite (Alcañiz).
5 Farmaceútico Loporzano. Huesca.
6 Enfermera. Máster Interuniversitario en Ciencias de la Enfermería. Experto en Gerontología Clínica y Social. Enfermera de Atención Continuada del Centro de Atención Primaria de Sector Alcañiz (Alcañiz).
Contacto:
Titulo:
Importancia de la higiene de manos en el ámbito sanitario
Resumen
Objetivo: presentar recomendaciones acerca de la higiene de manos (HM), además de dar a conocer los procedimientos de HM como pieza clave para la prevención y control de la infección nosocomial (IN).
Metodología: se ha consultado en revisiones sistemáticas, bases de datos biomédicas y en diferentes revistas, publicadas desde el año 2004 hasta el 2015.
Resultados: campañas como la estrategia multimodal de la Organización Mundial de la Salud (OMS) y la Alianza Mundial para la seguridad del paciente fomentan una correcta práctica de la HM.
El lavado de manos es una medida muy eficaz para evitar la transmisión de patógenos multiresistentes reduciendo las tasas de IN.
Conclusiones: la realización de una práctica tan básica como la HM es baja en muchas instituciones sanitarias, por lo que deberíamos llevar a cabo líneas de trabajo para incrementar las tasas de adherencia.
Palabras clave:
prevención de enfermedades transmisibles ; higiene de las manos ; infección hospitalaria ; infección hospitalaria
Title:
The importance of hand washing in healthcare
Abstract:
Purpose: to describe currently existing recommendations on hand washing (HW) and to present HW procedures as a cornerstone of intrahospital infections’ prevention and control.
Methods: a literature search was performed in systematic reviews, biomedical databases, and a number of journals, from 2004 to 2015.
Results: some campaigns, such as the World Health Organization (WHO) multimodal strategy and the WHO World Alliance for Patient Safety promote appropriate HW practices.
Hand washing is a very effective measure to avoid the transmission of multi-resistent pathogens and to reduce intrahospital infection rates.
Conclusions: use of HW, a basic and simple procedure, is rather low in many healthcare centers. Thus, new efforts should be done to increase adherence rates to HW.
Keywords:
prevention of communicable diseases; hand washing; intrahospital infection; intrahospital infection
Introducción
Las infecciones relacionadas con los cuidados sanitarios representan un importante problema de salud pública y se consideran un indicador de calidad asistencial por su correspondiente coste y morbimortalidad atribuible (10,13-15).
Se conoce por infección nosocomial (IN), también llamada infección hospitalaria (IH) o infección relacionada con la asistencia sanitaria (IRAS), a aquella infección que el paciente adquiere en relación con las atenciones recibidas durante un tratamiento médico y que no estaba presente en el momento de iniciar el contacto con la atención sanitaria (2). La propagación de los microorganismos responsables de la IN puede ocurrir a través de las manos del personal sanitario, de otras personas que están en contacto con los pacientes o con las superficies situadas en sus cercanías (10).
El riesgo de adquirir una IN ha variado con los años. El incremento de la población anciana, enfermedades como el sida, la creciente incorporación de nuevas terapias antineoplásicas, el mayor número de personas sometidas a trasplantes, el aumento de recién nacidos prematuros y la aparición de nuevos tratamientos inmunosupresores, entre otras causas, han provocado el aumento del número de personas susceptibles de presentar una IN de forma considerable (2,10). Junto a las causas anteriores, los avances tecnológicos, la optimización de los recursos, la adquisición de nuevos conocimientos y la versatilidad de los tratamientos han introducido variaciones en la atención al paciente como son las unidades de corta estancia, hospitales de día, cirugía ambulatoria, atención domiciliaria, etc. Esto implica una mayor movilidad del paciente y facilita la transmisión de patógenos de un centro a otro y de los centros asistenciales a la comunidad, siendo esto especialmente problemático ante la aparición de nuevas cepas multirresistentes (8,13).
En España, según datos del informe EPINE 2012-2014 (Estudio de Prevalencia de las Infecciones Nosocomiales en España) el 5,60% de los pacientes ingresados en los hospitales españoles contrajo una IN durante su ingreso (1). Las principales localizaciones de la IN notificada en 2014 han sido las infecciones respiratorias (21,4%), quirúrgicas (20,9%), urinarias (20,1%), bacteriemias (15,3%) y otras localizaciones (4). Los microorganismos patógenos más prevalentes de estas infecciones han sido la Escherichia coli (15,17%), Pseudomona aeruginosa (11,18%) y Staphylococcus aureus (10,59%) (1,10). La HM es una medida importante y eficaz contra la infección asociada a los cuidados (2,11). Además, reduce el riesgo de IN ya que gran parte de ellas son prevenibles (13-16). Para garantizar la seguridad del paciente se considera la HM una opción fundamental (16). El concepto de seguridad hizo plantear a organismos como la Organización Mundial de Salud (OMS), el Ministerio de Sanidad, Servicios Sociales e Igualdad (MSSSI) y otros, la necesidad de desarrollar estrategias como la HM para prevenir en lo posible los efectos adversos (EA) generados por la práctica clínica (7,8,16).
En 1847, a partir de estudios experimentales el doctor Igmaz Philip Semmelweis al depararse de los elevados índices de fiebre puerperal, postuló la interacción entre la falta de la HM y la IN, de modo que al instituir la obligatoriedad de la higiene con solución clorada entre la atención de cada paciente observó una reducción drástica de la tasa de mortalidad por sepsis puerperal. El descenso observado fue del 27% al 0,2% (9,11). Dentro de este contexto, la intervención propuesta por Semmelweis representó la primera evidencia de que la HM ante el contacto con los clientes podría reducir los índices de IN (11).
En el ámbito de la enfermería, Florence Nightingale se caracterizó como la primera impulsora del proceso de la HM. Afirmó que cuando se instalaban las enfermedades se producía la rotura de la dermis y consecuentemente se creaba una puerta de entrada para microorganismos. Una de las funciones de la enfermería era la restauración de la salud debiendo llevar a cabo acciones de HM, con el fin de promover la seguridad del paciente y crear un ambiente terapéutico seguro (9,10,11).
Objetivos
Por la importancia que se le concede a la HM en la prevención de las infecciones en las instituciones sanitarias y lo que representa para la seguridad del paciente, nos planteamos los objetivos de dar a conocer los procedimientos correctos de la HM como herramienta para la prevención y control de la IN, además de presentar recomendaciones sobre esta técnica.
Metodología
Se ha realizado una búsqueda bibliográfica sistemática y exhaustiva desde octubre de 2014 hasta febrero de 2015, en diferentes fuentes de información utilizando la herramienta CASPe para la lectura crítica de los documentos obtenidos, la cual evalúa su validez, importancia y aplicabilidad. La técnica gráfica empleada para reducir el sesgo de publicación ha sido Funnel Plot.
Para no incurrir en el sesgo de selección se han empleado numerosas fuentes de información. En primer lugar se han consultado revisiones sistemáticas y guías de práctica clínica, se ha continuado con fuentes secundarias como las bases de datos Medline Cuiden, Ibecs, Enfispo, Lilacs, Amed, Trip Database y Science Direct y en tercer lugar se ha realizado la búsqueda en las propias revistas tanto electrónicas como en formato papel. Se han incluido tanto artículos cualitativos o mixtos esenciales en actividades de prevención y control de infecciones, además de estudios cuantitativos para ampliar los resultados a analizar.
La estrategia de búsqueda se ha basado en los Descriptores en Ciencias de la Salud (DeCS/MeSH) como términos de indización. La terminología empleada ha sido Prevención de Enfermedades Transmisibles, Higiene de las Manos, Infección Hospitalaria, Communicable Disease Prevention, Hand Hygiene, Cross Infection, empleando distintas combinaciones, seleccionando los documentos publicados entre 2004 y 2015, escritos en los idiomas castellano, inglés y portugués.
Resultados
Se han incluido un total de 135 trabajos en la revisión sistemática que cumplían los requisitos que exigían los autores, se han desechado un total de 45 artículos por estar duplicados y 87 artículos que no tenían relación con el objetivo de nuestra revisión a pesar de poseer algún DeCS empleado en la búsqueda.
Las manos actúan como vectores de transmisión de patógenos. La HM es la medida primordial para reducir la incidencia y propagación de estos microorganismos, siendo una pieza clave para el control de infecciones (4-7,9,17).
La piel está normalmente colonizada y las zonas más propensas son el área perineal, el inguinal, las axilas, el tronco, la faringe, el tracto gastrointestinal, las extremidades, las fosas nasales y fundamentalmente las manos en los profesionales sanitarios (3,8,11). Los microorganismos presentes en las manos constituyen la flora residente y la flora transitoria. La flora residente coloniza las partes más profundas de la piel y tiene poco potencial patogénico. Por otro lado, la flora transitoria coloniza las capas más superficiales y se adquiere generalmente por el contacto con otro paciente o con superficies contaminadas. Esta flora está formada principalmente por Staphylococcuss aureus resistente a meticilina (SARM), Acinetobacter baumannii, Norovirus, Clostridium difficile, Proteus mirabilis, Klebsiella, diferentes especies de cándidas y otros microorganismos multirresistentes, que son los responsables de la mayoría de la IN (8). La HM permite eliminar esta flora transitoria.
Existen diversas técnicas para la HM como el lavado social o lavado higiénico con agua y jabón neutro, el lavado antiséptico de manos que incluye la HM con jabón antiséptico y antisepsia de manos con solución hidroalcohólica y, por último, la antisepsia quirúrgica, que incluye el lavado quirúrgico con jabón antiséptico y la antisepsia quirúrgica con solución hidroalcohólica (5,8,17). La selección de uno u otro procedimiento depende de la flora que se pretenda eliminar. El lavado con agua y jabón, por lo general, es suficiente para eliminar la flora transitoria, sin embargo, para la permanente está indicado el uso de antisépticos (12,17).
A continuación se describen los diferentes procedimientos. El lavado social es aquel que se realiza de forma convencional mediante la acción del agua y el jabón neutro, tiene efecto por arrastre y por la acción del jabón. La duración total del procedimiento es de 40-60 segundos y no es eficaz en la eliminación de diversos microorganismos patógenos (9,13,16,19). La clorhexidina al 4% o la povidona yodada al 7,5% son los productos que se emplean para realizar el lavado de manos con jabón antiséptico. Esta técnica de lavado permite eliminar la suciedad, la materia orgánica, la flora transitoria y parte de la residente de las manos, consiguiendo cierta actividad antimicrobiana residual. La duración es de 40-60 segundos (9,16,19). La antisepsia con solución alcohólica para la desinfección está compuesta por alcohol etílico o isopropílico como agentes desinfectantes, o pueden encontrarse como agentes tensoactivos con acciones humidificantes, emulsionantes, espumantes, emolientes o dermoprotectores. Se recomienda aplicar una dosis de la preparación a base de alcohol, cubrir ambas manos y frotarlas hasta que estén secas (9,13,16,19). Este procedimiento permite eliminar la flora transitoria y parte de la residente.
Se han encontrado numerosos estudios referentes a la eficacia de antisépticos con base hidroalcohólica, ya que presentan ventajas como la eliminación de múltiples microorganismos incluidos los virus, no requieren lavado o secado, provocan menor irritación y desecación en la piel y son mejor aceptados por parte de los profesionales sanitarios. La duración es de 20 a 30 segundos (16,17). La antisepsia quirúrgica se puede realizar indistintamente mediante un jabón antiséptico o solución de base alcohólica, antes de la colocación de los guantes estériles. Está indicado previo a una intervención quirúrgica, para remover mecánicamente la suciedad, la flora transitoria y residente, además de prevenir la contaminación del sitio quirúrgico por microorganismos presentes en las manos del equipo (16,19).
Para el lavado quirúrgico con jabón antiséptico los productos pueden ser un cepillo estéril a base de clorhexidina al 4% o de povidona yodada en solución jabonosa al 7,5%. El procedimiento consiste en mojarse las manos y los antebrazos con agua, aplicar la solución de lavado mediante las manos o una esponja y enjuagar bajo agua corriente. El tiempo recomendado generalmente es de 2 a 5 minutos (16,17). Por otro lado, la antisepsia quirúrgica también puede presentarse con soluciones alcohólicas. Los tres alcoholes principalmente utilizados son el etanol, el isopropanol y el n-propanol o mezclas de estos. El procedimiento a seguir es aplicar sobre las manos y los antebrazos la solución de base alcohólica y esperar hasta que estas se sequen completamente para colocarse los guantes estériles. El tiempo de ejecución aconsejado es de 1,5 a 3 minutos (16,17). La OMS es el organismo principal que aporta directrices, basadas en fundamentos científicos, para la mejora de la HM en la atención sanitaria. Las recomendaciones aportadas por esta organización se clasifican utilizando el sistema desarrollado por Healthcare Infection Control Practices Advisory Committee (HICPAC) of the Centers for Disease Control and Prevention (CDC), Atlanta, Georgia, Estados Unidos (Ver Tabla 1) (16). Este organismo, el 5 de mayo de 2009 como primera medida para reducir la IN, lanza la estrategia multimodal para la mejora del cumplimiento de la HM en los centros sanitarios. Los elementos principales de dicha estrategia son promover un cambio del sistema que incluye la instalación de dispensadores de solución alcohólica en el punto de atención al paciente, educar al personal sanitario, analizar el cumplimiento de la HM y evaluar los resultados de los profesionales (16).
 Además, la OMS facilita una serie de recomendaciones para la mejora de la HM como son por qué, cómo y cuándo realizarla, además de cómo llevar a cabo la antisepsia preoperatoria de las manos (4-7,15). Respecto al por qué realizar la HM, esta organización nos informa que miles de personas mueren diariamente en todo el mundo a causa de infecciones contraídas mientras reciben atención sanitaria. Las directrices de cómo realizar la HM de la OMS pueden dividirse en cómo lavarse las manos o cómo desinfectárselas. El lavado de manos con agua y jabón está indicado cuando están visiblemente sucias (IB), manchadas de sangre u otros fluidos corporales (IB), después de usar el inodoro (II), cuando se sospecha o se tiene constancia de haber estado expuesto a patógenos que liberan esporas y en particular a brotes de Clostridium difficile (IB) (Ver Imagen 1) (6,16,17).
Además, la OMS facilita una serie de recomendaciones para la mejora de la HM como son por qué, cómo y cuándo realizarla, además de cómo llevar a cabo la antisepsia preoperatoria de las manos (4-7,15). Respecto al por qué realizar la HM, esta organización nos informa que miles de personas mueren diariamente en todo el mundo a causa de infecciones contraídas mientras reciben atención sanitaria. Las directrices de cómo realizar la HM de la OMS pueden dividirse en cómo lavarse las manos o cómo desinfectárselas. El lavado de manos con agua y jabón está indicado cuando están visiblemente sucias (IB), manchadas de sangre u otros fluidos corporales (IB), después de usar el inodoro (II), cuando se sospecha o se tiene constancia de haber estado expuesto a patógenos que liberan esporas y en particular a brotes de Clostridium difficile (IB) (Ver Imagen 1) (6,16,17).
El procedimiento de desinfección comienza frotando las manos con un desinfectante a base de alcohol como medio habitual preferente para desinfectarlas cuando no están visiblemente sucias (IA). Es más rápido, más eficaz y mejor tolerado que lavarlas con agua y jabón, sin embargo, estos productos se debe utilizar en caso de no disponer de solución alcohólica (IB). (Ver Imagen 2) (6,9,16).

 Entre las recomendaciones acerca de cómo realizar la antisepsia quirúrgica se encuentran: quitarse anillos, relojes y pulseras antes de iniciar la antisepsia (II), no utilizar uñas artificiales (IB), eliminar la suciedad de debajo de las uñas mediante un cepillo (II), antes de proceder a la antisepsia si están visiblemente sucias lavarlas con un jabón común (II), previa a la colocación de los guantes lavarse las manos con un jabón antimicrobiano o frotárselas con una preparación alcohólica (IB), si la calidad del agua en la sala de operaciones no es segura se recomienda emplear un producto a base de alcohol antes de colocarse los guantes (II), cuando se utilice una preparación alcohólica aplicar el producto únicamente para secar las manos (IB), no utilizar simultáneamente el frotado de manos quirúrgico con el frotado a base de alcohol (II), tras aplicar la solución alcohólica permitir que las manos y los antebrazos se sequen completamente antes de colocarse los guantes estériles (IB) (4,9,16,17).
Entre las recomendaciones acerca de cómo realizar la antisepsia quirúrgica se encuentran: quitarse anillos, relojes y pulseras antes de iniciar la antisepsia (II), no utilizar uñas artificiales (IB), eliminar la suciedad de debajo de las uñas mediante un cepillo (II), antes de proceder a la antisepsia si están visiblemente sucias lavarlas con un jabón común (II), previa a la colocación de los guantes lavarse las manos con un jabón antimicrobiano o frotárselas con una preparación alcohólica (IB), si la calidad del agua en la sala de operaciones no es segura se recomienda emplear un producto a base de alcohol antes de colocarse los guantes (II), cuando se utilice una preparación alcohólica aplicar el producto únicamente para secar las manos (IB), no utilizar simultáneamente el frotado de manos quirúrgico con el frotado a base de alcohol (II), tras aplicar la solución alcohólica permitir que las manos y los antebrazos se sequen completamente antes de colocarse los guantes estériles (IB) (4,9,16,17).
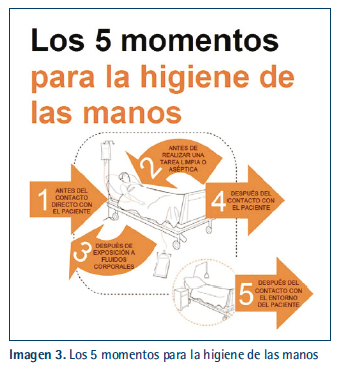
Las recomendaciones respecto al cuándo son “los 5 momentos para la higiene de las manos”, desarrollados desde 2005 por la OMS (6). Incluyen: antes del contacto con el paciente (IB), previo a la realización de una tarea limpia y/o aséptica (IB), después del riesgo de exposición a fluidos corporales (IB), tras el contacto con el paciente y el entorno del mismo (IB). Para prevenir la transmisión de microorganismos al paciente está indicada antes del contacto directo con el paciente y antes de la realización de una tarea limpia y/o aséptica. Los momentos en los que está indicada la HM para evitar la transmisión de microorganismos al profesional sanitario son después del contacto con el paciente, después del riesgo de exposición a fluidos corporales y tras el contacto con el entorno del paciente (Ver Imagen 3) (8,9,16).
Los cuidados de la piel y el uso de guantes son otras de las recomendaciones que aporta la OMS en su estrategia multimodal. La piel íntegra es la mejor barrera contra la infección. El correcto cuidado de las manos tras su higiene previene de posibles alteraciones de la integridad cutánea (19). Ante esta situación, la OMS ha realizado unas recomendaciones que son: incluir en los programas de formación de los trabajadores de la salud información sobre las prácticas del cuidado de las manos reduciendo las dermatitis de contacto u otras lesiones cutáneas (IB), proporcionar otros productos a aquellos profesionales que tengan alergia o sufran reacciones adversas (II), proveer a los profesionales sanitarios de lociones o cremas para reducir las dermatitis de contacto asociadas a la antisepsia o el lavado de manos (IA), no utilizar jabones antimicrobianos cuando se disponga de preparaciones a base de alcohol (II), no utilizar al mismo tiempo jabones y productos alcohólicos (II) (7,18).
Los guantes constituyen una medida de protección en el medio sanitario, formando una barrera protectora para prevenir la contaminación de las manos y reducir la probabilidad de transmisión de microorganismos durante procedimientos invasivos. Si se realiza un uso inadecuado de los mismos puede provocar que actúen como vehículo de transmisión y transporte de gérmenes. Los consejos que aporta la OMS respecto a los guantes son: realizar la HM aunque se utilicen guantes (IB), usarlos siempre que se prevea el contacto con sangre u otros materiales potencialmente infecciosos como membranas mucosas o piel lesionada (IC), quitárselos después de atender a cada paciente (IB), no reutilizar el mismo par de guantes para atender a otro paciente (IB), cambiárselos al pasar de una zona corporal contaminada a otra zona corporal en el mismo paciente (II), cuando sea necesario volver a utilizarlos, seguir un procedimiento seguro para su colocación (II) (4,7,16,18).
La OMS crea en el 2010 el Marco de autoevaluación de la HM, como instrumento sistemático para obtener un análisis de la situación de esta práctica y su promoción en cada centro de atención sanitaria. Su finalidad es identificar las cuestiones fundamentales que necesitan atención y mejora. Sus resultados pueden utilizarse para facilitar la formulación de un plan de acción para el programa de promoción de la HM en los centros. Su aplicación reiterada también permite documentar los progresos realizados a lo largo del tiempo.
Este Marco de autoevaluación consta de cinco componentes y 27 indicadores. Los cinco componentes reflejan cinco elementos de la estrategia multimodal de la OMS. A su vez, los indicadores se han seleccionado de modo que representen los principales elementos de cada componente, se basen en evidencias y en el consenso de los expertos. Se han formulado como preguntas con respuestas predefinidas (sí o no, elección entre opciones múltiples) a fin de facilitar la autoevaluación. En función de la puntuación obtenida en los cinco componentes se le asigna al centro uno de los cuatro niveles insuficiente, básico, intermedio o avanzado (18). Partiendo de este marco de autoevaluación para concienciar y motivar tanto a los pacientes como a los profesionales en la HM, la OMS invita a todos los países a adoptar este desafío en sus sistemas sanitarios mediante la utilización de campañas en los centros (16).
En la mayoría de los estudios revisados el grado de cumplimiento de esta técnica es bajo previo a la realización de estas campañas (15,16). Estos programas han resultado viables y sostenibles mediante la realización de una serie de ajustes en los centros y países (16), obteniendo un cumplimiento significativo de esta práctica y mejorando el conocimiento de los trabajadores.
Después de su evaluación en la mayoría de los casos la tasa más alta de cumplimiento de la HM correspondía al personal de enfermería (16). Sin embargo, se han detectado numerosas barreras que dificultan su cumplimiento (15). Entre estas barreras se encuentran las relacionadas con la falta de conocimientos que tienen los propios profesionales sanitarios, la falta de motivación, la presencia de una actitud incorrecta, la creencia del bajo riesgo de no realizar la técnica, la poca accesibilidad a los productos o la irritación de la piel producida por estos, el uso de guantes en vez de antisepsia, la falta de dispensadores, la sobrecarga asistencial, la priorización en la atención al paciente frente a la antisepsia, el elevado coste de los sistemas electrónicos y vídeos necesarios para las campañas, la falta de modelos de conducta, la falta de una cultura de seguridad y el olvido o desconocimiento de las recomendaciones existentes (15,16).
En la actualidad la falta de una cultura de seguridad es un problema mundial de salud pública (7,8,16,17). Por ello, organismos como el Comité Europeo de Sanidad del Consejo de Europa, en el año 2006, desarrolla unas recomendaciones en las que se plantea situar la seguridad del paciente en el centro de todas las políticas sanitarias, elaborando un marco político en materia de seguridad (7,8,18). La Alianza Mundial para la Seguridad del paciente de la OMS, en 2005-2006, elabora el documento “Una atención limpia es una atención más segura”. La alianza elige como tema de su primer Reto Mundial las IN debido a sus consecuencias sobre los pacientes (7-9,16,18).
El objetivo principal es mejorar la HM en todo el mundo, comprometiendo a los países a aplicar estrategias de fomento de esta práctica y ensayar la aplicación de las directrices de la OMS en la atención sanitaria (16). Los instrumentos necesarios para lograr con éxito el Reto Mundial son la educación y motivación del personal asistencial, liderazgo y disponibilidad de guías clínicas claras y fáciles de seguir, apoyo administrativo, participación de los pacientes y cambios sistemáticos que garanticen la disponibilidad de productos para la HM en el punto de atención al paciente (7,12,18). Estos nos pueden ayudar a disminuir los factores de riesgo tanto individuales, grupales, institucionales o gubernamentales asociados a un escaso cumplimiento de la HM (7).
El Día Mundial del Lavado de Manos es una oportunidad para consolidar este beneficioso hábito. La OMS festeja desde el año 2005 cada 5 de mayo, el Día Mundial de la Higiene de Manos coincidiendo con el lanzamiento del Reto Mundial para la Seguridad del Paciente bajo el lema “Salvar vidas está en tus manos”. Esta organización fomenta la difusión de “los 5 momentos para la higiene de manos” empleando la regla nemotécnica 5-5-5 (el día 5, del mes 5 y los 5 momentos) (4,6,7).
En los profesionales sanitarios la necesidad de efectuar la HM está estrechamente ligada a la actividad asistencial. Por otro lado, Unicef desde el 2008 cada 15 de octubre celebra el Día Mundial del Lavado de Manos, siendo una manera de promover la cultura mundial y local del lavado de manos con agua y jabón, destacar la situación de esta práctica en cada país y aumentar la concienciación sobre sus beneficios. Su finalidad es concienciar a la población de que un poco de agua y jabón pueden salvar muchas vidas. El día 15 de octubre se diferencia del 5 de mayo en que presenta un enfoque comunitario, para crear este hábito en las personas y en la comunidad (hogares, escuelas, colegios), además de asegurar la provisión de agua potable en toda la población. Sin embargo, el 5 de mayo promueve un enfoque destinado a las instituciones de atención sanitaria (hospitales, colegios, puestos de salud). El Ministerio de Sanidad, Servicios Sociales e Igualdad se adhiere al día Mundial de la Higiene de Manos de la OMS pretendiendo impulsar a nivel global la HM en el punto de atención al paciente (15,17). Este organismo promueve y apoya la celebración de esta jornada a través del programa de la HM del Sistema Nacional de Salud (SNS) inserto en el Plan de Calidad del SNS, para la mejora de la seguridad de los pacientes atendidos en los centros sanitarios (20).
Conclusiones
Ha quedado demostrado que la HM es la medida más importante para evitar la transmisión de microorganismos multirresistentes responsables de la IN en los centros de atención de salud (4). Esta infección plantea un importante problema mundial para la seguridad del paciente y tiene un gran impacto económico en los sistemas sanitarios (13,15). La simple tarea del lavado de las manos en los momentos adecuados y de la forma correcta es una medida que todo profesional sanitario puede realizar para prevenir una infección que podría causarle un daño grave al paciente incluso derivar hasta la muerte (4,5,7,17).
Las tasas de cumplimiento de la HM evidenciadas son mayoritariamente bajas (17), por ello se han encontrado numerosos estudios acerca de campañas de promoción de la HM. A pesar del elevado número de artículos al respecto se ha echado en falta la continuidad en el seguimiento de estas campañas a lo largo de los años (15,16).
Conseguir incrementar la adherencia a esta técnica debería ser una de nuestras metas como profesionales sanitarios. Se podrían implantar protocolos de actuación en los centros sanitarios mediante el refuerzo y motivación de los profesionales, concienciación del equipo ante la seguridad del paciente y del propio profesional, el empleo de carteles o recordatorios y la formación de los sanitarios como parte de su actividad asistencial (13). Aunque las mayores tasas de HM corresponden al personal de enfermería, esto no debe caer en el olvido y debemos esforzarnos en continuar con la promoción de esta técnica tan útil para proteger tanto al paciente como al profesional.
Debido a que la mayoría de los trabajos encontrados corresponden al ámbito hospitalario, sería muy interesante que en el campo de la enfermería de Atención Primaria o Comunitaria se promovieran futuros proyectos, tanto en el ámbito rural como urbano. Estos podrían englobar estudios acerca de la reducción de la IN tras una correcta HM entre los profesionales de los centros de salud. A pesar de que la mayoría de estudios encontrados referentes al uso de antisépticos con solución hidroalcohólica enumera las numerosas ventajas de estos como su efectividad, rapidez y tolerancia, se ha observado que no se ha incentivado suficientemente su empleo en nuestros centros sanitarios (16). Por ello, creeríamos importante aconsejar que cuando se disponga de él debe usarse de manera preferente para la antisepsia rutinaria de las manos.
Todos los centros sanitarios disponemos del acceso al Marco de autoevaluación de la HM de la OMS, ya que es una herramienta imprescindible para la promoción de la HM (16,18). Este sistema podría ser utilizado para elaborar y desarrollar protocolos de HM. Por último, sería conveniente realizar sesiones de evaluación de estos y en el caso de no obtener óptimos resultados elaborar planes de mejora en los centros. Se puede concluir que al brindar cuidados con las manos limpias se puede ofrecer un servicio más seguro, efectivo y de calidad.
Bibliografía
[1] Sociedad Española de Medicina Preventiva, Salud Pública e Higiene. Estudio EPINE-EPPS 2013. Estudio de Prevalencia de las Infecciones Nosocomiales en España. Informe global de España (Resumen); 2013 May-Jun. 38 p.
[2] Abelairas Cadahia C, Dopico López N. Lavado de manos: revisión y actualización. Metas Enferm 2007; 10(7):14-8.
[3] Centers for Disease Control and Prevention. CDC 24/7: Saving Lives.Protecting People. National Healthcare Safety Network (NHSN) [Internet]. USA: Centers for Disease Control and Prevention; 2013 Feb [citado 10 ene 2016]. Disponible en: http://www.cdc.gov/nhsn/
[4] World Health Organization. WHO Guidelines on Hand Hygiene in Health Care. First Global Patient Safety Challenge Clean Care is Safer Care. Geneva (Swizerland); 2009. 64 p.
[5] Sánchez Paya J, Galicia García MD, Gracia Rodríguez RM, García González C, Fuster Pérez M, López Fresneña N, et al. Grado de cumplimiento y determinantes de las recomendaciones sobre la higiene de manos. Enfermedades Infecciosas y Microbiología Clínica [Internet]. 2007 Jun [citado 10 ene 2016]; 25(6):369-75. Disponible en: http://apps.elsevier.es/watermark/ctl_servlet?_f=10&pident_articulo=13106961&pident_usuario=0&pcontactid=&pident_revista=28&ty=153&accion=L&origen=zonadelectura&web=www.elsevier.es&lan=es&fichero=28v25n06a13106961pdf001.pdf
[6] Una atención limpia es una atención más segura. Material y documentos sobre la higiene de manos [Internet]. Organización Mundial de la Salud; 2009 [citado 10 ene 2016]. Disponible en: http://www.who.int/gpsc/5may/tools/es/
[7] Organización Mundial de la Salud. Alianza Mundial para la seguridad del paciente. Reto Mundial en pro de la Seguridad del Paciente. Una atención limpia es una atención más segura. Génova (Suiza); 2005-2006. 18 p.
[8] Vilella i Morató A, Sallés Creus M. Seguridad e infecciones nosocomiales: lavado de manos. Calidad Asistencial [Internet]. 2011 Nov [citado 10 ene 2016]; 81-6. Disponible en: http://www.jano.es/ficheros/sumarios/1/00/1776/81/1v00n1776a90040861pdf001.pdf
[9] Bayo Izquierdo MC. La higiene de manos y su importancia en la prevención de infecciones nosocomiales. Ciberrevista [Internet]. 2013 Jul-Ago [citado 10 ene 2016]; 32(4). Disponible en: http://www.enfermeriadeurgencias.com/ciber/julio2013/pagina7.html
[10] Bazán Calvillo J. Higiene de manos e infección nosocomial. Revista Paraninfo Digital [Internet]. 2012 [citado 10 ene 2016]; 15. Disponible en: http://www.index-f.com/para/n15/002p.php
[11] Coelho MS, Silva Arruda C, Faria Simoes SM. Higiene de manos como estrategia fundamental en el control de infección hospitalaria: un estudio cuantitativo. Enferm Global [Internet]. 2011 Ene [citado 10 ene 2016]; 10(21):[aprox 12 p.]. Disponible en: http://scielo.isciii.es/pdf/eg/v10n21/clinica2.pdf
[12] Pi-Sunyer Cañellas T, Banqué Navarro M, Freixas Sala N, Barcenilla Gaite F. Higiene de las manos: evidencia científica y sentido común. Medicina Clínica [Internet]. 2008 Dic [citado 10 ene 2016]; 131(3):56-9. Disponible en: http://apps.elsevier.es/watermark/ctl_servlet?_f=10&pident_articulo=13132773&pident_usuario=0&pcontactid=&pident_revista=2&ty=144&accion=L&origen=zonadelectura&web=www.elsevier.es&lan=es&fichero=2v131nSupl.3a13132773pdf001.pdf
[13] Sala A, Martínez Hernández J. Los trabajadores sanitarios necesitan más formación sobre la higiene de manos. Revista de Calidad Asistencial [Internet]. 2014 Nov-Dic [citado 10 ene 2016]; 29(6):322-3. Disponible en: http://www.elsevierinstituciones.com/ficheros/pdf/256/256v28n05a90231045pdf001.pdf
[14] Erasmus V, Huis A, Oenema A, van Empelen P, Boog MC, van Beeck EH, et al. The ACCOMPLISH study. A cluster randomised trial on the cost-effectiveness of a multicomponent intervention to improve hand hygiene compliance and reduce healthcare associated infections. BMC Public Health [Internet]. 2011 Sep [citado 10 ene 2016]; 11:721. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/21943482
[15] Srigley JA, Lightfoot D, Fernie G, Gardam M, Muller MP. Hand hygiene monitoring technology: protocol for a systematic review. Systematic Reviews [Internet]. 2013 Nov [citado 10 ene 2016]; 2:101. Disponible en: http://www.systematicreviewsjournal.com/content/pdf/2046-4053-2-101.pdf
[16] Organización Mundial de la Salud. Guía de la OMS sobre Higiene de Manos en la Atención de la Salud: Resumen. Primer Desafío Global de Seguridad del Paciente. Una Atención Limpia es una Atención Segura. Génova (Suiza); 2009 Jul. 80 p.
[17] Salvar vidas está en tus manos. 5 de Mayo: jornada mundial de higiene de manos en la atención sanitaria [Internet]. Ministerio de Sanidad, Servicios Sociales e Igualdad Campaña de Higiene de manos; 2011 [citado 10 ene 2016]. Disponible en: http://www.msssi.gob.es/va/campannas/campanas11/higieneManos.htm
[18] Organización Mundial de la Salud. Marco de autoevaluación de la higiene de las manos 2010. Seguridad del Paciente. Una alianza mundial para una atención más segura. Génova (Suiza): OMS; 2010. 10 p.
[19] Pantoja Ludueña M. Recomendaciones para la higiene de manos. Revista Médica La Paz [Internet]. 2010 [citado 10 ene 2016]; 16(2):63-8. Disponible en: http://www.scielo.org.bo/pdf/rmcmlp/v16n2/v16n2_a11.pdf
[20] Gobierno de España. Informe Plan de Calidad para el Sistema Nacional de Salud 2006-2010. Balance de actividades y acciones previstas. Madrid (España): Ministerio de Sanidad y Política Social; 2009. 68 p.

