Rol de la enfermera en los equipos de cardiooncología
Sección: Artículos Científicos
Autores
Concepción Fernández Redondo1, Isabel Pérez Loza2.
1 Enfermera Supervisora de Área de Cardiovascular del Hospital Clínico Universitario Virgen de la Arrixaca, Murcia.
2 Enfermera Cardiología Críticos, Hospital Universitario Marqués de Valdecilla, Grupo de investigación de Enfermería Idival.
Contacto:
Concepción Fernández Redondo. Hospital Clínico Universitario Virgen de la Arrixaca. Ctra. Madrid-Cartagena, s/n. 30120 El Palmar, Murcia
Titulo:
Rol de la enfermera en los equipos de cardiooncología
Resumen
Los avances en el diagnóstico precoz y las nuevas terapias antitumorales han conseguido una mayor supervivencia de los pacientes diagnosticados de cáncer, pero una de las mayores complicaciones del tratamiento antineoplásico es la potencial afectación cardiovascular. Por otro lado, pacientes con cáncer también pueden tener una enfermedad cardiovascular previa, que se ve agravada por el crecimiento del tumor o por los fármacos antitumorales. La enfermera juega un papel fundamental en la prevención de la cardiotoxicidad, con estrategias costo-efectivas: la identificación, control y monitorización estricta de los factores de riesgo cardiovascular antes, durante e incluso una vez finalizado el tratamiento y la promoción de un estilo de vida cardiosaludable.
Palabras clave:
cardiotoxicidad; supervivientes de cáncer; grupo de salud interdisciplinario; rol de la enfermera; competencia clínica enfermería basada en la evidencia
Title:
The role of the nurse in cardio-oncology teams
Abstract:
Advances in early diagnosis and new antitumor therapies have resulted in greater survival for patients diagnosed with cancer, but cardiovascular side effects remain one of the greatest complications of antineoplastic therapies. Additionally, cancer patients may have prior cardiovascular disease, which is aggravated by tumor growth or by antitumor drugs. The nurse plays a fundamental role in the prevention of cardiotoxicity, with cost-effective strategies: the identification, control and strict monitoring of cardiovascular risk factors before, during and even after the termination of treatment and the promotion of a healthy-heart lifestyle.
Keywords:
cardiotoxicity; cancer survivors; patient care team; nurse‘s role; clinical competenceevidence-based nursing
INTRODUCCIÓN
Las enfermedades cardiovasculares y el cáncer (junto a las enfermedades respiratorias crónicas y la diabetes) son las principales responsables de la morbilidad y la mortalidad por enfermedades no transmisibles1. Si bien, hasta un 30% de los fallecimientos de pacientes con cáncer pueden ser de causa cardiovascular, el cáncer duplica el riesgo de mortalidad de los pacientes con enfermedad cardiovascular (ECV) y la progresiva reducción de la mortalidad de los pacientes con síndrome coronario agudo (SCA) o cardiopatía isquémica crónica estable lleva a una mayor supervivencia a largo plazo de estos pacientes, con mayor riesgo asociado de presentar neoplasias de novo o recidivas de enfermedades previas2.
El cáncer y la ECV pueden coexistir en un mismo paciente debido a la presencia de factores de riesgo comunes y mecanismos biológicos3 e incluso se habla sobre la posible relación entre la terapia antiagregante y el riesgo de cáncer2, pero sin demostrarse una asociación entre ésta y un mayor o menor riesgo de cáncer. Ambas enfermedades se engloban en el concepto de enfermedades crónicas (por su constante progresión y carácter incurable) como consecuencia de factores genéticos, fisiológicos, ambientales y conductuales (industrialización, pobreza, tabaquismo, alcohol, alimentos procesados e inactividad física)1,4 con el consiguiente riesgo de hipertensión arterial (HTA), diabetes mellitus (DM), alteraciones de los lípidos y/o obesidad, fomentando tanto la aparición como la progresión de ambas enfermedades5. Cada vez hay una mayor prevalencia de las ECV en los pacientes a los que se diagnostica un cáncer, aproximadamente uno de cada tres pacientes con un nuevo diagnóstico de cáncer tiene antecedentes de problemas cardiovasculares o factores de riesgo cardiovascular (FRCV), como diabetes, hipertensión, tabaquismo y/o dislipemia; los pacientes que han padecido una insuficiencia cardiaca o un infarto, presentan mayor riesgo que la población general de desarrollar cáncer durante el seguimiento6 y entre un 4-10% de los pacientes con SCA o cardiopatía isquémica crónica tienen un antecedente de cáncer2 y hasta un 50% de los pacientes que desarrollan síndromes carcinoides tiene compromiso cardiaco7. La enfermedad que pone en mayor riesgo la vida debe ser tratada primero y normalmente ésta suele ser la patología cardiaca.
Los avances en el tratamiento han llevado a una mejor supervivencia de los pacientes con cáncer, pero también han aumentado la morbilidad y la mortalidad debido a los efectos secundarios del tratamiento8. En el tratamiento de los pacientes con cáncer, existen dos grandes pilares terapéuticos con gran impacto en la sobrevida de los pacientes, la quimioterapia y radioterapia, ambos asociados al aumento de la vulnerabilidad del sistema cardiovascular y adelanto de la edad de riesgo vascular; así mismo, el trasplante de células hematopoyéticas, en el caso de las neoplasias hematológicas, debido al tratamiento inmunosupresor (ateroesclerosis acelerada) y la vida sedentaria. Algunos de estos tratamientos favorecen el desarrollo de un síndrome metabólico que podría ser el intermediario entre dichos tratamientos y el desarrollo de las ECV4.
Los tratamientos antitumorales triplican el riesgo de eventos cardiovasculares a medio y largo plazo, siendo las ECV las complicaciones más frecuentes9 (tabla 1) que incrementan la morbimortalidad en los sobrevivientes de cáncer, secundario a la cardiotoxicidad de los tratamientos o a la progresión de los FRCV preexistentes7, con multitud de efectos en el sistema cardiovascular, según cuál sea el tipo de tratamiento aplicado. En los pacientes a los que se diagnostica un cáncer, con una ECV preexistente, el tratamiento antitumoral aumenta el riesgo de aparición de cardiotoxicidad3.
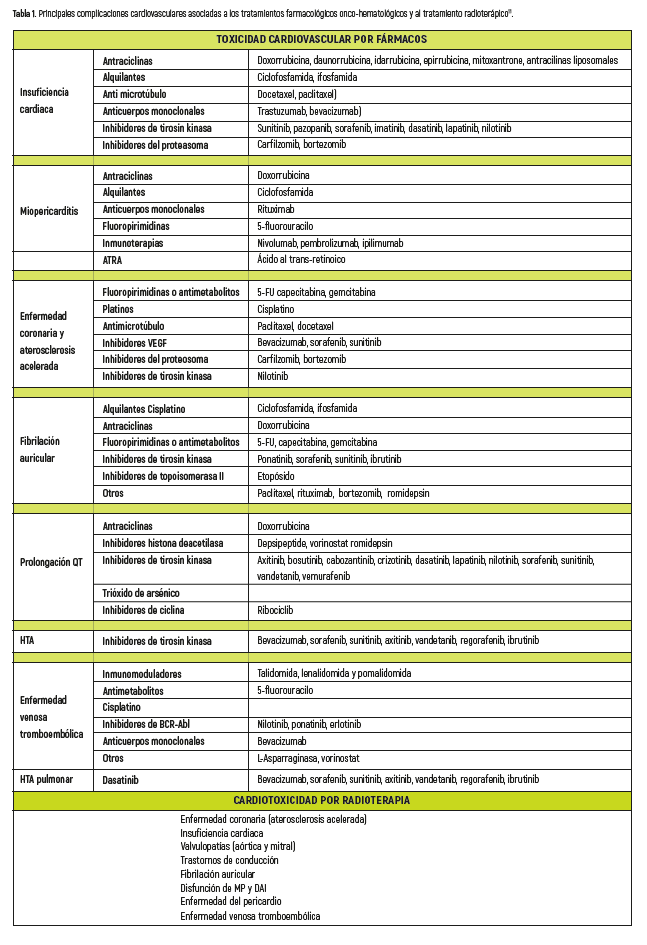 El término cardiotoxicidad engloba diversas manifestaciones patológicas a nivel cardiovascular y empeora tanto el pronóstico cardiovascular como el oncológico, cuando obliga a modificar o suspender tratamientos potencialmente curativos, con profundas repercusiones en la calidad de vida y la supervivencia de los pacientes con cáncer, de hecho, el riesgo de muerte cardiovascular con algunos grupos de tumores puede superar al de la recaída del tumor en muchos tipos de cáncer3. Las complicaciones cardiovasculares agudas afectan tanto clínica como psicológicamente a los pacientes, que conscientes de los riesgos para su salud, temen que les interrumpan el tratamiento antitumoral.
El término cardiotoxicidad engloba diversas manifestaciones patológicas a nivel cardiovascular y empeora tanto el pronóstico cardiovascular como el oncológico, cuando obliga a modificar o suspender tratamientos potencialmente curativos, con profundas repercusiones en la calidad de vida y la supervivencia de los pacientes con cáncer, de hecho, el riesgo de muerte cardiovascular con algunos grupos de tumores puede superar al de la recaída del tumor en muchos tipos de cáncer3. Las complicaciones cardiovasculares agudas afectan tanto clínica como psicológicamente a los pacientes, que conscientes de los riesgos para su salud, temen que les interrumpan el tratamiento antitumoral.
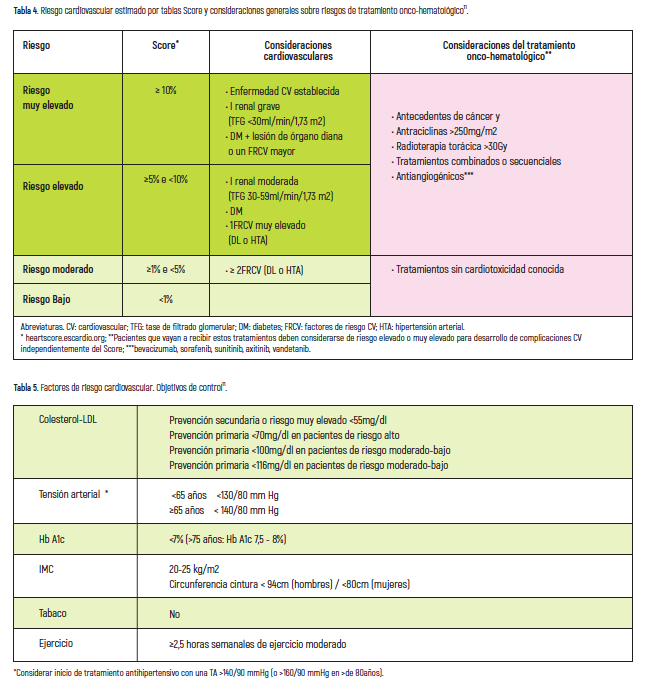
La presencia de antecedentes de enfermedades cardiacas (infarto, valvulopatías significativas, miocardiopatías), la edad mayor de 65 años, disfunción ventricular izquierda aun asintomática, el tratamiento previo con antineoplásicos o la irradiación torácica previa definen un grupo de pacientes con mayor riesgo de cardiotoxicidad8 (tabla 2).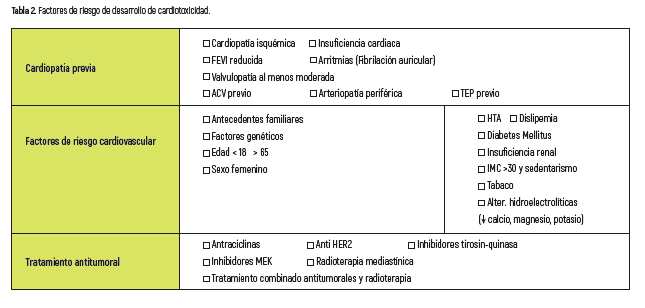 El riesgo de desarrollar eventos cardiovasculares secundarios al tratamiento oncológico y su recuperación, van a depender tanto del tratamiento antitumoral administrado (fármaco, dosis, vía de administración y/o eliminación…) como de la respuesta individual de cada paciente, en función de los antecedentes (edad, estado funcional, cardiopatía y/o factores de riesgo cardiovascular previos, radioterapia previa principalmente en mediastino, insuficiencia hepática o renal, alteraciones metabólicas e hipersensibilidad a los distintos fármacos)9 y pueden ocurrir días o semanas o incluso meses o años, de terminado el tratamiento, por lo cual pueden abarcar un amplio espectro de manifestaciones como aumento transitorio de las cifras tensionales, arritmias, cardiopatía isquémica, insuficiencia cardiaca, vasculopatía periférica y/o pericardiopatía7,10.
El riesgo de desarrollar eventos cardiovasculares secundarios al tratamiento oncológico y su recuperación, van a depender tanto del tratamiento antitumoral administrado (fármaco, dosis, vía de administración y/o eliminación…) como de la respuesta individual de cada paciente, en función de los antecedentes (edad, estado funcional, cardiopatía y/o factores de riesgo cardiovascular previos, radioterapia previa principalmente en mediastino, insuficiencia hepática o renal, alteraciones metabólicas e hipersensibilidad a los distintos fármacos)9 y pueden ocurrir días o semanas o incluso meses o años, de terminado el tratamiento, por lo cual pueden abarcar un amplio espectro de manifestaciones como aumento transitorio de las cifras tensionales, arritmias, cardiopatía isquémica, insuficiencia cardiaca, vasculopatía periférica y/o pericardiopatía7,10.
Todos los pacientes con antecedentes cardiovasculares que requieran tratamiento antitumoral potencialmente cardiotóxico deben tener una evaluación cardiovascular previa al inicio del tratamiento y la monitorización continua en pacientes que están recibiendo tratamiento antitumoral es fundamental para la detección precoz y el tratamiento temprano, evitando complicaciones desfavorables para el paciente; las complicaciones cardiovasculares tienen profundas repercusiones en la calidad de vida y la supervivencia de los pacientes con cáncer3. La cardio-oncología es la disciplina que se encarga de la categorización de riesgo, la prevención, el diagnóstico, la monitorización —a corto y largo plazo— y el tratamiento de las posibles complicaciones cardiovasculares11, con el objetivo de asegurar que los pacientes reciben el mejor tratamiento, evitando suspensiones innecesarias del tratamiento antitumoral y con el menor riesgo asociado de eventos adversos; monitorización que continuará en los sobrevivientes de cáncer con un perfil de riesgo aumentado de potenciales complicaciones cardiovasculares de aparición tardía7.
Los equipos de cardioonco-hematología requieren un enfoque multidisciplinario formado por oncólogos médicos, oncólogos radioterapeutas, hematólogos, cardiólogos y enfermeras especializadas y miembros de apoyo (médicos de Atención Primaria, cirujanos cardiacos, patólogos, radiólogos, equipos de cuidados paliativos, especialistas en laboratorios clínicos, farmacéuticos de hospitales, psicólogos, trabajadores sociales y gestores de datos)11, para la elaboración en conjunto de protocolos de tratamiento, programas de educación y el desarrollo de nueva evidencia científica que aborde de forma integral el cuidado de los pacientes oncológicos y permita generar nuevo conocimiento, con el objetivo de promover la salud cardiovascular y facilitar estrategias de intervención costo-efectivas11. Uno de los objetivos de los estándares de calidad del Sistema Nacional de Salud es que todos los pacientes con cáncer tengan como única puerta de entrada hospitalaria a la planificación y tratamiento del cáncer, la de la unidad multidisciplinar12. Las enfermeras son responsables de la coordinación de los cuidados, son el nexo entre los distintos niveles asistenciales y/o servicios13, y realizan el seguimiento, orientado a la prevención de complicaciones, identificación de recidivas, apoyo al autocuidado, asesoramiento postratamiento, dando respuesta a sus necesidades, con impacto positivo en la calidad de vida e incluso en la supervivencia del paciente oncológico14.
De la formación de estos equipos multidisciplinares surge la necesidad de la enfermera de cardiooncología, con un papel fundamental en la promoción, mantenimiento y/o restablecimiento de la salud cardiovascular basada en teorías o modelos de enfermería que permiten la detección y/o control de los factores de riesgo cardiovascular y el fomento de hábitos y estilos de vida cardiosaludables (estándares de calidad del ejercicio profesional de los enfermeros) que contribuyan de forma significativa a la mejora de los resultados clínicos. Es imprescindible identificar las responsabilidades del médico y la enfermera de cardiología para fomentar el trabajo interdisciplinar y en equipo en relación con la asistencia prestada al paciente oncohematológico orientada a la detección temprana de la cardiotoxicidad e implementar una estrategia de vigilancia cardiológica efectiva que permita la aplicación precoz del tratamiento.
En la actualidad, en España carecemos de protocolos de actuación enfermera unificados para la atención cardiovascular del paciente oncológico, ni hay roles definidos de las enfermeras en las unidades de cardiooncología de manera generalizada; las enfermeras desempeñan su trabajo en función de los recursos económicos y/o humanos disponibles en su centro y según la organización y/o necesidades de su unidad. Por ello, se hace necesario reorientar los modelos de cuidados y definir el perfil profesional basado en competencias de conocimiento experto y roles profesionales de las enfermeras de cardiooncología que permitan desarrollar protocolos de monitorización de FRCV en pacientes con cáncer y largos supervivientes y consensuar estrategias costo-efectivas sobre hábitos de vida cardiosaludable (dieta, ejercicio físico, deshabituación de tabaco) común a los diferentes niveles asistenciales antes, durante y después del tratamiento antitumoral.
Los programas integrales de apoyo a los autocuidados generales y específicos en distintos procesos oncológicos han demostrado una notable mejora de la calidad de vida percibida y del nivel de autocuidados de las personas afectadas, mejorando su grado de autonomía y los resultados globales en salud7,13,15.
ESTÁNDARES DE CALIDAD DE LA PRESTACIÓN DE SERVICIOS DE ENFERMERÍA
Según la OMS, Calidad Asistencial es La medida en la cual los servicios de salud que se ofrecen a individuos y poblaciones de pacientes mejoran los resultados de salud deseados. Para lograr esto, la atención sanitaria debe ser segura, efectiva, oportuna, eficiente, equitativa y centrada en las personas.
Para una gestión adecuada de los cuidados de enfermería y conseguir la mejora continua de su calidad es necesario definir criterios o herramientas de medición que permitan su monitorización. Los estándares de calidad de enfermería16 definen las estructuras, procesos y resultados que garantizan la calidad del cuidado y se basan en 5 estrategias fundamentales:
PERFIL COMPETENCIAL DE LA ENFERMERA DE CARDIOLOGÍA EN LOS EQUIPOS DE CARDIOONCOLOGÍA
El aumento de la complejidad de las organizaciones sanitarias y la búsqueda permanente de modelos de gestión y desarrollo profesional requieren respuestas costo-eficientes y efectivas, con nuevos modelos de prestación de cuidados, que incorporen perfiles y roles enfermeros que permitan adaptarse a las nuevas necesidades17.
Entendemos por Competencia profesional la aptitud del profesional sanitario para integrar y aplicar los conocimientos, habilidades y actitudes a las buenas prácticas de su profesión, para resolver las situaciones que se le plantean18. La adquisición de los conocimientos, habilidades y actitudes requiere un mínimo de horas de formación teórico práctica, emitida por entidades y actividades formativas debidamente acreditadas por la Comisión de Formación Continuada o por las Universidades y mínimo de experiencia profesional en el ámbito de práctica17. La certificación de las competencias permitirá valorar si las competencias del profesional se corresponden con las definidas para el puesto de trabajo que desempeña19.
Referente al perfil competencial de la enfermera en el ámbito de la cardiooncología sería necesario:
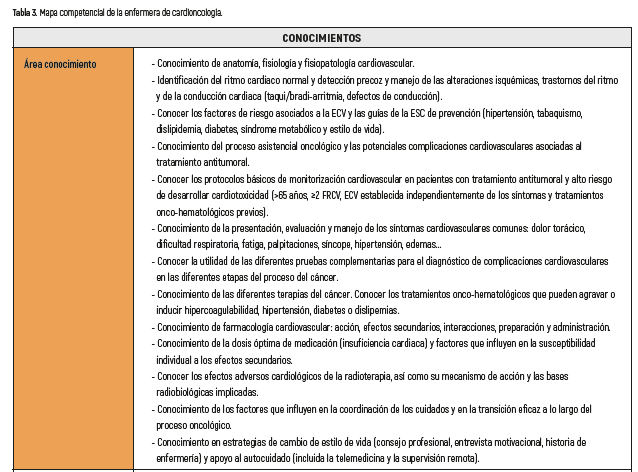
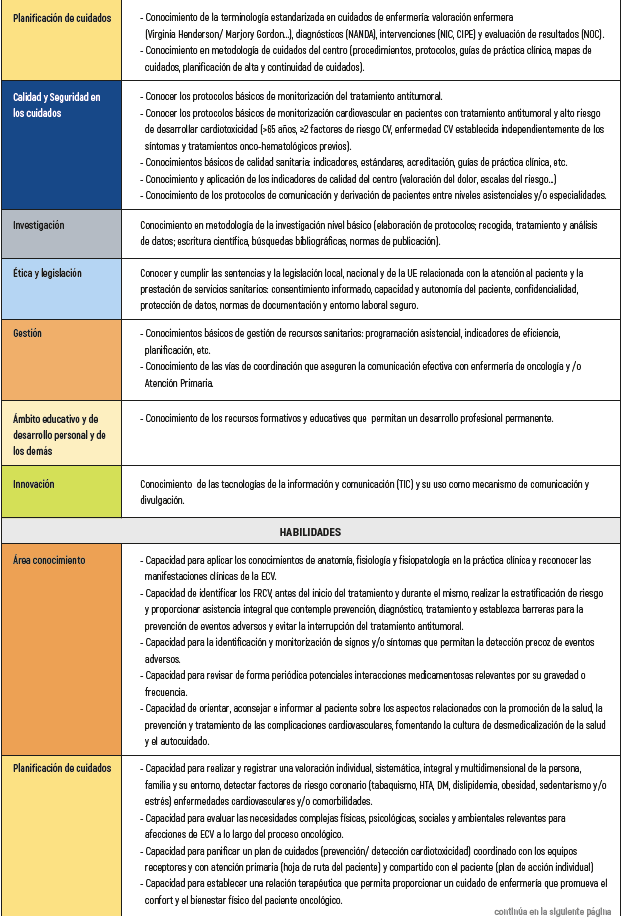
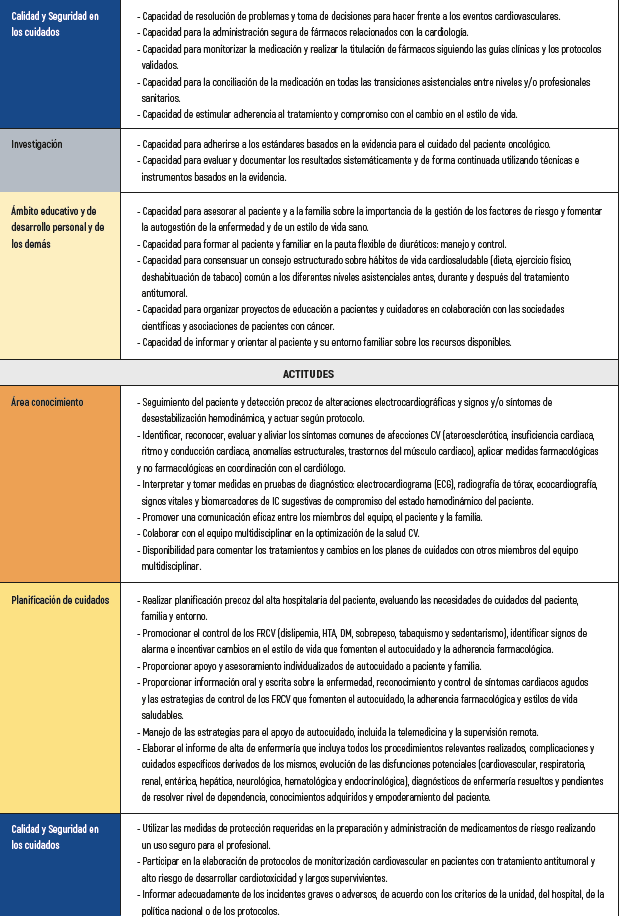
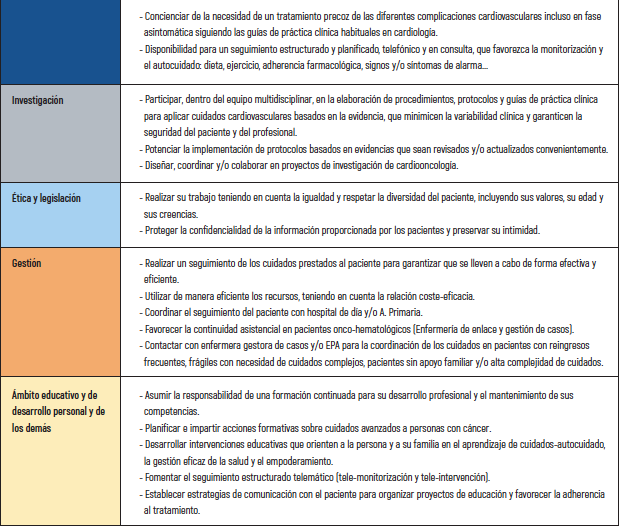
MAPA COMPETENCIAL DE LA ENFERMERA DE CARDIOONCOLOGÍA
A continuación se puede observar el mapa de la enfermera de cardiooncología17-24 (tabla 3).
 ESTRATEGIAS ENFERMERAS PARA EL CONTROL DE LA SALUD CARDIOVASCULAR
ESTRATEGIAS ENFERMERAS PARA EL CONTROL DE LA SALUD CARDIOVASCULAR
La enfermera, en la primera visita, debe clasificar el riesgo de toxicidad del paciente y en base a ello programar la frecuencia de seguimientos y la necesidad o no de remitir al cardiólogo. Debe monitorear cuidadosamente las variables fisiológicas (peso, talla IMC, FC, FR, TA, ECG, NYHA, edemas…), los FRCV y los síntomas/signos durante la terapia antitumoral para la identificación temprana de las complicaciones cardiovasculares y poner en marcha los protocolos de actuación y vías de derivación necesarias que eviten, en la medida de lo posible, la interrupción de los tratamientos13. En pacientes con cardiotoxicidad establecida, es necesario someter al paciente a un control clínico estrecho y riguroso de la sintomatología y los parámetros analíticos y/o electrocardiográficos para evaluar su estado general de salud y detectar precozmente potenciales descompensaciones. La titulación de fármacos y la pauta flexible de diuréticos estará guiada por prescripción o protocolo de actuación y con soporte del cardiólogo25.
La valoración del paciente sobre hábitos tóxicos, dietéticos y de ejercicio físico es clave para la estratificación del riesgo cardiovascular8 (tabla 4). La entrevista motivacional favorece que el paciente y su cuidador analicen los hábitos de vida y los FRCV y que sea el propio paciente quien saque sus propias conclusiones y permite a la enfermera , colaborar en la motivación y el compromiso del paciente para lograr modificar su conducta bajo un clima de empatía, tolerancia, cooperación mutua y respeto26, facilitando la información oportuna, resolviendo las dudas que presente y ofreciendo todos los recursos disponibles para que el paciente acepte la enfermedad y sepa gestionarla eficazmente (adherencia terapéutica, identificación y control de los FRCV, detección precoz de los síntomas de alarma y uso adecuado de los recursos disponibles)13. La entrevista motivacional ha demostrado ser efectiva en el tratamiento del abuso de alcohol y en los cambios de hábitos relacionados con la dieta y el ejercicio, sería efectiva para disminuir el índice de masa corporal, el colesterol total plasmático y la presión arterial sistólica31 y para reducir errores de medicación en pacientes crónicos polimedicados26.
Facilitar al paciente oncológico el aprendizaje de hábitos saludables y de gestión de su salud cardiovascular, optimizando el control de los FRCV8 (tabla 5) (tabaquismo, presión arterial, peso corporal y perfil lipídico), favorece la adherencia farmacológica, mejora la capacidad funcional, el estado psicológico, la calidad de vida y minimiza el riesgo de eventos coronarios y /o el avance de progresión de la enfermedad cardiovascular. Las intervenciones enfermeras basadas en la evidencia, sobre la continuidad y el autocuidado disminuyen reingresos y/o estancias hospitalarias y mejoran la calidad de vida18,29.
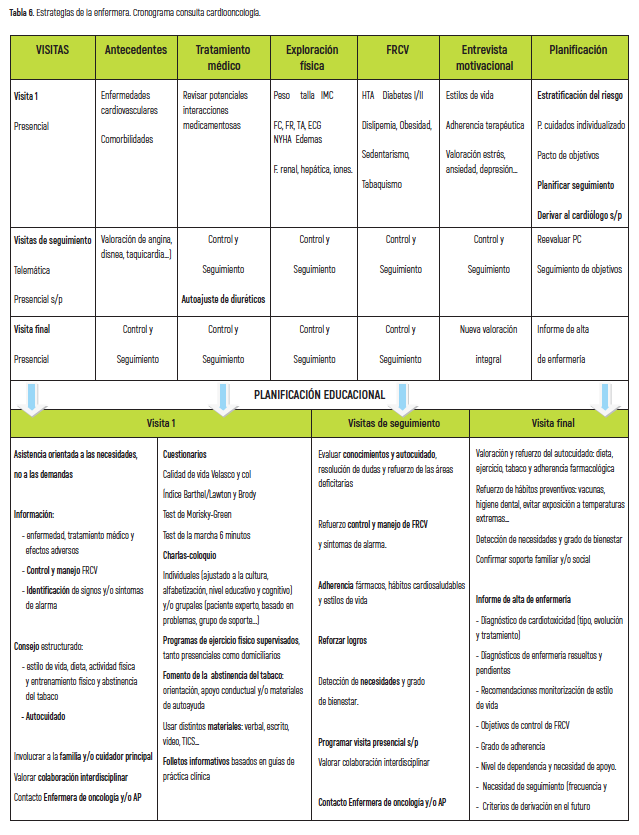
 El contenido de la educación para la salud (EPS) y el cronograma de la consulta se detallan en la tabla 6.
El contenido de la educación para la salud (EPS) y el cronograma de la consulta se detallan en la tabla 6.
 DISCUSIÓN
DISCUSIÓN
El cáncer y las ECV comparten múltiples factores de riesgo y aspectos biológicos similares que contribuyen a aumentar el riesgo de eventos clínicos a lo largo de todo el proceso de enfermedad del cáncer. Los factores de riesgo modificables, como la dieta, el estilo de vida sedentario, la obesidad, el consumo de tabaco, la HTA, la diabetes o las dislipemias, son fundamentales en la patogénesis de ambas enfermedades y se reflejan en los mecanismos genéticos, celulares y de señalización comunes2,4. Además, los pacientes con ECV previa son más vulnerables durante y después del tratamiento antitumoral3.
Se debe recomendar encarecidamente un comportamiento positivo que promueva la salud, incluidos factores de estilo de vida (dieta saludable, dejar de fumar, ejercicio regular, control de peso)8 y realizar un seguimiento clínico que descarte síntomas y signos sugestivos de cardiopatía y aporte un consejo estructurado que fomente conductas cardiosaludables27, y la identificación y control estricto de los FRCV, antes, durante y después del tratamiento10,27,29. El ejercicio físico, además de potenciar la protección cardiovascular, reduce efectos negativos del tratamiento antitumoral, mejora la calidad de vida finalizado el tratamiento (cansancio, ansiedad, salud emocional) e incluso lleva a una reducción modesta de la incidencia de cáncer (10-20%). Proporcionar consejo claro (5aes) y personalizado para el abandono del tabaco, el asesoramiento, la orientación, o ambos, brindados por personal de enfermería, mejoran las tasas de abstinencia en comparación con ninguna intervención30.
La mayor longevidad, estilos de vida no saludables y una baja adherencia terapéutica favorecen la aparición/incremento de los FRCV y la extensión de la ECV, pero la calidad de vida relacionada con salud , el autocuidado, la complejidad biopsicosocial, y/o las peculiaridades biológicas de cada sexo, tanto en la prevalencia como en la forma de presentación de los FRCV, va a incidir en la percepción de la calidad de vida relacionada con la salud (CVRS) que los pacientes tengan27 y su motivación/facilidad para modificar estilos y hábitos de vida no saludables28. La evidencia demuestra que la ECV se puede prevenir con el control de los factores de riesgo modificables (hipertensión arterial, tabaquismo, hipercolesterolemia, diabetes mellitus, sobrepeso/obesidad, sedentarismo...) y modificación del estilo de vida y cambios de conducta, algo que llevan haciendo muchos años las enfermeras, minimizando las secuelas de enfermedades coronarias y/o la insuficiencia cardiaca31.
La educación es reconocida por American Heart Association, European Society of Cardiology y American College of Cardiology como un elemento fundamental en los programas integrales (recomendación Clase I), para el control de los FRCV y los cambios en el estilo de vida31, fomentando habilidades para el autocuidado, mantener la estabilidad clínica del paciente al mejorar la adherencia farmacológica y no farmacológica18,27-29. El papel primordial de la enfermera en la prevención cardiovascular (primaria _secundaria _terciaria) y la eficacia de las consultas de prevención de enfermería se evidencia con diversas intervenciones de enfermería (manejo de la dislipemia, la reducción del riesgo cardiovascular, hipertensión, diabetes y tabaquismo) que tienen resultados significativos como la reducción del riesgo cardiovascular en 10 años, mejora de presión arterial y niveles de glucosa, niveles de colesterol, reducciones de peso corporal e IMC27-30, menor tasa de eventos coronarios y reingresos hospitalarios27 y una mejor recuperación cardiaca18,31. Las intervenciones dirigidas al control de factores de riesgo cardiovascular (hipertensión, dislipidemia y sobrepeso) y al mejoramiento de la CVRS, son igualmente efectivas cuando combinan la metodología presencial con la telefónica, fortaleciendo la autoeficacia y el apoyo social18,27,29,31.
CONCLUSIONES
La cardiotoxicidad es el principal efecto adverso de las terapias antitumorales, incluso una vez finalizado el tratamiento. Los equipos de cadiooncología abordan, de manera multidisciplinar, la prevención de la enfermedad cardiovascular con la monitorización, detección precoz, la prevención y el tratamiento de la potencial cardiotoxicidad antes, durante y una vez finalizado el tratamiento antitumoral.
La evidencia demuestra ampliamente la eficacia de las intervenciones enfermeras en la monitorización y control —a corto y largo plazo— de los FRCV y los consejos sobre estilos de vida, identificación y control de síntomas y/o adherencia al tratamiento, lo que hace necesario establecer un perfil competencial que proporcione cuidados costo-efectivos y basados en la evidencia que permitan cubrir las demandas asistenciales y las necesidades de los pacientes con cáncer, consiguiendo prevenir, diagnosticar y tratar precozmente la cardiotoxicidad.
CONFLICTO DE INTERÉS
Ninguno.
Bibliografía
1. Plan de acción mundial para la prevención y el control de las enfermedades no transmisibles 2013-2020 [Internet]. Who.int. [Consultado el 12 de agosto 2020]. Disponible en: https://www.who.int/cardiovascular_diseases/15032013_updated_revised_draft_action_plan_spanish.pdf.
2. Raposeiras-Roubin S, Cordero A. La relación bidireccional entre el cáncer y la ateroesclerosis. Rev Esp Cardiol [Internet]. 2020; 72(6):487–94.
3. Nhola LF, Villarraga HR. Fundamentos de las unidades de cardio-oncología. Rev Esp Cardiol [Internet]. 2017 [consultado 12 de mayo 2020]; 70(7):583–9.
4. Mendoza-Torres E, Bravo-Sagua R, Villa M, Flores N, Olivares MJ, Calle X et al. Enfermedades cardiovasculares y cáncer: ¿dos entidades mutuamente relacionadas? [Internet]. Conicyt.cl. [Consultado 12 de mayo 2020].
5. Ríos JA, Rojo P, Schuster A, Gormaz JG, Carrasco R, Neira C, et al. Impacto cardiovascular secundario a la terapia para el control del cáncer. Rev Med Chil. 2020; 148(1):93–102.
6. Hameau R., Gabrielli L., Garrido M., Guzmán A. M., Retamal I., V. M. J.et al. Cardiotoxicidad inducida por tratamientos oncológicos. Fundamentos para la implementación de equipos de Cardio-Oncología [Internet]. Conicyt.cl.
7. Zamorano JL, Lancellotti P, Rodriguez Muñoz D, Aboyans V, Asteggiano R, Galderisi M, et al. 2016 ESC Position Paper on cancer treatments and cardiovascular toxicity developed under the auspices of the ESC Committee for Practice Guidelines: The Task Force for cancer treatments and cardiovascular toxicity of the European Society of Cardiology (ESC). Eur Heart J [Internet]. 2019;37(36):2768–801.
8. SEC-PRIMARIA. Proceso Cardio-Onco-Hematología(COH) [Internet]. Secardiologia.es. 2019 [Consultado 3 de agosto 2020]. Disponible en:
https://secardiologia.es/images/institucional/sec-calidad/secprimaria/SEC_PRIMARIA_COH_2019_DEF.pdf
9. López-Velarde-Peña T, López-Velarde-Badager PL-V. Prevención y tratamiento de cardiotoxicidad en pacientes con cáncer [Internet]. Medigraphic.com. [Consultado 4 de julio 2020]. Disponible en: https://www.medigraphic.com/pdfs/abc/bc-2014/bc141j.pdf.
10. López-Fernández T, Martín-García A, Santaballa-Beltrán A, Montero-Luis Á, García-Sanz R, Mazón-Ramos P, et al. Cardio-onco-hematology in clinical practice. Position paper and recommendations. Rev Esp Cardiol (Engl Ed) [Internet]. 2017. [Consultado 12 de agosto 2020];70(6):474–86.
11. Lancellotti P, Suter TM, López-Fernández T, Galderisi M, Lyon AR, Van der Meer P, et al. Cardio-Oncology Services: rationale, organization, and implementation. Eur Heart J [Internet]. 2019. [Consultado 12 de agosto 2020];40(22):1756–63.
12. Palanca-Sanchéz, I, Borrás-Andrés JM, Elola-Somoza J, Bernal-Sobrino JL, Paniagua Caparrós JL, Grupo de Expertos. Unidades asistenciales del área del cáncer Estándares y recomendaciones de calidad y seguridad [Internet]. Gob.es. 2013 [consultado 4 de agosto 2020]. Disponible en:
https://www.mscbs.gob.es/organizacion/sns/planCalidadSNS/docs/Cancer_EyR.pdf.
13. Reñones-Crego MC, Fernández-Pérez D, Vena-Fernández C, Zamudio-Sánchez A. Estrategias para la mejora del cuidado del paciente oncológico: Resultados del proyecto SHARE (Sesiones interHospitalarias de Análisis y Revisión en Enfermería). Enferm Clin [Internet]. 2016 [consultado 4 de agosto 2020];26(5):312–20.
14. Cohen A, Nirenberg A. Current practices in advance care planning: implications for oncology nurses. Clin J Oncol Nurs [Internet]. 2011 (consultado 8 de julio 2020);15(5):547–53.
15. Mariscal-Crespo MI. Autocuidados y salud en mujeres afectadas de cáncer de mama [Internet]. 2006 [consultado 4 de juniol 2020]. Disponible en: http://rua.ua.es/dspace/handle/10045/13253.
16. Diaz M, Gattas S, Lopez J, Tapia A. Enfermería Oncológica: Estándares de Seguridad en el manejo del paciente oncológico [Internet]. Sld.cu. 2013 [consultado 2 de julio 2020]; 24(4) 694-704. Disponible en: https://files.sld.cu/redenfermeriaoncologica/files/2018/08/estandares-de-seguridad-paciente-oncologico.pdf.
17. Lafuente-Robles,N., Fernández-Salazar,S., Rodríguez-Gómez, S., Casado-Mora,M.I., Morales-Asencio,J.M., Ramos Morcillo, A.J. Desarrollo competencial de las enfermeras en el sistema sanitario público de Andalucía [Internet]. Juntadeandalucia.es. 2019 [consultado 2 de julio 2020]; 29(2) 83-89. Disponible en:
http://www.sspa.juntadeandalucia.es/servicioandaluzdesalud/contenidos/publicaciones/datos/701/pdf/desarrollo_competencial_enfermeras_y_enfermeros.pdf.
18. Asociación Española de Enfermería en Cardiología (AEEC). Competencias profesionales de la enfermería cardiológica preventiva. Proyecto Recabasic. Cuadernos de Enfermería Cardiovascular [Internet]. Enfermeriaencardiologia.com. 2016 [consultado 2 de junio 2020]. Disponible en:
https://www.enfermeriaencardiologia.com/wp-content/uploads/proyecto-recabasic.pdf.
19. Agencia de Calidad sanitaria de Andalucía. Manual de Competencias Profesionales. Enfermería de Práctica Avanzada. Enfermero/a de Práctica Avanzada en Cuidados Oncológicos [Internet]. Juntadeandalucia.es. 2017 [consultado 20 de abril 2020]. Disponible en:
https://www.sspa.juntadeandalucia.es/agenciadecalidadsanitaria/archivo/MACP-EPA-Cuidados-Oncologicos.pdf.
20. Astin F, Carroll DL, Ruppar T, Uchmanowicz I, Hinterbuchner L, Kletsiou E, et al. A core curriculum for the continuing professional development of nurses: Developed by the Education Committee on behalf of the Council on Cardiovascular Nursing and Allied Professions of the ESC. Eur J Cardiovasc Nurs [Internet]. 2015; [consultado 2 de julio 2020] 14(3):190–7.
21. Reyes-Alcázar V et al. Mapa de competencias y buenas prácticas de los profesionales de una UGC del corazón Gestión Clínica en Unidades del Corazón [Internet]. Juntadeandalucia.es. 2011 [consultado 19 agosto 2020]. Disponible en:
https://www.sspa.juntadeandalucia.es/agenciadecalidadsanitaria/archivo/Gesti%C3%B3n-cl%C3%ADnica-en-unidades-del-coraz%C3%B3n.pdf.
22. Vázquez Calatayud M. El desarrollo del rol avanzado en el área de cardiología a través de la formación de postgrado [Internet]. Unav.edu. [consultado 19 agosto 2020]. Disponible en: https://dadun.unav.edu/bitstream/10171/37293/1/M%C3%B3nica%20V%C3%A1zquez%20Calatayud.pdf.
23. Salamanca JO, Murcia PVM, Liñan GAM, Martínez MAN. Roles del profesional de enfermería en el paciente con falla cardíaca. Rev repert med cir [Internet]. 2016 [consultado 19 julio de 2020];25(2):89–94.
24. Gutiérrez-Rodríguez L, García Mayor S, Cuesta Lozano D, Burgos-Fuentes E, Rodríguez-Gómez S, Sastre-Fullana P, et al. Competences of specialist nurses and advanced practice nurses. Enferm Clín (Engl Ed) [Internet]. 2019 [consultado 19 julio de 2020]; 29(6):328–35.
25. Oyanguren J, Garcia-Garrido L, Nebot-Margalef M, Latorre-García P, Torcal-Laguna J, Comín-Colet J, et al. Noninferiority of heart failure nurse titration versus heart failure cardiologist titration. ETIFIC multicenter randomized trial. Rev Esp Cardiol (Engl Ed) [Internet]. 2020.
26. Bóveda-Fontán J, Pérula-de Torres LÁ, Campiñez-Navarro M, BoschFontcuberta JM, Barragán-Brun N, Prados-Castillejo JA, et al. Evidencia actual de la entrevista motivacional en el abordaje de los problemas de salud en atención primaria. Aten Primaria [Internet]. 2013 [consultado 14 junio 2020]; 45(9):486–95.
27. Vílchez-Barboza V, Klijn TP, Salazar-Molina A, Sáez-Carrillo KL. Effectiveness of personalized face-to-face and telephone nursing counseling interventions for cardiovascular risk factors: a controlled clinical trial. Rev Lat Am Enfermagem [Internet]. 2016 [consultado 14 junio 2021]; 24:e2747.
28. Cadena-Estrada JC. El cuidado de enfermería en pacientes con riesgo cardiovascular sustentado en la teoría de Nola J Pender. Investig Enferm Imagen Desarro [Internet]. 2017 [consultado 20 de agosto 2020]; 19(1):107.
29. Brevis-Urrutia I, Valenzuela-Suazo S, Sáez-Carrillo K. Efectividad DE Una intervención educativa DE enfermería sobre la modificación DE factores DE Riesgo coronarios. Cienc enferm (Impresa) [Internet]. 2014 [consultado 14 de agosto 2020]; 20(3):43–57.
30. Córdoba-García R, Camarelles-Guillem F, Muñoz-Seco E, Gómez-Puente JM, José-Arango JS, Ramírez-Manent JI, et al. Recomendaciones sobre el estilo de vida. Actualización PAPPS 2018. Aten Primaria [Internet]. 2018 [consultado 16 de agosto 2020]; 50:29–40.
31. Hayman LL, Berra K, Fletcher BJ, Houston Miller N. The role of nurses in promoting cardiovascular health worldwide: The global cardiovascular nursing leadership forum. J Am Coll Cardiol [Internet]. 2015 [consultado 14 de junio 2020]; 66(7):864–6.