Experiencia del cateterismo cardiaco transradial en pacientes con tratamiento anticoagulante
Sección: Artículos Científicos
Autores
Sara Solé Rodríguez, Ana Gutiérrez Siles, Laura Martínez Domene.
DUE Unidad Radiología Intervencionista y Hemodinámica del Hospital Universitario ParcTaulí, Sabadell, Barcelona.
Contacto:
Sara Solé Rodríguez. C/ Camí del Palá, 42. 08233 Vacarisses, Barcelona
Email: sarsol85@gmail.com
Titulo:
Experiencia del cateterismo cardiaco transradial en pacientes con tratamiento anticoagulante
Resumen
El objetivo de este estudio es evaluar la seguridad de realizar un cateterismo transradial sin la retirada previa del tratamiento anticoagulante, en pacientes sometidos a angiografía coronaria +/- angioplastia.
Se han incluido un total de 150 pacientes a los que se les realizó un cateterismo transradial en un registro retrospectivo desde enero del 2018 a diciembre 2019, divididos en 3 grupos: pacientes con tratamiento anticoagulante con Sintrom®, pacientes con tratamiento anticoagulante de acción directa y pacientes que no están con tratamiento anticoagulante.
Se han evaluado según sexo, edad, tiempo de protombina (INR) en el momento del cateterismo, tipo de procedimiento, dosis de heparina administrada durante el procedimiento y complicaciones tras la retirada del vendaje; en cada uno de los grupos estudiados. No se han encontrado diferencias significativas y los resultados de las complicaciones son similares en pacientes anticoagulados o no.
La vía transradial puede ser una alternativa segura en pacientes tratados con anticoagulantes de forma continua y puede representar la técnica de elección porque evita los inconvenientes y las complicaciones relacionadas con la suspensión de los anticoagulantes.
Palabras clave:
cateterismo cardiaco; angioplastia; arteria radial; anticoagulantes; complicaciones; hematoma sangrado
Title:
Experience of transradial cardiac catheterization in patients receiving anticoagulant therapy
Abstract:
The objective of this study is to evaluate the safety of transradial catheterization without prior withdrawal of anticoagulant treatment in patients undergoing coronary angiography and/or PTCA.
A total of 150 patients who underwent transradial catheterization were included in a retrospective registry from January 2018 to December 2019. Patients were divided into 3 groups: those taking anticoagulant treatment with Sintrom®, those with direct-acting anticoagulant treatment and patients who are not on anticoagulant treatment.
Each group of patients was evaluated according to sex, age, INR at the time of catheterization, type of procedure, dose of heparin administered during the procedure and complications after removal of the compression bandage. No significant differences were found between groups and, with regard to complications, the results were similar in anticoagulated versus non-anticoagulated patients.
In conclusion, transradial access in patients receiving chronic anticoagulation is a safe alternative and may represent the technique of choice avoiding the inconveniences and complications related to the suspension of anticoagulation therapy.
Keywords:
cardiac catheterization; angioplasty; radial artery; anticoagulants; complications; hematomableeding
INTRODUCCIÓN
Los anticoagulantes orales (ACO)1,2 son fármacos que impiden la formación de coágulos o bien favorecen la disolución de éstos, en caso de que se formen.
Durante décadas los ACO más utilizados han sido los antagonistas de la vitamina K (AVK) como Acenocumarol (Sintrom®), el más usado en nuestro medio; y la Warfarina, ambos con necesidad de monitorización estrecha. Actualmente también se da uso de los ACO de acción directa (ACOD) que son inhibidores directos de la trombina como es Dabigatrán (Pradaxa®), y del factor X activado en los que encontramos el Rivaroxabán (Xarelto®), Apixabán (Eliquis®) y Edoxabán (Lixiana®)2-9. En ambos casos los anticoagulantes han prevenido las causas del ICTUS por fibriliación auricular (FA), embolias en pacientes portadores de válvulas mecánicas cardiacas3 y la trombosis venosa (TV).
El tratamiento con ACO requiere un cuidadoso control de su dosificación y una continua vigilancia clínica y analítica. Su monitorización se realiza utilizando el tiempo de protrombina (TP) expresando el resultado en INR o cociente normalizado internacional: INR= (TP plasma del paciente en segundos/TP plasma control en segundos)4.
El INR aceptado en pacientes anticoagulados es entre 2-3 para FA no valvular y 2,5-3,5 para prótesis mecánicas.
En cardiología se usa de forma común en la FA, que es la arritmia cardiaca más frecuente en la práctica clínica.
Se señala que, si bien en Estados Unidos actualmente hay 2,2 millones de personas con FA, se prevé un aumento a 5,6 millones para el año 20506,7. En España, hay una prevalencia en pacientes ambulatorios de un 4,8% de la población general y hasta un 8,5% en mayores de 60 años, llegando al 16,5% en los pacientes de más de 85 años5-8.
En la actualidad, debido al aumento de factores de riesgo como el envejecimiento de la población, la hipertensión y el estilo de vida; ha incrementado la incidencia de pacientes con FA e indicación de ACO que debutan con enfermedades coronarias en países desarrollados. Por lo tanto, el número de pacientes con tratamiento anticoagulante es cada vez más común en el ámbito hospitalario y tanto los médicos como el personal de enfermería, tienen que estar actualizados en el manejo de estos fármacos e incorporarlos conocimientos en su práctica diaria.
La prevalencia de FA entre la población está entre el 1 y el 2%. Se calcula que hasta 1-2 millones de pacientes anticoagulados en Europa precisarán realización de una angiografía coronaria9.
Los pacientes bajo tratamiento con ACO AVK que van a ser sometidos a un cateterismo cardiaco programado, se les suspende la anticoagulación entre 3 y 5 días antes mediante un protocolo que les sustituye por heparinas de bajo peso molecular. En el caso del manejo de los ACOD, no es necesario realizar terapia puente, ni controles previos al procedimiento10-12, aunque dependiendo de la función renal se puede suspender una o dos dosis.
En los cateterismos no programados que se tienen que realizar en las primeras 24-48 horas, e incluso en situaciones de urgencia, estos valores no pueden ser corregidos y se tiene que valorar el riesgo-beneficio del paciente. La decisión de interrumpir o no la anticoagulación para un procedimiento programado o urgente, es individualizada para cada paciente, teniendo en cuenta los factores tromboembólicos y hemorrágicos11-13.
En el caso de procedimientos no quirúrgicos (cardiología intervencionista, broncoscopias, endoscopias, odontología y radiología vascular) no hay estratificación clara del riesgo; en general se asume como riesgo bajo cuando la probabilidad de hemorragia es menor del 1% e intermedio-alto si el porcentaje es mayor12.
Objetivos
El objetivo principal de este estudio es valorar y evaluar si es seguro mantener el tratamiento anticoagulante en pacientes que son sometidos a cateterismos diagnósticos y/o terapéuticos mediante el abordaje transradial.
Como objetivos específicos se quiere:
- Explorar si es un requisito necesario retirar la anticoagulación, ya sea AVK o ACOD, antes de realizar procedimientos invasivos por vía transradial.
- Valorar los resultados y complicaciones vasculares post procedimiento en pacientes que están en tratamiento anticoagulante y en los que no llevan dicho tratamiento y diferenciarlos entre procedimientos diagnósticos o terapéuticos.
- Comparar si el INR inicial del paciente afecta a las complicaciones posteriores y valorar si las complicaciones son lo suficientemente relevantes.
METODOLOGÍA
Población de estudio
Estudio observacional retrospectivo que incluye a 150 pacientes consecutivos, sometidos a un cateterismo cardiaco con punción transradial durante el periodo desde enero del 2018 hasta diciembre del 2019.
Los 150 pacientes incluidos en el estudio se han clasificado en 3 grupos: grupo A pacientes a los que no se les ha retirado el tratamiento anticoagulante con Acenocumarol; grupo B pacientes que han continuado con el tratamiento anticoagulante con ACO de acción directa; grupo C pacientes no anticoagulados y/o pacientes que han cesado el tratamiento y se les ha podido revertir la coagulación previo al procedimiento.
Se han incluido todos los pacientes en régimen ambulatorio, con ingreso y urgentes durante el periodo de estudio seleccionado.
Características del procedimiento
Los pacientes son recibidos en la sala de observación, próxima al laboratorio del cateterismo. El personal de enfermería se encarga de informar al paciente, comprobar que es portador de una vía periférica permeable, hacer anamnesis para recopilar toda la información necesaria: alergias, ayunas, última dosis de ACO y antiagregantes administrados, valorar analítica previa al procedimiento (INR, plaquetas, creatinina), comprobar consentimiento informado firmado, pautas de desensibilización del contraste por alergia, y examinar al paciente para decidir cuál será el acceso vascular óptimo, teniendo en cuenta la calidad del pulso y los resultados del test de Allen.
El test de Allen se realiza para comprobar la permeabilidad palmar previa punción de la arteria, siendo la radial derecha la de elección si no hay ninguna contraindicación, y radial izquierda si hay antecedentes de bypass mamario izquierdo. Se comprimen las arterias radial y cubital al mismo tiempo, mientras el paciente abre y cierra la mano hasta hacerla palidecer.
Manteniendo la palma de la mano abierta se descomprime la arteria cubital y se valoran los segundos que tarda en recuperar la coloración, valorando así la permeabilidad de la arteria radial14.
Los procedimientos fueron realizados con introductores con vaina hidrofílica de 5 Fr. y de 6 Fr, dependiendo de si el cateterismo era diagnóstico o si se tuvo que realizar angioplastia coronaria (ICP).
Durante los cateterismos diagnósticos, en pacientes con un INR superior a 2, la dosis de heparina administrada durante el procedimiento fue de 2000 o 3000 unidades Internacionales (UI) mediante un bolo intraarterial (IA) una vez colocado el introductor radial. El resto de pacientes con un INR <2 recibieron un bolo de heparina intraarterial de 5000 UI al inicio y en los casos de los cateterismos con angioplastia se completó la dosis total de heparina con 100 unidades heparina/kilo de peso intraarterial una vez colocado el catéter guía.
Una vez finalizado el procedimiento, se realiza compresión con una torunda y vendaje compresivo15 durante 4 horas.
La torunda que hacemos el equipo de enfermería en nuestra unidad es con celulosa y gasa, y lo ponemos sobre el punto de punción. Al retirar el introductor terminamos de poner el vendaje con bandas elásticas que permite la compresión arterial manteniendo el retorno venoso.
El paciente es derivado a su correspondiente unidad de procedencia (hospital de día de Cardiología, unidades de hospitalización, unidades de intensivos), dónde es el personal de enfermería de dicha unidad quien retira el vendaje compresivo y comprueban visualmente si existen posibles complicaciones y la presencia de pulsos de la extremidad puncionada a las 4 horas de haber finalizado el procedimiento.
Se han excluido a los pacientes que desde el inicio se decidió realizar el cateterismo vía femoral, o bien como alternativa si nos encontramos con problemas de cateterización arterial radial bilateral.
Análisis de datos
En la Unidad de Cardiología Intervencionista de nuestro hospital se dispone de un programa informático SISDI (Sistema informático del Servicio de Diagnóstico por la Imagen) dónde se obtuvieron todos los datos para el estudio realizado, que posteriormente fueron tratados en una base de datos.
Las variables que se han tenido en cuenta son: edad y sexo del paciente, INR en el momento de realizar el cateterismo, si el tipo de procedimiento ha sido diagnóstico o terapéutico, la dosis de heparina administrada IA durante el procedimiento y las complicaciones que se han presentado post procedimiento, centradas en las de tipo vascular.
Las complicaciones han sido valoradas mediante observación en el momento de la retirada del vendaje compresivo radial por parte de la enfermera responsable de cada unidad.
Como complicaciones menores se han encontrado el hematoma y el sangrado, que pueden resolverse de forma eficaz sin más repercusiones para el paciente. Tanto el caso del hematoma como el sangrado, se han resuelto manteniendo el vendaje compresivo 1 o 2 horas más y controlando el punto de punción.
Y como complicaciones graves16,17 se encuentran los pseudoaneurismas, fístulas arteriovenosas (FAV), síndrome compartimental, hemorragias masivas u otras complicaciones que requieran cirugías posteriores para la reparación de la arteria radial.
Los datos de las variables cualitativas se expresaron como tasas absolutas y porcentajes. Por su parte, las variables cuantitativas se expresaron como medias (desviación estándar).
Valores p < 0,05 se consideraron significativos desde el punto de vista estadístico. El análisis estadístico se llevó a cabo utilizando el programa estadístico IBM SPSS Statistics 25.0 (SPSS, Inc.; Chicago, Illinois, Estados Unidos).
Sobre las consideraciones éticas, cabe destacar que los datos se manipularon de manera anónima, de tal forma que no se podían vincular a la información de los pacientes.
Los datos utilizados se han trabajado en una base de datos de Excel, donde se codificaron según el tratamiento anticoagulante que el paciente recibía (0, Acenocumarol; 1, Edoxabán; 3, Rivaroxabán; 4, Apixabán; 5, No constaba que tipo de anticoagulante llevaba y 6, Dabigatrán), según el sexo (0, femenino; 1, masculino) y si fue un procedimiento diagnóstico (0) o por el contrario se realizó angioplastia (1). Las complicaciones también fueron codificadas; 0, sin complicaciones; 1, complicaciones menores y 2 complicaciones graves.
Los resultados obtenidos respecto al sexo de los pacientes estudiados y sus complicaciones, un 76% han sido hombres, de los cuáles 79,8% no tuvieron ninguna complicación post procedimiento. El 24% fueron mujeres y solo un 4% tuvo complicaciones.
La media de edad ha sido de 69,88 (+/- 11,71) años.
El paciente con un INR más bajo es de 0,89 y el más alto de 4,29, con una media de 1,55 (+/- 0,53).
De pacientes que no tuvieron complicaciones encontramos 129 (86%), cuyo INR medio fue de 1,54 (+/- 0,53).
En 20 pacientes (13,33%) se observaron complicaciones menores como el hematoma o pequeño sangrado en la retirada del vendaje compresivo, su INR medio era de 1,50 (+/-0,43) y sólo 1 paciente (0,67%), cuyo INR era de 2,8, presentó una complicación grave, un pseudoaneurisma radial que requirió tratamiento quirúrgico, (tabla 2).
También se ha calculado la media del INR sólo en los pacientes anticoagulados para observar la proporción de complicaciones que puede haber en este tipo de pacientes, ya que a partir de 1,20 los pacientes están descoagulados y tienen más probabilidad de presentar complicaciones del tipo vascular.
La media de INR en pacientes anticoagulados tanto con Acenocumarol (Sintrom®) como ACOD es de 1,8. De los 100 pacientes anticoagulados, 86 de ellos no tuvieron ninguna complicación post procedimiento (86%), 13 pacientes presentaron complicaciones menores (13%) y 1 presentó una complicación grave (1%).
Se han realizado 82 cateterismos diagnósticos, un 54,7%; frente al 45,3% de intervencionismo percutáneo coronario (ICP). Se ha observado que en los 82 procedimientos diagnósticos, 13 de los casos (15,8%), tuvieron complicaciones menores. Y de los 68 restantes que fueron ICP, 8 de los casos (11,7%) tuvieron complicaciones (englobamos tanto las menores como las graves, en este caso).
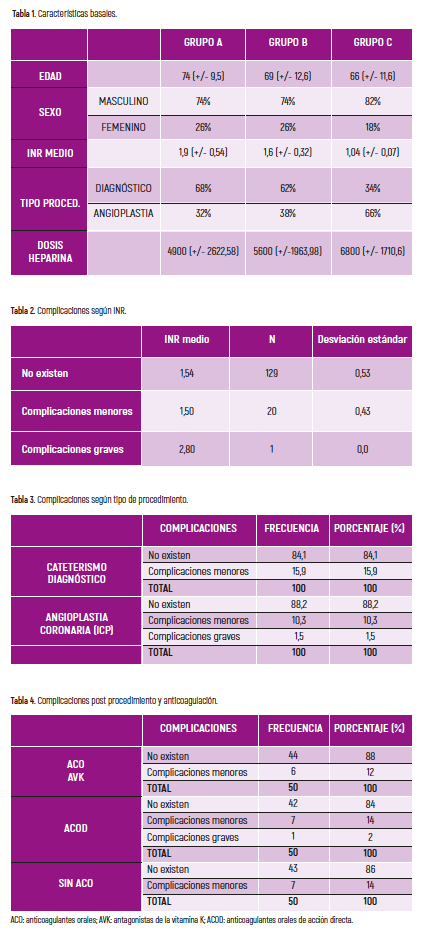 En nuestra muestra no se objetiva relación de las complicaciones con el tipo de procedimiento (tabla 3).
En nuestra muestra no se objetiva relación de las complicaciones con el tipo de procedimiento (tabla 3).
Si agrupamos todos los pacientes anticoagulados, ya sea con AVK o ACOD, y agrupamos todo tipo de complicaciones (leves y graves) el resultado es que tenemos un total de 14 pacientes que tuvieron complicaciones vasculares post procedimiento (14%), véase la tabla 4.
Si volvemos a comparar entre los 3 grupos, según si llevan o no la anticoagulación, y los relacionamos con las complicaciones que hemos encontrado a posteriori; no se han encontrado diferencias significativas y los resultados de las complicaciones son similares en pacientes anticoagulados o no.
Interpretación de la tabla t de Student con un nivel de confianza del 95%, es decir = 0,05. Mediante la prueba de Levene se compararon pacientes no anticoagulados y pacientes en tratamiento con ACO directos y el valor p es 0,5 > 0,05 y prueba t de Student valor p 0,7 > 0,05, por lo que existe igualdad de varianzas. A su vez también se hizo la comparativa entre pacientes no anticoagulados y pacientes en tratamiento con ACO AVK y el valor p es 0,2 > 0,05 y prueba t de Student valor p 0,6 > 0,05, por lo que se corrobora que existe igualdad de varianzas.
DISCUSIÓN
Según distintos estudios publicados15-18, el acceso radial es la vía de elección. En las guías de práctica clínica19-21 está recomendado realizar los procedimientos diagnósticos sin suspender el tratamiento anticoagulante, valorando el riesgo-beneficio que supone retirar la anticoagulación. La rutina estándar que seguimos en nuestra unidad de hemodinámica y cardiología intervencionista es utilizar, principalmente, el abordaje radial.
Hay estudios publicados que han analizado el beneficio de no retirar el tratamiento anticoagulante para realizar un cateterismo9, pero nos encontramos con un tema controvertido cuando se trata de pacientes a los que se les tiene que realizar una angioplastia19,20. En este caso, aparte de la anticoagulación que llevan los pacientes de forma crónica, se suma la dosis administrada durante el procedimiento y la carga posterior de antiagregantes.
En las guías y estudios publicados21-23 se marca el límite en un INR de 2 para realizar los procedimientos intervencionistas de forma segura. En nuestra muestra sólo hemos obtenido 30 pacientes con un INR >2 y los resultados coinciden con las complicaciones que igualmente pueden suceder en pacientes no anticoagulados o con un INR por debajo de 2. Representan el 13,3% de pacientes con un INR>2 que presentaron complicaciones menores.
La conclusión más importante que se puede extraer del estudio es que no se han observado diferencias significativas en pacientes con tratamiento anticoagulante crónico, tras realizar cateterismos cardiacos mediante abordaje transradial. Por lo general, estos pacientes no presentan más complicaciones vasculares que los pacientes sin tratamiento anticoagulante.
Una de las limitaciones de nuestro estudio es el tamaño muestral que no permite concluir si hay diferencias estadísiticas significativas entre los pacientes con ACOD. Ya se sabe que está creciendo de forma exponencial el número de pacientes que reciben tratamiento con los anticoagulantes de nueva generación tales como dabigatrán, apixabán, rivaroxabán y edoxabán. Por lo que se podría ampliar el estudio comparando los resultados según el tipo de ACOD. De esta manera, se podrían valorar nuevas evidencias sobre el uso seguro de éstos, realizando un registro multicéntrico.
CONCLUSIONES
En nuestro estudio observamos, que el mantenimiento de la terapia previa con anticoagulantes, tanto ACO AVK como ACOD, no se asocia a un mayor riesgo de complicaciones vasculares, tanto en procedimientos diagnósticos como angioplastias.
Los datos reflejan que es un acceso seguro y se evitan las complicaciones relacionadas con la terapia puente o la reintroducción de los anticoagulantes, en caso de tener que pararlos para realizar una intervención.
Por lo tanto, la no interrupción de la terapia anticoagulante previa a un procedimiento coronario parece segura, con una tasa de éxito alta, además del beneficio adicional de evitar posibles fenómenos embólicos en la fase periprocedimiento.
CONFLICTO DE INTERESES
Ninguno.
Bibliografía
1. Valle-Muñoz A. Anticoagulación. Fundación española del corazón. Publicado 10 septiembre 2018. Disponible en:
https://fundaciondelcorazon.com/informacion-para-pacientes/tratamientos/anticoagulante-anticoagulación.html.
2. Mateo J. Nuevos anticoagulantes orales y su papel en la práctica clínica. Rev. Esp. Cardiol. Supl. 2013;13(C):33-41.
3. Whitlock RP, Sun JC, Fremes SE, Rubens FD, Teoh KH. Antithrombotic and Thrombolytic Therapy for Valvular Disease: Antithrombotic Therapy and Prevention of Thrombosis, 9th ed: American College of Ches Physicians Evidence-Based Clinical Practice Guidelines. Chest 2012;141:e576S-e600S.
4. Durán-Parrondo C, Rodríguez-Moreno C, Tato-Herrero F, Alonso-Vence N, Lado-Fado FL. Anticoagulación oral. An. Med. Interna. 2003;20(7).
5. Martínez-Rubio A, Pujol-Iglesias E, Bonastre-Thio M, Guilera-Mas E, Guindo-Soldevila J. Epidemiología de la fibrilación auricular en España. Rev. Esp. Cardiol. Supl. 2013;13(C):3-8.
6. Vivencio-Barriosa AC, Escobar C, de la Figuera M. Pacientes con fibrilación auricular asistidos en consultas de atención primaria. Estudio Val-FAAP.
7. Go AS, Hylek EM, Phillips KA, Chang Y, Henault LE, et al. Prevalence of diagnosed atrial fibrillation in adults: national implications for rhythm management and stroke prevention: The Anticoagulation and Risk Factors in Atrial Fibrillation (ATRIA) study. JAMA. 2001;285:2370-5.
8. Urrutia A, Santesmases J. Fibrilación auricular en el anciano. Ese largo camino. Med. Clin. (Barc.). 2012;138(6):246–8.
9. Ramírez-Guijarroa C, Gutiérrez-Díez A, Córdoba-Soriano JG, Gallardo-López A, Melehi El-Assalib D, Portero Portaza JJ, et al, Seguridad del cateterismo diagnóstico ambulatorio en pacientes en tratamiento con anticoagulantes orales de acción directa. REC Interv. Cardiol. 2019;3:161-6.
10. Tamargo J. Edoxabán. Propiedades farmacocinéticas y farmacodinámicas. Rev. Esp. Cardiol. Supl. 2016;16(A):60-6.
11. Vivas D, Roldán I, Ferrandis R, Marín F, Roldán V, Tello-Montoliu A, et al. Manejo perioperatorio y periprocedimiento del tratamiento antitrombótico: documento de consenso de SEC, SEDAR, SEACV, SECTCV, AEC, SECPRE, SEPD, SEGO, SEHH, SETH, SEMERGEN, SEMFYC, SEMG, SEMICYUC, SEMI, SEMES, SEPAR, SENEC, SEO, SEPA, SERVEI, SECOT y AEU. Rev. Esp. Cardiol. 2018.
12. Martín-Cebollada del Misterio J, Pérez-Contreras ME, Rodríguez-Álvarez M, Noguera-Franco M, Vilavella-Lizana C. Manejo de antiagregantes y anticoagulantes en el perioperatorio. FMC. 2019;26(2):104-15.
13. Furundarena-Salsamendi JR, Toran-García L, Plou-García P, Vivanco-Martínez G, Izagirre-Yarza A, de Arce- Borda AM, et al. Protocolo de manejo de los pacientes en tratamiento anticoagulante o antiagregante que van a ser sometidos a procedimientos quirúrgicos. (Internet) Donostia: Unidad de Comunicación hospital Donostia; 2011. Disponible en: https:// www.osakidetza.euskadi.eus/contenidos/informacion/hd_publicaciones/es_hdon/adjuntos/Protocolo44TtoAnticoagulanteBiblioC.pdf.
14. Rubio V, Benítez P, Latorre J.M, Lorenzo D, Álvarez J.M. Influencia del tipo de punción radial en las complicaciones vasculares tras el cateterismo cardiaco. Enferm. Cardiol. 2019;26(78): 69-73.
15. Sanmartín M, Pereira B, Rúa R, Vázquez S, Hervert F, Baza JA,et al. Unidad de Cardiología Intervencionista. Medtec. Hospital Meixoeiro. Vigo. Pontevedra. España. Seguridad del cateterismo diagnóstico transradial en pacientes anticoagulados de forma crónica con dicumarínicos. Rev. Esp. Cardiol. 2007;60(9):988-9.
16. Roffi M, Patrono C, Collet JP, et al. 2015 ESC Guidelines for the Management of Acute Coronary Syndromes in Patients Presenting Without Persistent ST-segment Elevation. Rev. Esp. Cardiol. 2015;68:1125.e1-e64.
17. Sanmartín M, Cuevas D, Goicolea J, Ruiz-Salmerón R, Gómez M, Argibay V. Complicaciones vasculares asociadas al acceso transradial para el cateterismo cardíaco. Rev. Esp. Cardiol. 2004;57(6):581-4.
18. Navarro-Pérez LA, Gil-Ambrosio B, Aranda-Nevado MC, Muñoz-Castro C, Lozano-Marote E, Gea-Valero M, et al. Comparación de los métodos de compresión de la arteria radial tres cateterismos cardíacos/ACTP (angioplastia coronaria transluminal percutánea), realizados en nuestro hospital. Enferm Cardiol. 2009;16(47-48):43-6.
19. Rodríguez-Carcelén MD, Iglesias-Mier TM, García-Casarrubios Jiménez J, Gómez-Martínez O, Gutiérrez-Diez A, Gallardo-López A, et al. ¿Es segura la realización de un Cateterismo Cardíaco en pacientes ambulantes anticoagulados con Acenocumarol (Sintrom®)?. Enferm Cardiol. 2012;19(55-56):80-83.
20. Gallego-Sánchez G, Gallardo-López A, Córdoba-Soriano JG, Gutiérrez-Díez A, Melehi D, Barrionuevo-Sánchez MI, et al. Safety of transradial diagnostic cardiac catheterization in patient sunder oral anticoagulant therapy. J Cardiol. 2017 Mar;69(3):561-564.
21. Lo TS, Buch AN, Hall IR, Hildick-Smith DR, Nola J. Percutaneous left and right heart catheterization in fully anticoagulated patients utilizing the radial artery and for arm vein: a two-center experience. J Interv. Cardiol. 2006;19:258-63.
22. Hildick-Smith DJR, Walsh JT, Lowe MT, Petch MC. Coronary Angiography in the fully anticoagulated patient: the transradial route is successful and safe. Catheter Cardiovasc. Interv. 2003;58:8-10.
23. Annala AP, Karjalainen PP, Porela P, Nyman K, Ylitalo A, Airaksinen KEJ. Safety of diagnostic coronary during uninterrupted therapeutic warfarin treatment. Am J Cardiol. 2008;102:386-90.