Caso clínico: paciente sometido a angioplastia pulmonar con balón por hipertensión pulmonar tromboembólica crónica
Sección: Casos clínicos
Autores
Raquel Guzmán Carrasco
Grado en Enfermería. Enfermera del Departamento de Hemodinámica del Hospital Universitario 12 de Octubre de Madrid
Contacto:
Raquel Guzmán Carrasco. C/ Ana Frank, 45. 28342 Valdemoro (Madrid)
Email: raquelguzmanc@hotmail.com
Titulo:
Caso clínico: paciente sometido a angioplastia pulmonar con balón por hipertensión pulmonar tromboembólica crónica
Resumen
La hipertensión pulmonar tromboembólica crónica es un trastorno de la circulación pulmonar debido a la obstrucción persistente del lecho vascular pulmonar por material trombótico organizado.
El interés de esta patología radica en que es la única variante de hipertensión pulmonar potencialmente curable. El tratamiento de elección es quirúrgico (tromboendarterectomía) no siendo factible para un tercio de los pacientes por diversas causas. Como terapia alternativa o coadyuvante para los pacientes inoperables, se presenta la angioplastia con balón de arterias pulmonares, con excelentes resultados hemodinámicos y clínicos en estudios publicados, aunque no está exenta de complicaciones.
Se describe el plan de cuidados en un paciente con hipertensión pulmonar tromboembólica crónica inoperable que se sometió a tratamiento de angioplastia con balón de arterias pulmonares. Se utilizaron los patrones funcionales de salud de Marjory Gordon para la valoración de enfermería, observándose alteraciones y detectando problemas para los cuales se aplicó la taxonomía NANDA, NOC, NIC, formulándose los diagnósticos de riesgo de sangrado, ansiedad, dolor agudo y riesgo de infección. Se plantearon unos resultados y unas intervenciones con actividades destinadas a resolver los problemas detectados, y se valoró el cumplimiento de los resultados propuestos a través de indicadores evaluables.
La implementación del plan de cuidados permitió solucionar los problemas surgidos durante el procedimiento de angioplastia y además se consiguió trabajar de forma sistematizada.
Palabras clave:
Hipertensión pulmonar ; embolia pulmonar ; angioplastia de balón ; complicaciones ; proceso de enfermería ; Diagnósticos de Enfermería
Title:
Abstract:
Chronic thromboembolic pulmonary hypertension is a pulmonary circulation disorder resulting from the persistent obstruction of the pulmonary vascular bed due to organized thrombotic material.
Thrombotic pulmonary hypertension represents the only potentially curable pulmonary hypertension subtype. The treatment of choice is a surgical intervention (pulmonary thromboendarterectomy) although it is not a viable option for a third of patients due to various reasons. As an alternative or additive therapy for inoperable patients, balloon pulmonary angioplasty has achieved excellent results regarding haemodynamic and clinical improvements in published studies, yet the procedure is not without its complications.
A nursing care program was described for a patient with inoperable chronic thromboembolic pulmonary hypertension who underwent balloon pulmonary angioplasty. Nursing assessment was performed using Marjory Gordon‘s functional patterns of health and NANDA, NOC, NIC taxonomies were applied to detected problems, thereby identifying the bleeding risk, anxiety, acute pain and infection risk. Goals of interventions and activities aiming to solve problems were set up and the assessment of their compliance was performed using evaluable indicators.
Implementation of the nursing care program enabled problem solving during the angioplasty procedure and the nursing team worked in a systematic way.
Keywords:
Hypertension; pulmonary; pulmonary embolism; angioplasty; balloon; complications; nursing process; Nursing diagnosis
INTRODUCCIÓN
La hipertensión pulmonar tromboembólica crónica (HPTEC) es una variante de hipertensión pulmonar (HP) perteneciente al grupo 4 de la Clasificación clínica de la HP de Niza 20181.
Se debe a la obstrucción persistente del lecho vascular pulmonar por material trombótico organizado, generalmente tras uno o varios episodios agudos de embolia pulmonar (EP) que, ayudado por fenómenos inflamatorios, inmunitarios y/o genéticos desencadenan procesos de remodelado arterial, aumento de las resistencias vasculares pulmonares (RVP), HP progresiva y en grados más evolucionados insuficiencia ventricular derecha y muerte2.
La incidencia anual es de 0,9-9,1% a 2 años, en pacientes que han sufrido un episodio de EP agudo, según registros internacionales, aunque en el 25-30% de pacientes con HPTEC no se han encontrado antecedentes de EP aguda y aproximadamente la mitad tampoco tiene antecedentes de trombosis venosa profunda. La prevalencia e incidencia en la población general es difícil de estimar por ser una entidad infradiagnosticada debido a la sintomatología inespecífica que presenta, pero se considera que puede acontecer en aproximadamente 5 individuos por millón de habitantes por año2,3.
El interés de esta afección radica en que es la única variante de HP potencialmente curable.
Tras la confirmación diagnóstica, según las últimas guías clínicas publicadas, se requiere valoración por equipo multidisciplinar en HPTEC para definir la mejor opción terapéutica3.
El tratamiento de elección es quirúrgico: tromboendarterectomía pulmonar (TEA) con supervivencia del 86% a 5 años en España. Pero la TEA no es factible en un tercio de los casos debido a existencia de lesiones no accesibles quirúrgicamente (HPTEC con afectación distal), presencia de comorbilidades estimadas de alto riesgo para cirugía, o por negativa del paciente para operarse. Además, un 17-31% de pacientes presentan HPTEC recurrente o persistente tras TEA2-7.
Estos pacientes pueden beneficiarse del tratamiento percutáneo mediante angioplastia con balón de arterias pulmonares (ABAP) que consiste en dilatar las lesiones estenóticas o abrir los vasos pulmonares obstruidos con el objetivo de mejorar la perfusión pulmonar y los parámetros hemodinámicos pero que no está exento de complicaciones como la hemoptisis, lesión vascular, edema de reperfusión y muerte3,7-9.
Tras establecer una serie de mejoras, la ABAP se ha constatado a través de numerosos estudios publicados como una opción factible para pacientes inoperables o con HPTEC recurrente/ persistente tras TEA, por su eficacia al mejorar parámetros hemodinámicos y clínicos y por su seguridad, evidenciándose una reducción de las complicaciones con tasas de edema de reperfusión de 2% - 6,25% y mortalidad del 1,8% o del 0 - 1,5 frente al 61% de edema de reperfusión y 5,5% de mortalidad en estudios iniciales1,3,5,8,9.
Actualmente la ABAP tiene una recomendación clase II b nivel de evidencia C3.
Justificación y objetivo
Según los datos aportados en este trabajo, se estima que la ABAP puede conseguir un amplio desarrollo, gracias a los beneficios y disminución de las complicaciones que reporta la bibliografía reciente.
El objetivo del trabajo consiste en detallar la técnica de ABAP y elaborar un plan de cuidados individualizado, que identifique las necesidades y solucione los problemas del paciente sometido a este procedimiento, encaminado a conseguir su recuperación y a prevenir complicaciones.
Para el tratamiento completo de todas las lesiones se requieren varios procedimientos por lo que disponer de un plan de cuidados individualizado asegura la calidad de la atención prestada al paciente, facilita trabajar de forma sistematizada y protocolizada, y ayuda a optimizar los tiempos de enfermería.
OBSERVACIÓN CLÍNICA
Varón de 64 años con antecedentes de HTA en tratamiento, portador de marcapasos DDD por enfermedad del nodo auriculoventricular (AV) desde 1994 con último recambio en 2007 por vena subclavia derecha. Hemocromatosis sin sangrías desde hace 5 años. Fumador de un puro eventualmente.
Fue remitido desde su hospital de referencia al hospital donde se ha llevado a cabo este estudio, que dispone de una unidad de HP considerada centro de referencia nacional y está dotada con equipo multidisciplinar, por episodio de disnea de esfuerzo progresiva con deterioro funcional (sufrió cuadro intercurrente de disnea brusca documentándose trombo en el cable del marcapasos siendo preciso soporte inotrópico). Tras 3 meses de correcta anticoagulación fue diagnosticado de HPTEC, mediante tomografía computarizada y gammagrafía de ventilación/ perfusión.
En la valoración por miembros del equipo de HP no se objetivaron síntomas propios de enfermedad avanzada como dolor torácico, clínica sincopal de esfuerzo ni hemoptisis. Clase funcional II de la OMS. Tratamiento médico con sildenafilo.
Se presentó en sesión multidisciplinar de HPTEC decidiéndose realizar arteriografía pulmonar para completar el estudio y valorar actitud terapéutica. La arteriografía pulmonar reveló que la afectación tromboembólica que padecía era extensa y distal no siendo candidato para la realización de TEA pulmonar por lo que se decidió incluir en el programa de ABAP disponible en el hospital desde 2013.
El paciente llegó a nuestra unidad para someterse al programa de ABAP tras haber sido informado de la técnica. Se le comunicó que se requiere realizar en varias sesiones, para disminuir las complicaciones y reducir la cantidad de contraste y radiación. El tratamiento se debe prolongar hasta que estén tratadas todas las lesiones8. En este paciente en concreto, se precisaron 10 procedimientos, logrando el tratamiento de todas las lesiones detectadas.
Portador de vía periférica (VVP) nº 20 en miembro superior izquierdo (MSI) con perfusión de epoprostenol intravenoso (IV). Se expone el primer procedimiento.
Descripción del procedimiento.
Se canalizó la vena femoral derecha previa inyección de anestesia, colocándose introductor de 7 French (Fr) mediante técnica Seldinger. Se realizó cateterismo derecho (CCD) con catéter Swan-Ganz y se tomaron presiones, resultados reflejados en tabla 1.
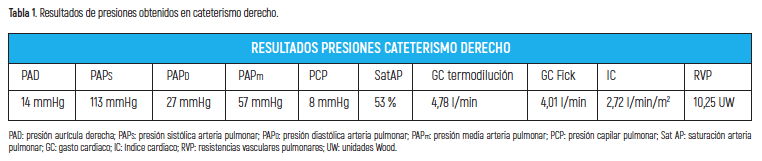
Saturación arterial periférica (SatO2) sin oxigenoterapia en sala 89%.
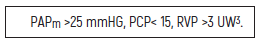
El diagnóstico hemodinámico de HPTEC evaluado mediante CCD se define como:
Tras el registro de presiones se intercambió Swan-Ganz por catéter guía multipropósito a través de guía de 0,025J(260) para mantener la posición en arteria pulmonar (AP). Mediante angiografía se posicionó en el segmento elegido para tratar: en este caso se empezó por el lóbulo inferior derecho (generalmente siempre se comienza por los lóbulos inferiores pues son los que más tejido pulmonar tienen). Se administró heparina para mantener tiempo de coagulación activada (ACT) >250 segundos (1 mg/kg de peso) y se avanzó una guía de angioplastia (pilot 50) por el vaso enfermo. Se trató con balón de 2 mm de diámetro y 15 mm de longitud que se infló a 14 atmósferas, obteniéndose buen resultado angiográfico sin obstrucción residual. El tamaño estimado del balón no debe ser superior al 80% del vaso valorado en la angiografía para evitar lesiones de pared y generalmente se infla a la presión nominal8.
La apertura del vaso y/o mejora del flujo, aumento del retorno venoso y del tatuaje del parénquima unido a la disminución de las presiones pulmonares suponen el éxito del procedimiento.
En este caso fue preciso interrumpir el procedimiento para evitar complicaciones más severas (edema de reperfusión) por presentar hemoptisis sin desaturación. Se revirtió parcialmente la heparina administrada (ACT 190 segundos) realizándose angiografía para documentar el resultado morfológico.
Se retiró el introductor y se realizó compresión manual además de colocar vendaje compresivo que se mantuvo 4 horas.
La hemoptisis cesó a los pocos minutos pero el paciente permaneció en observación y monitorizado en la antesala de hemodinámica. A los 30 minutos se decidió traslado a planta tras comprobar ausencia de nuevo sangrado y estabilidad hemodinámica.
Valoración de enfermería
Se realizó la valoración de enfermería según los patrones funcionales de Marjory Gordon mediante la observación, entrevista y recogida de datos de la historia clínica previa adquisición del consentimiento del paciente. Se obtuvo la siguiente información:
Patrón 1. Percepción-manejo de la salud
Refiere cierta merma de su calidad de vida en relación con el aumento de su disnea que en ocasiones le impide realizar las actividades de la vida diaria. Apenas puede caminar 2 metros y no es capaz de subir escaleras. Precisa oxígeno domiciliario.
Actualmente ingresado para administración de epoprostenol por severidad de resultados hemodinámicos en el último CCD. Sus médicos le han informado de los riesgos y beneficios derivados de este programa de ABAP que entiende y acepta.
Ha tenido ingresos previos debido a cuadros de deterioro clínico por disnea de esfuerzo etiquetados de insuficiencia cardiaca en contexto de cardiopatía hipertensiva.
Antecedentes de HTA, portador de marcapasos DDD por enfermedad del nodo AV desde 1994 con último recambio en 2007.
Fumador ocasional de un puro.
Cumple con su tratamiento habitual y acude periódicamente a sus citas con el médico y profesional de enfermería para revisiones y vacunación.
Espera que su vida mejore tras el tratamiento.
Patrón 2. Nutricional-metabólico
Bien nutrido e hidratado.
Actualmente lleva 8 horas de ayunas para realización del procedimiento.
Llega a nuestra unidad con VVP en MSI con perfusión de epoprostenol IV.
Se canaliza vena femoral derecha con introductor de 7 Fr.
Patrón 3. Eliminación
Eliminación urinaria normal en cantidad y aspecto.
En cuanto al hábito intestinal refiere estreñimiento que solventa con dieta rica en fibra. En alguna ocasión ha precisado laxantes.
Patrón 4. Actividad-ejercicio
Es independiente para las actividades básicas de la vida diaria, pero se fatiga mucho últimamente.
Muy activo practicando varios deportes (fútbol, pádel) pero ahora su actividad está muy limitada. A veces no puede ni salir a pasear por el aumento de su disnea y precisar oxígeno.
Normotenso y frecuencia cardiaca normal a su llegada a nuestra unidad manteniendo constantes estables durante el procedimiento. SatO2 89% sin oxigenoterapia.
Clase funcional II de la OMS.
Presenta hemoptisis después de tratar una de las dos ramas subsegmentarias afectadas.
Tras finalizar el procedimiento debe permanecer en reposo durante 4 horas sin movilizar el miembro inferior derecho ya que el acceso ha sido a través de la vena femoral derecha. Se coloca vendaje compresivo que mantendrá durante esas 8 horas.
Patrón 5. Sueño-descanso
No descansa bien por la noche. Refiere, a veces, sensación de disnea a pesar de la oxigenoterapia.
Al estar ingresado, también le molestan los ruidos derivados de la actividad profesional.
Aun así, el sueño que tiene es reparador.
Suele dormir una pequeña siesta tras la comida de 20 minutos.
Patrón 6. Cognitivo-perceptual
Consciente y orientado en las tres esferas y colaborador. Comunicación eficaz con lenguaje verbal normal. No refiere alteraciones de la memoria.
Dolor agudo al realizar la punción y colocar el introductor, pero luego no refiere dolor durante el procedimiento ni a la retirada del introductor.
Patrón 7. Autopercepción-autoconcepto
Manifiesta buena autoestima y entender las indicaciones para su autocuidado tras el procedimiento.
Patrón 8. Rol-relaciones.
Actualmente está jubilado. Ha sido delegado de ventas y músico.
Vive con su mujer.
Patrón 9. Sexualidad-Reproducción
Sin datos que reseñar. Alteraciones propias de la edad y asociadas a la patología que padece.
Patrón 10. Adaptación-Tolerancia al estrés.
El paciente afronta su enfermedad con normalidad contando con el apoyo de su familia.
Al llegar a la unidad refiere cierta inquietud pues, aunque le han explicado el procedimiento, no se imagina cómo va a ser y le causa bastante incertidumbre por si no aguanta tumbado sin moverse ya que se le ha comentado que el procedimiento es largo. De todas formas, se muestra confiado con el equipo sanitario que le vamos a atender.
Patrón 11. Valores-Creencias
Es optimista en cuanto a la recuperación de su calidad de vida y se compromete a seguir las indicaciones recomendadas durante el procedimiento por los profesionales.
Tras realizar la valoración se identifican como patrones alterados los patrones de percepción-manejo de la salud, actividad-ejercicio, cognitivo-perceptual y adaptación-tolerancia al estrés.
PLAN DE CUIDADOS
Consiste en la elaboración de unos cuidados integrales para el paciente que eliminen las alteraciones de salud durante la realización del procedimiento de angioplastia pulmonar y eviten la aparición de complicaciones.
Se confeccionó un plan de cuidados individualizado según las taxonomías NANDA, NOC, NIC10.
Fase diagnóstica
Con la valoración realizada se detectaron determinados problemas reales y potenciales, se elaboraron unos diagnósticos y se describieron unas posibles complicaciones.
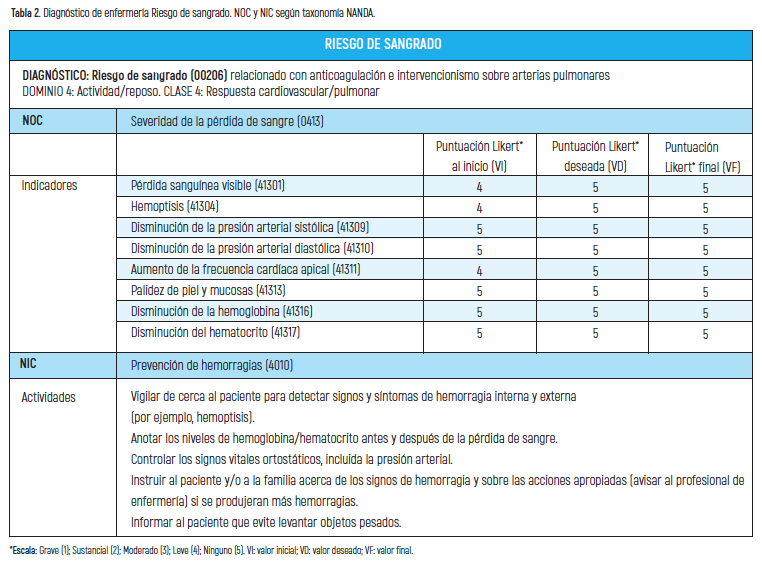
El diagnóstico principal para este procedimiento fue el riesgo de sangrado. El paciente presentó hemoptisis, y en caso de repetirse podría evolucionar a edema de reperfusión agravándose su situación (tabla 2).
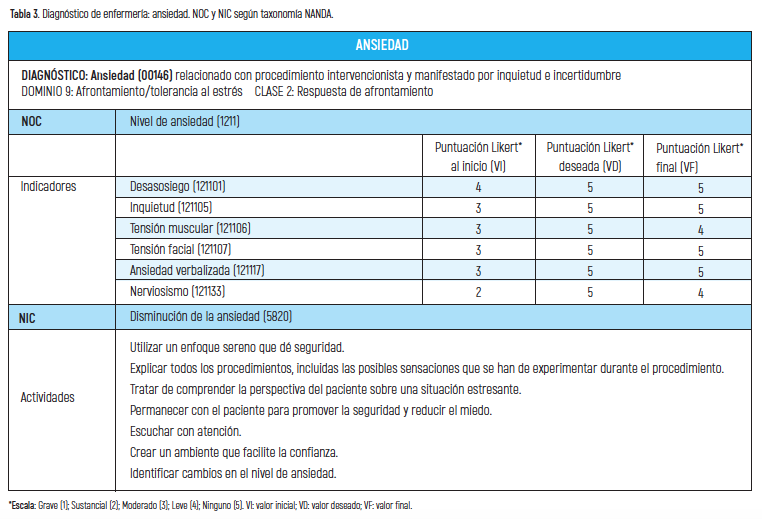
Ante la respuesta a la percepción de inseguridad que le supone someterse a un procedimiento desconocido y que le crea inquietud se determinó como diagnóstico ansiedad (tabla 3).
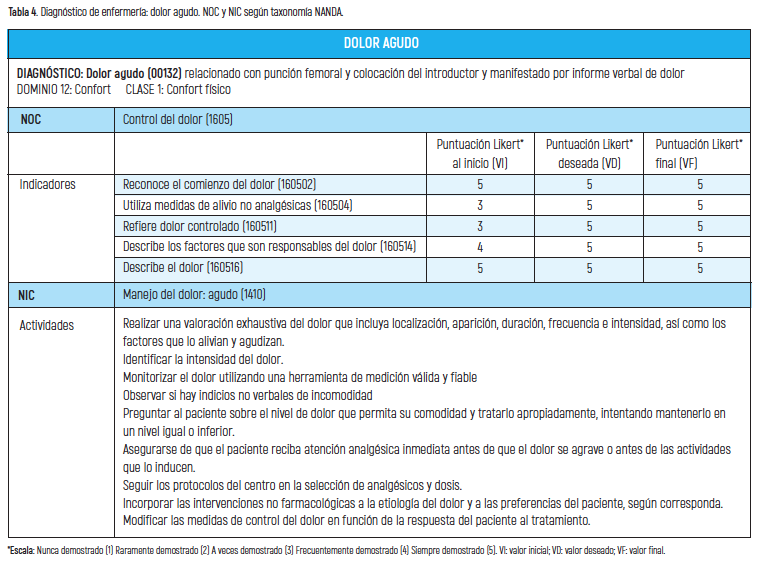
El procedimiento requiere acceso a través de una vía venosa (vena femoral). Se administró anestesia local, pero el paciente manifiestó dolor en el momento de realizar la punción y colocar el introductor por lo que se aplicó el diagnóstico de dolor agudo (tabla 4).
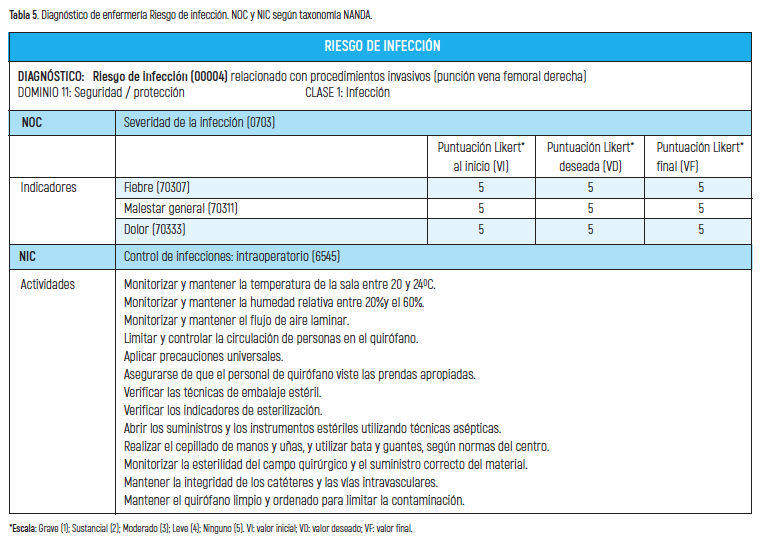
Como consecuencia de ser un procedimiento invasivo que requiere acceso vascular con introductor de 7 Fr se definió también el diagnóstico de riesgo de infección ante la posibilidad de poder sufrir una invasión por gérmenes o patógenos que pudiese comprometer la salud (tabla 5).
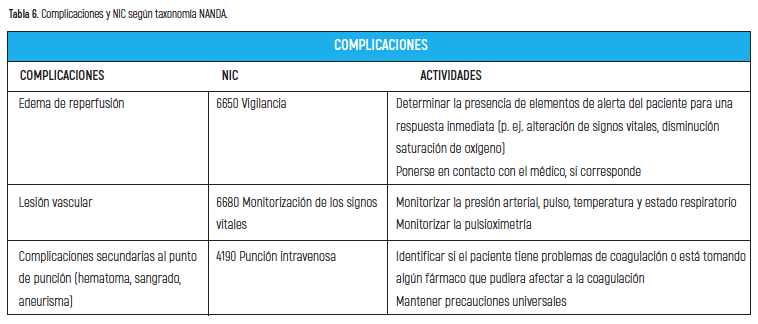
Se ha mencionado ya que la técnica de ABAP no está exenta de complicaciones. El edema de reperfusión es la complicación más frecuente y puede manifestarse como una disminución de la SatO2. Otras complicaciones como la lesión vascular son derivadas de la necesidad de un acceso vascular para llevar a cabo el procedimiento (tabla 6).
Fase de planificación
Para resolver los problemas detectados se propusieron unos objetivos y se desarrollaron unas intervenciones enfermeras con las actividades más apropiadas para lograr cumplir los objetivos o resultados planteados. A través de los indicadores de resultados cuantificados según escalas tipo Likert de 1 a 5 puntos (siendo 1 el valor más bajo y 5 el valor más alto) se obtuvo un valor inicial (VI) previo a la puesta en práctica de las actividades formuladas y se propuso un valor deseado (VD) que coincide con el valor más alto. (tablas 2, 3, 4 y 5).
Ejecución y evaluación
Se pone en práctica el plan de cuidados, aplicando las actividades propuestas entre las que se destacan: avisar a enfermería en caso de presentar nuevo sangrado y evitar forzar la tos, explicar el procedimiento incluyendo las sensaciones que pueden experimentarse y escuchar con atención para controlar la ansiedad, tranquilizar e intentar que se relaje ante la sensación dolorosa y asegurar las normas de asepsia para procedimientos invasivos.
En la fase de evaluación se valora si con las actividades aplicadas se han conseguido los resultados planteados para lo que se otorgó un valor final (VF) que se comparó con el VI y con el VD. Los NOC con indicadores de resultados cuyo VI fue inferior a 5, el VD consistía en alcanzar la puntuación de 5 y en los que se obtuvo la puntuación máxima el objetivo que se planteó fue mantenerlo en 5 (tablas 2, 3, 4 y 5).
Se comprobó ausencia de nuevo sangrado del paciente con mantenimiento de constantes vitales, disminución de su estado de ansiedad durante el procedimiento, control del dolor manifestado y cumplimiento de las medidas de asepsia universales para reducir la incidencia de una posible infección. El valor final obtenido coincidió mayoritariamente con el valor deseado, constatándose así que se habían conseguido los resultados esperados.
El paciente fue trasladado a planta para continuar con su recuperación y poder someterse al siguiente procedimiento.
DISCUSIÓN
En numerosos estudios publicados se ha demostrado que la terapia con ABAP es una alternativa segura y efectiva para el tratamiento de pacientes con HPTEC inoperables o con HPTEC recurrente/persistente tras TEA gracias a los excelentes resultados hemodinámicos y clínicos alcanzados al aplicar una serie de mejoras a la técnica inicial que han reducido las posibles complicaciones (escalonar los procedimientos, tratar solo un lóbulo por sesión si la PAPm >35mmHg, uso de balones más pequeños). Incluso algunos estudios han asegurado la disminución de medicación específica necesaria, pues la suma de procedimientos produce una mejoría funcional5,8,9.
Ante la aparición de hemoptisis se recomienda finalizar el procedimiento realizando angiografía de control que descarte posible complicación vascular y control de la coagulación, al igual que se hizo en el caso que se presenta.
Es importante que se realice en centros expertos con alto volumen de casos, pues esta medida también ha confirmado una reducción de las complicaciones8.
Se puede señalar que el paciente con HPTEC sometido a terapia de ABAP requiere unos cuidados específicos para evitar riesgos y complicaciones, así como para garantizar la máxima seguridad y confort durante la técnica. Para poder minimizar estos riesgos y complicaciones enfermería debe estar perfectamente entrenada en la realización de procedimientos complejos en el laboratorio de hemodinámica y en el manejo de estos pacientes.
No se ha localizado en la literatura consultada trabajos sobre HPTEC realizados por enfermería ni tampoco publicaciones referentes a planes de cuidados sobre este tema, por lo que no se ha podido comparar con estudios similares.
Se puede afirmar que la elaboración de un plan de cuidados supone una herramienta para prestar unos cuidados enfermeros de calidad y su cumplimiento contribuye a resolver los problemas detectados en la valoración, a prevenir complicaciones favoreciendo una recuperación más temprana, mejorar la comunicación entre profesionales y unificar criterios de actuación.
En este caso fue muy importante la instauración del plan de cuidados para monitorizar la hemoptisis que presentó el paciente y la instrucción sobre cómo actuar en caso de volver a producirse, que evitó que el paciente se alarmara. También las actividades encaminadas a disminuir la ansiedad, el dolor expresado por el paciente y las destinadas a mantener la máxima asepsia durante la técnica.
CONCLUSIÓN
La ABAP se coloca en primera línea como terapia coadyuvante para el tratamiento de la HPTEC en pacientes inoperables o con HPTEC recurrente/persistente tras TEA.
Como limitación al tratamiento con ABAP se debe tener en cuenta que las series publicadas hasta ahora presentan bajo número de pacientes y que al ser una técnica relativamente actual no se dispone aún de datos de mejora de supervivencia por falta de seguimiento a largo plazo.
Sería interesante la publicación de estudios con series más amplias en cuanto a número de pacientes, así como resultados de tratamientos combinados de TEA con ABAP (por ejemplo, pacientes que se someten a TEA unilateral y en el otro pulmón se realiza ABAP por lesiones no abordables quirúrgicamente) y estudios de supervivencia tras finalizar el tratamiento de ABAP.
Otra línea de estudio necesaria corresponde a la percepción de calidad de vida de los pacientes con HPTEC antes de iniciar el programa de ABAP y tras finalizar el mismo.
En cuanto al trabajo con planes de cuidados, mediante su implementación en este caso, se consigue solucionar los problemas que le surgen al paciente durante el procedimiento de ABAP, se minimizan las complicaciones y se garantiza su seguridad y confort, apoyándole en momentos tan estresantes como supone someterse a una técnica desconocida
Además, se logra trabajar de forma sistematizada y optimizar tiempos de enfermería.
FINANCIACIÓN
Ninguna.
CONFLICTO DE INTERESES
Ninguno.
Bibliografía
- Callejas JL, Or tego N. Aspectos generales: definición, clasificación, epidemiología, genética, patobiología y diagnóstico. En: Or tego N. Protocolos Nuevos retos en hipertensión pulmonar. Sociedad Española de Medicina Interna. ed. España: Elservier España, S.L.U; 2019. p.1-26.
- Pepke-Zaba J, Delcroix M, Lang I, et al. Chronic thromboembolic pulmonary hypertension (CTEPH): results from an international prospective registry. Circulation.2011; 124:1973–1981.
- Galiè N, Humber t M, Vachiery J-L, Gibbs S, Lang I, Torbicki A, et al. 2015 ESC/ERS Guidelines for the diagnosis and treatment of pulmonary hyper tension: The Joint Task Force for the Diagnosis and Treatment of Pulmonary Hyper tension of the European Society of Cardiology (ESC) and the European Respiratory Society (ERS): Endorsed by: Association for European Paediatric and Congenital Cardiology (AEPC), International Society for Hear t and Lung Transplantation (ISHLT). Eur Hear t J. 2016;37(1): 67–119.
- López Gude MJ, Pérez de la Sota E, For teza Gil A, et al. Tromboendar terectomía pulmonar en 106 pacientes con hiper tensión pulmonar tromboembólica crónica. Arch Bronconeumol. 2015; 51: 502-508.
- Olsson KM, Wiedenroth CB, Kamp JC, Breithecker A, Fuge J, Krombach GA, et al. Balloon pulmonary angioplasty for inoperable patients with chronic thromboembolic pulmonary hyper tension: the initial German experience. Eur Respir J [internet]. 2017 [citado 26 Feb 2020]; 49:1-8.
- Freed DH, Thomson BM, Berman M, et al. Survival after pulmonary thromboendar te- rectomy: effect of residual pulmonary hyper tension. J Thorac Cardiovasc Surg. 2011; 141:383–387.
- Mayer E, Jenkins D, Lindner J,et al. Surgical management and outcome of patients with chronic thromboembolicpulmonary hyper tension: results from an international prospective registry. J Thorac Cardiovasc Surg. 2011; 141: 702–710.
- Velázquez MT, Albarrán A, Hernández I, López-Gude MJ, Sarnago F, Mar tín R, et al. Angioplastia pulmonar con balón en la hiper tensión pulmonar tromboémbolica crónica no operable. Estudio observacional en una unidad de referencia. Rev Esp Cardiol. 2019; 72(3): 224-232.
- Ogawa A, Satoh T, Fukuda T, et al. Balloon pulmonary angioplasty for chronic throm- boembolic pulmonary hyper-tension: results of a multicenter registry. Circ Cardiovasc Qual Outcomes [internet]. 2017 [citado 27 Feb 2020]; 10:11.
- NNNConsult: Herramienta online para la consulta y diseño de Planes de Cuidados de Enfermería [Internet]. Barcelona: Elsevier; 2015 [acceso 9 marzo 2020]. Disponible en: http://www.nnnconsult.com/

