Satisfacción con la información recibida en un Servicio de Urgencias
Sección: En Portada
Cómo citar este artículo
Aneiros Castro MM. Satisfacción con la información recibida en un Servicio de Urgencias. Metas Enferm 2013; 16(3):22-29.
Autores
Mónica María Aneiros Castro
Enfermera.
Contacto:
C/ Meirás-Riaña, 4. 15550 Valdoviño (A Coruña).
Email: monica.ane@hotmail.es
Titulo:
Satisfacción con la información recibida en un Servicio de Urgencias
Resumen
Metodología: se realizó un estudio prospectivo, descriptivo y transversal, con recogida de datos durante los meses de marzo y abril del año 2012, en la Unidad de Urgencias Hospitalarias del Complejo Hospitalario Universitario de Ferrol (SERGAS). La población objeto de estudio eran los usuarios (pacientes y acompañantes) del SU y los profesionales sanitarios (enfermeros/as y médicos/as) adscritos a ese servicio de dicho hospital. El tamaño de la muestra se calculó en 238 personas para cada grupo (pacientes y acompañantes). Se elaboraron tres cuestionarios ad hoc para los tres grupos, que fueron autoadministrados.
Resultados: la calificación global de pacientes y acompañantes de la información recibida es de 7 y 6,9 sobre 10, respectivamente. Para el 50,8% de pacientes el médico no se presentó y para el 60,8% no lo hizo la enfermera. Un 77,1% de ellos consideran que se ha mantenido su intimidad al comunicarles la información. Y el 44,6% de los pacientes califica como bastante relevante la información proporcionada en el SU. El 73,1% de los acompañantes no conocía el nombre del médico/a y el 78,3% no conocía el de la enfermera. Un 17% nunca fue informado de las pruebas.
El 66,7% de los profesionales considera la comunicación absolutamente imprescindible y el 56,7% considera bastante necesario la incorporación de un sistema de información.
Conclusiones: debe mejorarse la presentación, identificación y explicación de procedimientos de los profesionales ante usuarios y se recomienda establecer un sistema que garantice una información periódica.
Palabras clave:
Introducción
Los servicios de urgencias (SU) constituyen la vía de acceso al Sistema Nacional de Salud para un número cada vez mayor de usuarios, hecho que nos lleva a reflexionar sobre la percepción que estos tienen acerca del servicio y sobre su satisfacción con la atención recibida (1), entendiendo por usuarios a los propios pacientes solicitantes de la atención y a sus acompañantes.
Los SU se caracterizan por un ritmo de trabajo rápido, un gran volumen de pacientes y la existencia de situaciones críticas, lo que implica que puedan plantearse problemas o dificultades en el proceso de información, debido tanto a las características del servicio, como al padecimiento o enfermedad que conlleva siempre pensamientos y sentimientos asociados que mediatizan las respuestas de salud de la persona enferma y de sus acompañantes (2,3).
Los aspectos relacionados con la comunicación y la información tienen especial relevancia para la consecución de una atención eficaz en los SU. La comunicación es uno de los comportamientos humanos más importantes y un proceso multidimensional muy complejo. Es importante y necesaria para los pacientes y para los profesionales. Los cuidados se elaboran a partir de los hechos que nos cuentan y observamos en los pacientes y sus acompañantes. La comunicación nos permite comprender el porqué o tener una explicación de los comportamientos de la persona, y nos ayuda a explorar con ella las circunstancias que concurren y a resolver sus problemas (4).
Actualmente, los pacientes solicitan más y mejor información. Trabajos realizados en España por Torío Durántez y García Tirado (5) destacan, entre los aspectos más valorados por los pacientes, recibir una información clara y comprensible, así como que se disipen sus dudas.
Los pacientes demandan más información; información sobre tiempos de espera, pruebas diagnósticas, resultados, sobre los tratamientos administrados, el diagnóstico, sobre recomendaciones al alta, etc. (6). Y no solamente los pacientes, sino que los profesionales también debemos tener presente la posible frustración de los acompañantes que desconocen la realidad de lo que está sucediendo acerca de la persona que esta siendo atendida.
El SU es una unidad que somete a los familiares y/o acompañantes a una situación difícil, que provoca ansiedad y preocupación (7). Mira et al (8), en su estudio sobre las causas de satisfacción e insatisfacción en urgencias, detectaron que la ausencia de información durante la espera constituye uno de los motivos de insatisfacción más citados por los familiares y acompañantes. Se hace necesaria, por tanto, una adecuada comunicación de todo el equipo médico y enfermero con el paciente y sus acompañantes (9).
Por otro lado, encontramos diversos factores que son altamente decisivos en la conformación del grado de satisfacción de los usuarios. Núñez et al (10) y Morales-Guijarro et al (11), tras un análisis de los elementos que contribuyen a mejorar las expectativas de los pacientes, apuntan que la información ofrecida a los usuarios y acompañantes condiciona su satisfacción con el servicio y supone una asignatura pendiente de los SU. Estos datos se muestran también en el estudio de Tardánguila Lobato et al (12), que al analizar la información facilitada al paciente/familia, valoran que la que los profesionales sanitarios proporcionan resulta insuficiente.
Se han estudiado también las diferentes dimensiones que participan en la conformación de la satisfacción, siendo los tiempos de espera una dimensión presente para Mira et al (8) y Carbonell Torregrosa et al (13), entre otros. No obstante, en otros estudios realizados, como el de Ruiz Romero et al (14), los resultados muestran una satisfacción global con la información recibida en el SU.
Con el propósito de conocer la situación actual en cuanto a la satisfacción de los usuarios con la información recibida en urgencias, se llevó a cabo un estudio, cuyos objetivos específicos fueron los siguientes:
- Conocer la percepción de pacientes y acompañantes respecto a la información recibida en el SU.
- Conocer la percepción de los profesionales (enfermeros/as y médicos/as) sobre la información suministrada
- Determinar los factores que pueden influir en el grado de satisfacción de los pacientes y acompañantes.
Método
Se realizó un estudio prospectivo, descriptivo y transversal, con recogida de datos durante los meses de marzo y abril del año 2012, en la unidad de Urgencias Hospitalarias del Complejo Hospitalario Universitario de Ferrol (SERGAS).
La población objeto de estudio eran los usuarios (pacientes y acompañantes) del SU y los profesionales sanitarios (enfermeros/as y médicos/as) adscritos a ese servicio de dicho hospital.
Se realizó un muestreo probabilístico teniendo en cuenta que el número total de entradas de pacientes adultos (excluyendo las urgencias pediátricas y obstétrico-ginecológicas) en el SU durante el año 2011 fue de 50.445 personas (15). Para conseguir una confianza del 95%, con una precisión del 3%, asumiendo un porcentaje posible de pérdidas del 15%, el tamaño de la muestra se calculó en 238 personas para cada grupo (pacientes y acompañantes).
En el caso de los profesionales sanitarios, la muestra estuvo constituida por los médicos/as y enfermeros/as de la plantilla del SU en el periodo de realización del estudio, además de la supervisora de Enfermería y la coordinadora médica.
Se incluyeron en el estudio todos aquellos usuarios que cumplían los siguientes criterios de inclusión: pacientes que tras ser valorados necesitaron permanecer en algún departamento del SU, aceptaron participar voluntariamente, con mayoría de edad cumplida y que fueron dados de alta en el SU, así como todos los acompañantes que tuviesen una relación previa directa con el paciente; y los médicos/as y enfermeros/as que conformaban la plantilla del SU durante el transcurso del estudio, y decidieron libremente participar en la investigación.
Por el contrario, se excluyeron del estudio aquellos pacientes que entraron al box de críticos, los que estuvieron en observación de urgencias, aquellos con dificultades idiomáticas, que no garantizaban la comprensión oral y/o escrita de la encuesta utilizada y los pacientes cuya situación psicológica o mental ponía una barrera insuperable para responder al cuestionario. Se utilizaron los mismos criterios de exclusión en acompañantes, y en cuanto a los profesionales sanitarios, se excluyeron los contratados por periodos laborales cortos (menos de 5 días).
Para la recogida de los datos, tras realizar una búsqueda en bases documentales (PubMed, Medline, Cochrane, IME, CUIDEN, CUIDATGE, ENFISPO, MEDES, CiberINDEX, Mergullador), y constatar la inexistencia de cuestionarios validados en España, se elaboraron tres ad hoc para los tres grupos: pacientes, acompañantes y profesionales sanitarios.
En los cuestionarios para pacientes y acompañantes se preguntó por la satisfacción de los usuarios con la información recibida, dividiéndose la información en tres bloques: un primer bloque sobre datos demográficos, un segundo bloque referido a los aspectos formales del trato o relación con los profesionales y un tercer bloque sobre el contenido de la información (explicación de procedimientos, lenguaje comprensible, oportunidad de hacer preguntas, recomendaciones al alta…). En el último ítem del cuestionario se solicitaba a los pacientes/acompañantes que otorgaran una nota de calificación a la información recibida durante su estancia, y se incluyó también un apartado final para sugerencias.
Para conocer la percepción de los profesionales sanitarios sobre la información que proporcionan a pacientes y allegados se elaboró otro cuestionario, con un primer apartado formado por preguntas referidas a los datos del profesional, el resto con preguntas sobre la información proporcionada al paciente/acompañante y las características del lenguaje, y una última pregunta de respuesta libre, donde los médicos/enfermeros podían dar sugerencias/propuestas respecto a cuestiones no recogidas en los cuestionarios planteados. (Los cuestionarios pueden ser solicitados a la autora, contacto: monica.ane@hotmail.es).
Tras haber obtenido la conformidad del Comité Ético de Investigación Clínica de Galicia (CEIC), se hizo entrega de un documento informativo previo, del consentimiento informado y del cuestionario a cumplimentar. La investigadora informó personalmente a todos los participantes de la forma correcta de rellenarlos, garantizando la confidencialidad de los datos y solventando cualquier duda que se pudieran presentar.
Los datos obtenidos fueron analizados mediante el programa estadístico SPSS 15.0, y se utilizaron medidas de análisis descriptivo.
Resultados
Pacientes
Se recogieron un total de 264 cuestionarios, de los cuales 24 se descartaron por no estar correctamente cumplimentados. La muestra consistió en 240 cuestionarios válidos de pacientes.
Un 60,8% fueron mujeres y un 39,2% hombres. La media de edad fue de 55,5 años (DE 19,3) El rango de edades se situó entre 18 y 93 años. En cuanto al nivel de estudios, la moda se corresponde con un nivel de estudios primarios (87 pacientes).
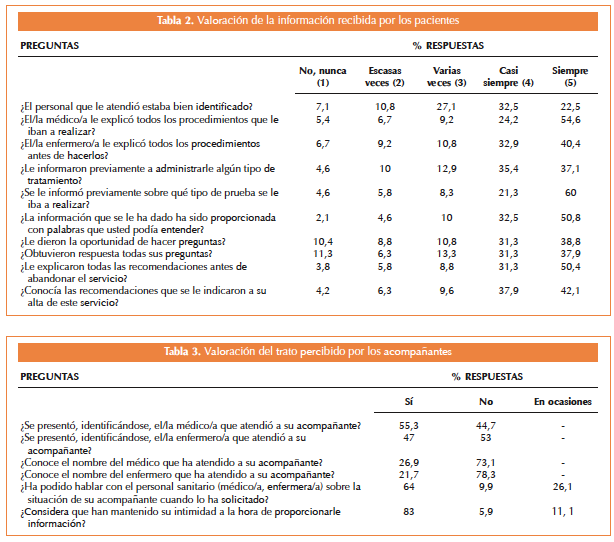
En la valoración del trato del personal sanitario percibido por los pacientes, se revela que en el 50,8% de las ocasiones el médico no se presentó al atenderles, y el 76,7% no conocía el nombre de quien le había atendido; el 60,8% dijo que no se había presentado la enfermera y no conocía su nombre el 79,6%. Sin embargo, el 61,7% dice que pudieron hablar con los profesionales sanitarios siempre que lo solicitaron, y un 77,1% de los pacientes consideraron que sí se había mantenido su intimidad a la hora de informarles (Tabla 1).

Respecto a la información recibida sobre el tratamiento administrado en el SU, al 54,6% el médico les había explicado siempre los procedimientos que le iban a realizar, la enfermera también lo había hecho siempre para el 40,4%. La información se había proporcionado siempre con palabras que podían entender según el 50,8% de los pacientes.
El 50,4% manifestó que siempre le explicaron todas las recomendaciones antes de abandonar el servicio y el 42,1% dijo que conocía las recomendaciones en el momento del alta de urgencias. Respecto a si en el SU los profesionales sanitarios les dan la oportunidad de hacer preguntas que puedan ayudar a aclarar su situación y comprensión de la misma, el 10,4% de los pacientes responde que nunca se les ha dado la oportunidad (Tabla 2).
El 44,6% calificó la información proporcionada en el SU como bastante relevante y 31,7% otorgó un notable a la información recibida, siendo la nota media que los pacientes asignan de 7,012.
En los comentarios y sugerencias existe gran variabilidad de respuestas por parte de los pacientes, pero lo que más se repite son los comentarios relacionados con los excesivos tiempos de espera en el servicio.
Acompañantes
Se recogieron un total de 291 cuestionarios entre los acompañantes de los pacientes que acuden al SU, de los cuales fueron válidos 253, el resto no estaban bien cumplimentados.
El 26,5% eran hombres y el 73,5% mujeres, con 47,8 años de media de edad. El rango de edades se situó entre 18 y 90 años. En cuanto al nivel de estudios de los acompañantes, la moda (86 allegados de pacientes) se sitúa en un nivel de estudios primarios. El 33,6% de los acompañantes son hijos de los pacientes, el 26,9% son cónyuges. Únicamente el 8,7% de acompañantes no son familiares del paciente atendido en el SU.
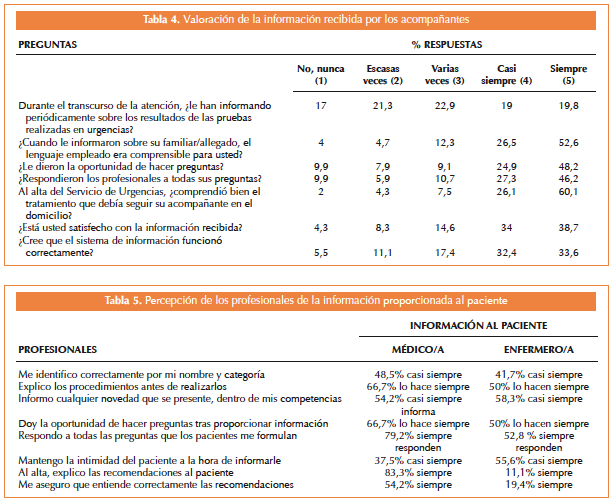
La valoración del trato percibido reveló que el 44,7% de las ocasiones el médico no se identificó, ni presentó al atender al acompañante, elevándose este porcentaje hasta el 53% en el caso de los profesionales de Enfermería. En lo referente a la comunicación con profesionales durante el transcurso de su estancia en el SU, el 64% de los acompañantes pudo hablar con los profesionales sanitarios siempre que lo solicitaron (Tabla 3). Sobre la información periódica de los resultados de las pruebas realizadas, un 17% refiere que nunca se les informó y un 21,3% afirma que se le ha informado escasas veces (en muy pocas ocasiones de las totales en las que se le realizaron pruebas).
Respecto a la oportunidad de hacer preguntas, el 48,2% de los acompañantes valora que siempre se les ha dado esta oportunidad, y el 46,2% de ellos declara que sí se les ha dado respuesta siempre. Al evaluar si los allegados de los pacientes dados de alta en el SU conocían realmente las recomendaciones, el 60,1% conocía siempre la totalidad de las mismas. El estudio confirma que el 38,7% siempre quedó satisfecho con la información recibida, mientras que el 4,3% no quedó satisfecho nunca (Tabla 4).
La nota media que otorgaron, teniendo en cuenta la totalidad de los aspectos de la información facilitada en el SU, es de 6,89. En las sugerencias respecto a cuestiones que ayuden a mejorar la información, los acompañantes se centraron sobre todo en el largo tiempo de espera esperando información y en que se sienten desatendidos.
Profesionales sanitarios
Participaron voluntariamente mediante la cumplimentación del cuestionario un total de 60 profesionales del SU, de los cuales 24 eran médicos/as y 36 enfermeros/as. El 40% de los profesionales que respondió el cuestionario cuenta con una experiencia laboral entre 6 a 10 años, y el 30% entre 11 y 20 años. Un 63,3% es personal estatuario fijo con plaza en propiedad en el SERGAS, 26,7% es personal interino y el 10% restante personal eventual.
Un 70,8% de los médicos/as y un 63,9% de los enfermeros/as contestaron que la comunicación es un aspecto absolutamente imprescindible en la relación profesional con el paciente, mientras que un 8,3% de los médicos/as y 13,9% de los enfermeros/as opinaron que es muy prescindible.
En el apartado que valora la información proporcionada al paciente, un 91,7% de los médicos/as y un 94,1% de los enfermeros/as afirmaron que siempre o casi siempre explican al paciente el proceso antes de su realización. En cuanto al mantenimiento de la intimidad a la hora de informar, el 69,5% de los enfermeros/as y el 58,3% de los médicos/as manifestaron mantener dicha intimidad siempre o casi siempre que informan.
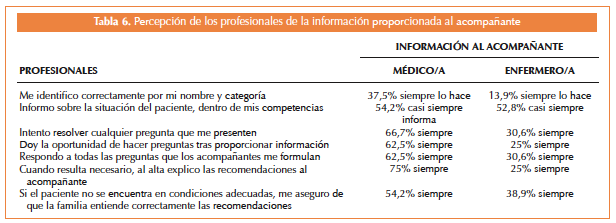
En lo referido a las recomendaciones al alta, un 83,3% de los médicos/as dijo que siempre explica las recomendaciones al paciente, frente al 11,1% de los enfermeros/as (Tabla 5).
Sobre la identificación de los profesionales por nombre y categoría a los acompañantes, dijeron que siempre se identifican el 37,5% de los médicos/as y el 13,9% de los enfermeros/as; el 66,7% de los médicos/as y el 30,6% de los enfermeros/as respondieron que siempre resuelven las dudas formuladas por los acompañantes.
Respecto a dar la oportunidad de hacer preguntas, el 62,5% de los médicos/as y el 25% de los enfermeros/as contestaron que siempre les dan esta oportunidad. En cuanto a las recomendaciones al alta, dijeron que siempre explican las recomendaciones al acompañante el 75% de los médicos/as y el 25% de los enfermeros/as (Tabla 6).
Cuando preguntamos a los profesionales sobre si consideraban que tenían formación en materia de comunicación, el 62,5% de los médicos/as y el 33,3% de los enfermeros/as contestaron que la formación es suficiente.
Casi la mitad de los profesionales afirmaron que utilizan un lenguaje sencillo y comprensible siempre (45%) y casi siempre (46,7%); un 50%, dijo que mantienen una actitud próxima y tranquila casi siempre. En este ítem ninguno de los profesionales encuestados optaron por las opciones de escasas veces o nunca.
Los comentarios y sugerencias realizadas por los profesionales hacen referencia al exceso de trabajo y al poco tiempo del que disponen para poder informar a los pacientes y allegados.
Discusión
La información en urgencias, además de ser un derecho reconocido en las leyes, supone una acción terapéutica más que hay que tener presente. El paciente y sus acompañantes se encuentran inmersos en una situación inesperada y llena de incertidumbre, que puede ser aliviada, al menos en parte, por la información sobre su situación de salud.
Los pacientes del SU del Complejo Hospitalario Universitario de Ferrol se sienten informados, tanto de las pruebas solicitadas (un 81,3% responden que siempre o casi siempre), como de los tratamientos administrados (72,2%), pero no se puede obviar que, aunque el porcentaje es pequeño, todavia hay pacientes que explican que no reciben información nunca (11 pacientes) o escasas veces (24 pacientes) sobre en qué va a consistir su tratamiento.
Estos datos contrastan con los resultados del estudio de Núñez Díaz et al (10), que muestran que al 72% de los pacientes se les informa sobre las pruebas a realizar, pero al 47% no se les da información sobre en qué va a consistir su tratamiento. Los acompañantes, sin embargo, no se manifiestan tan satisfechos, ya que solamente el 38,7% dijo estar satisfecho siempre con la información recibida, y opinaron que el sistema de información funcionó siempre correctamente solo el 33,6%.
No hay que olvidar que la información como derecho autónomo del paciente se configura como: el derecho a conocer la información disponible en términos adecuados, comprensibles y suficientes sobre su diagnóstico, pronóstico y tratamiento, sin estar orientada a otro fin que el conocimiento del paciente de su proceso.
Presentarse como profesional sanitario ante los usuarios es una herramienta que condiciona una actitud más receptiva por parte del paciente para mejorar la conducta terapéutica. En el presente estudio el 50,8% de estos revela que el médico/a no se presentó identificándose cuando fueron atendidos y el 44,7% de los acompañantes manifestó que el médico/a no se presentó como tal.
En lo que al personal de Enfermería respecta, los resultados muestran porcentajes similares. Estos datos corroboran los presentados en el trabajo de Núñez Díaz et al (10), en el cual un 55,9% de los pacientes afirma que el médico/a no se presentó al inicio de la atención. Parece demostrado que el hecho de presentarse es una herramienta que condiciona una actitud más receptiva por parte del enfermo para mejorar la conducta terapéutica (16).
Resultan llamativos los porcentajes de respuesta negativa tan elevados cuando preguntamos por el nombre de los profesionales sanitarios pues, pese a la presentación e identificación, los pacientes y acompañantes no suelen conocer los nombres del médico/a y del enfermero/a que les han atendido. No cabe duda que proporcionar información sobre la situación clínica y el proceso asistencial es básico para la garantía del derecho a la información (17-19), pero por otro lado, también es importante garantizar la intimidad de los usuarios al proporcionar dicha información.
La mayoría de los pacientes de este estudio manifestaron que sí se había mantenido su intimidad a la hora de informar, pero no hay que olvidar que casi el 23% de los enfermos y el 17% de los acompañantes dijeron que esta no se había respetado. No obstante, estos resultados son mejores que los reflejados en el estudio de Morales Guijarro et al (11), donde el 30% de los allegados no consideran adecuada la intimidad proporcionada por los profesionales y proponían que este era un área susceptible de mejora.
Resulta paradójico que al comparar estos datos mencionados con las respuestas obtenidas de los profesionales sanitarios, el porcentaje que refieren mantener la intimidad a la hora de informar a los pacientes es menor (65%) que el considerado por los propios pacientes y acompañantes.
En el mencionado estudio de Morales Guijarro et al, también se proponen mejoras en lo que respecta a la identificación del personal sanitario, ya que encontraron que el 64% no llevaba identificación. En nuestro caso, el porcentaje de pacientes que valoró como deficiente la identificación del personal sanitario era menor (45%), no obstante es importante como para tener en cuenta y pensar que este aspecto de la información constituye una asignatura pendiente.
Domínguez Navarro et al (19) destacan en su estudio que dar información en presencia del acompañante es de gran ayuda en la comprensión de la información, ya que, probablemente, este no se encuentre tan estresado como el propio paciente y sea más receptivo. Además, la presencia del acompañante aporta una mejora significativa en el hecho de entender el informe de alta. Estos datos se corresponden con nuestro resultado relativo a que las recomendaciones dadas al alta por los profesionales son entendidas por un número mayor de allegados que de los propios pacientes.
En términos generales, los pacientes y acompañantes que hemos estudiado manifestaron estar satisfechos con la información recibida en un porcentaje similar al encontrado en el estudio de Tardánguila Lobato et al (12), en el que a un 86,2% de los enfermos la información recibida le pareció suficiente, y en mayor medida que en el estudio de Blanco Abril et al (6), en el que tan solo el 40,4% se mostró satisfecho con la información.
Por último, destacar la opinión de los profesionales sanitarios respecto a la comunicación e información. Llama la atención que un 45% de ellos coincidió al considerar que la formación de los profesionales en materia de comunicación es suficiente, y un 35% consideró que estos están muy poco formados en el ámbito de la comunicación.
Cabe mencionar en este punto, que los profesionales de Enfermería del SU habían recibido un curso en el mes de octubre del 2011 sobre “Comunicación y atención al usuario en el servicio de urgencias”, con el objetivo de fomentar en los participantes actitudes y habilidades adecuadas para una comunicación, escucha y atención de calidad. Pese a este curso, al cual asistió el 78,1% de la plantilla de Enfermería, la mitad de los enfermeros manifestaron no estar suficientemente formados en materia de comunicación.
Entre las limitaciones del presente estudio, cabe destacar, por un lado, el hecho de que los tres cuestionarios utilizados para los tres grupos a estudio (pacientes, acompañantes y profesionales sanitarios) han sido elaborados ad hoc sin haber realizado una validación previa de los mismos, lo que puede comprometer la validez y fiabilidad de los resultados.
Por otro lado, la recogida de datos se llevó a cabo durante los meses de marzo y abril del año 2012, no extendiéndose a meses durante los cuales la afluencia del SU es mayor, como pueden ser diciembre o enero, con picos asistenciales elevados. Al no haber recogido datos representativos de la realidad asistencial de los 365 días del año, los resultados no pueden generalizarse y deben ser utilizados con esta precaución. Estos aspectos deben ser tenidos en cuenta en próximos estudios.
Conclusiones
La presentación de los profesionales ante pacientes y/o acompañantes es un asunto pendiente, que refleja una escasa personalización de la relación con el usuario. Los profesionales que trabajan en urgencias son conscientes que la presentación a los enfermos no siempre es llevada a cabo.
Aunque la intimidad a la hora de proporcionar información a los pacientes/acompañantes se muestre conseguida, se hace necesario establecer mecanismos que garanticen la total intimidad de los mismos a la hora de comunicarse con ellos.
La inexistencia de continuidad en la información al paciente ingresado en urgencias respeto a tiempos de espera, realización de pruebas, tratamientos, ingreso en otra unidad, posible alta, etc., hace necesario el establecimiento de personal referente en información o como alternativa un sistema o unidad que garantice una información periódica al usuario.
Se hace necesario mejorar el déficit existente de explicación previa de los procedimientos/tratamientos realizados por el médico/a o el enfermero/a. Y se recomienda que los profesionales sanitarios estén mejor identificados, lo que disminuiría el desconcierto de los usuarios para saber a quién dirigirse.
Como aspectos positivos, cabe resaltar la afirmación de los encuestados de haber recibido la información con claridad en un lenguaje comprensible, y estar en general satisfechos o bastante satisfechos con la información recibida.
Agradecimientos
A D. José Pesado Cartelle y Dña. Eva Tizón Bouza, por su apoyo permanente y consejo.
A los pacientes y acompañantes y a los profesionales del Servicio de Urgencias del Complejo Hospitalario Universitario de Ferrol, por su apoyo y participación en la cumplimentación de los cuestionarios.
Financiación
Ninguna.
Conflicto de intereses
Ninguno.
Bibliografía
- Sheehy. Manual de Urgencias de enfermería. 6ª ed. Madrid: Elsevier Mosby; 2007.
- Moya Mir MS. Normas de Actuación en Urgencias. 5ª ed. Madrid: Ed. Médica Panamericana; 2011.
- Navarro Gómez V, Novel Martí G. Enfermería Médico-Quirúrgica: Necesidad de Comunicación y Seguridad. 2ªed. Barcelona: Masson; 2005.
- Cibanal Juan L, Arce Sánchez MC, Carballal Balsa MC. Técnicas de Comunicación y Relación de Ayuda en Ciencias de la Salud. Madrid: Elsevier España; 2003.
- Torío Durántez J, García Tirado MC. Relación médico-paciente y entrevista clínica (I): opinión y preferencias de los usuarios. Aten Primaria 1997; 19:18-26.
- Blanco Abril S, Sánchez Vicario F, Chinchilla Nevado MA, Cobrero Jiménez EM, Mediavilla Durango M, et al. Satisfacción de los pacientes de urgencias con los cuidados enfermeros. Enf Clin 2010; 20(1):23-31.
- Gómez Carretero P, Monsalve V, Soriano JF, De Andrés J. El ingreso en la Unidad de Cuidados Intensivos y la repercusión en el Familiar del Paciente. Boletín de Psicología Jul 2006; (87):61-87.
- Mira J, Rodríguez Marín J, Carbonell MA, Pérez Jover V, Balaya I, García A, Aranaz J. Causas de satisfacción e insatisfacción en Urgencias. Rev Calid Asist 2001; 16:390-396.
- Santana Cabrera L, Yáñez Quintana B, Martín Alonso J, Ramírez Montesdeoca F, Roger Marrero I, Pérez de la Blanca AS. Actividades de comunicación del personal de enfermería con los familiares de pacientes ingresados en una unidad de cuidados intensivos. Enf Clin 2009; 19(6):335-339.
- Núñez Díaz S, Martín-Martín AF, Rodríguez I, Gónzalez I, Antolín J, Hernández R, et al. Identificación de problemas de calidad en la información clínica a usuarios de un servicio de urgencias hospitalario. Rev Clin Esp 2002; 202(12):629-34.
- Morales-Guijarro AM, Nogales-Cortés MD, Pérez-Tirado L. Acompañante satisfecho, un indicador de calidad. Rev Calid Asist 2011; 26(1):47-53.
- Tardáguila Lobato MP, Méndez Pérez CL, Torres Vélez JC, Méndez García T, Benito Martín B, López de Castro F. La información al paciente y su participación en la toma de decisiones en las Urgencias de Atención Primaria. Rev Clín Med Fam 2008; 2(4):145-148.
- Carbonell Torregrosa MÁ, Girbés Borrás J, Calduch Broseta JV. Determinantes del tiempo de espera en urgencias hospitalarias y su relación con la satisfacción del usuario. Emerg 2006; 18:30-35.
- Ruiz Romero V, Fajardo Molina J, García Garmendia JL, Cruz Villalón F, Rodríguez Ortiz R, Varela Ruiz FJ. Satisfacción de los pacientes atendidos en el Servicio de Urgencias del Hospital San Juan de Dios del Aljarafe. Rev Calid Asist 2011; doi: 10.1016/j.cali.2010.11.008.
- Cuadro de Mandos Atención Especializada, Gerencia de Gestión Integrada del Complejo Hospitalario Universitario de Ferrol; 2010-2011.
- Domínguez Navarro D, Cervera Barba E, Disdier Rico MT, Hernández Machado M, Martín García MC, Rodríguez Sanz J. ¿Cómo se informa a los pacientes en un servicio de Urgencias Hospitalario? Aten Primaria 1996; 17:280-3.
- Ley Orgánica 15/1999, de 13 de diciembre, de Protección de Datos de Carácter Personal. nº 298. [En línea] [fecha de acceso 11 de marzo de 2013]. URL disponible en: http://www.boe.es/boe/dias/1999/12/14/pdfs/A43088-43099.pdf
- Ley 14/1986 del 25 de abril, General de Sanidad. Boletín Oficial del Estado. nº 102. [En línea] [fecha de acceso 11 de marzo de 2013]. URL disponible en: http://www.boe.es/boe/dias/1986/04/29/pdfs/A15207-15224.pdf
- Ley 41/2002 del 14 de noviembre, de Autonomía del Paciente. Boletín Oficial del Estado. nº 274. [En línea] [fecha de acceso 11 de marzo de 2013]. URL disponible en: http://www.boe.es/boe/dias/2002/11/15/pdfs/A40126-40132.pdf

