Calidad del sueño del personal asistencial del turno de noche de un hospital de tercer nivel
Sección: Originales
Cómo citar este artículo
Rodríguez Murillo JA, Flores Fernández B, López Quiroga M, Argilés Miró N, Buj Pascual L, Prats Castellví N. Calidad del sueño del personal asistencial del turno de noche de un hospital de tercer nivel. Metas Enferm may 2016; 19(4): 18-22.
Autores
José Antonio Rodríguez Murillo1, Beatriz Flores Fernández2, Montserrat López Quiroga2,
Neus Argilés Miró2, Laura Buj Pascual2, Neus Prats Castellví2
1Enfermero. Coordinador Asistencial. Unidad Geriatría Agudos. Hospital Clínico (Barcelona)
2Enfermera. Unidad Geriatría Agudos. Hospital Clínico (Barcelona)
Contacto:
José Antonio Rodríguez Murillo. C/ Sardenya, 269, 1º-2º. 08013 Barcelona
Titulo:
Calidad del sueño del personal asistencial del turno de noche de un hospital de tercer nivel
Resumen
Objetivos: conocer la calidad del sueño en el personal del turno de noche de salas de hospitalización de un hospital de tercer nivel y analizar otras variables que puedan influir en la calidad del sueño.
Método: se realiza un estudio descriptivo transversal sobre una muestra de 108 profesionales asistenciales de Enfermería del turno de noche de un hospital de tercer nivel. Para este estudio se definieron las variables en relación al formulario validado de Pittsburgh, teniendo en cuenta otros factores que pudiesen influir en la calidad del sueño. La antigüedad mínima requerida fue de seis meses y debían haber trabajado en el mes previo a la entrega del cuestionario autoadministrado.
Resultados: se incluyeron 108 participantes de un total de 150 entregados, lo que supuso una tasa de respuesta del 72% con edades comprendidas entre 22 y 63 años, con una media de 42,24 años (DE: 11,02) y de los cuales 15 (13,9%) son del sexo masculino. La antigüedad media en el turno de noche fue de 17,05 años (DE: 13,23). Del total de las personas encuestadas, 62 personas (57,9%) tienen cargas familiares.
En relación a la calidad del sueño del personal del turno de noche se observó que un 64,8% presentó una mala calidad del sueño, con una puntuación media de 7,77 en la escala de Pittsburgh relacionada directamente con sentir dolores (Chi cuadrado 12,05; p= 0,017) y que tenía una escasa relación con la antigüedad trabajada en el turno de noche (correlación Pearson 0,256; p= 0,008). No se pudo encontrar relación entre tener cargas familiares, el sexo ni la edad con la mala calidad del sueño.
Conclusiones: los trabajadores del turno de noche del Hospital Clínico de Barcelona tienen discretamente alterada la calidad del sueño, estando afectada sobre todo la calidad subjetiva, la latencia y la alteración del sueño.
Title:
Quality of sleep among the night shift staff in a third-level hospital
Abstract:
Objectives: to learn about the quality of sleep among the night shift staff in hospitalization wards of a Third Level Hospital, and to analyze other variables that can have an impact on quality of sleep.
Method: a descriptive transversal study was conducted on a sample of 108 Nursing professionals in the night shift of a third level hospital. For this study, variables were defined according to the Pittsburgh Validated Sleep Quality Index, taking into account other factors that could have an impact on the quality of sleep. The minimum work experience required was of six months, and having worked during the month previous to submitting the self-completed questionnaire.
Outcomes: out of 150 questionnaires, 108 participants were included; this represented a 72% response rate, with ages between 22 and 63 years, with a mean 42.24 years-of-age (SD: 11.02), and 15 of them (13.9%) were male. There was a mean experience in the night shift of 17.05 years (SD: 13.23). Out of all the persons included in the survey, 62 persons (57.9%) had relatives who depended on them.
Regarding the quality of sleep of the night shift staff, it was observed that 64.8% presented a poor quality of sleep, with a mean score of 7.77 in the Pittsburgh score, directly associated with feeling pain (Chi-square Test 12.05; p= 0.017) and that had little association with the number of years working in the night shift (Pearson Correlation 0.256; p= 0.008). The poor quality of sleep could not be associated with having dependent relatives, gender, or age.
Conclusions: the night shift workers at the Hospital Clínico de Barcelona suffer a slight alteration in their quality of sleep, with impact mostly on subjective quality, latency, and sleep alteration.
Introducción
El sueño es una necesidad humana básica. Se define como un conjunto de procesos fisiológicos complejos que resultan de la interacción de una gran cantidad de sistemas neuroquímicos del sistema nervioso central y que se acompañan de modificaciones en los sistemas nervioso periférico, endocrino, cardiovascular, respiratorio y muscular. Es un fenómeno cíclico, también conocido como ritmo circadiano (ciclo sueño-vigilia) (1). Se considera que el sueño es instintivo, tiene funciones de restauración y protección y sirve para reajustar o conservar los sistemas biológicos. La mayoría de las personas se encuentran en el patrón de sueño intermedio, es decir, duermen entre 7-8 horas al día. Se ha sugerido que mantener un ritmo de sueño-vigilia regular es más importante que el número de horas de sueño (2). La duración del sueño constituye la tercera parte de nuestra vida y se ha demostrado que su deprivación favorece el desarrollo de múltiples problemas de salud. Todo ello lleva a plantearse la importancia que tiene el sueño en nuestras vidas. Hay una gran diversidad de factores que pueden afectar a la hora de conciliar el sueño y a su calidad. Entre ellos están los factores psicológicos, ambientales, socioculturales y económicos (3,4). En estos últimos se engloban los hábitos de vida y el tipo de trabajo con sus horarios (5,6). El trastorno del sueño tiene que tener unas características comunes de insomnio o de ensueño excesivo, además de provocar repercusiones sociales y ocupacionales, así como ser recurrente y persistente. Por último, debe presentar un decalaje entre los factores endógenos y exógenos reguladores del ciclo circadiano (7).
El trabajo nocturno es el que tiene lugar entre las 22 y las 6 h, considerándose trabajador nocturno el que realice normalmente en periodo nocturno una parte no inferior a 3 h de su jornada laboral diaria. Una de las causas es la continuidad de la prestación de determinados servicios durante las 24 h del día, como es el trabajo hospitalario. Estos trabajadores deben de sincronizar sus ritmos biológicos por imposición de su trabajo y no tienen una completa regulación del sueño, generalmente, sufren una reducción de este, tanto en cantidad como en calidad.
Menzel (8) realizó un estudio, y concluyó que el promedio de los trabajadores nocturnos es que duermen tan solo de 4-6 h. También involucra mayor riesgo en el bienestar emocional y estabilidad integral en las personas (9). Existen estudios que asocian el turno nocturno y las alteraciones del sueño, del carácter, la actividad mental y la relación social (10,11). Por tanto, es necesario evaluar la calidad del sueño de los trabajadores para poder establecer medidas preventivas y para ello se desarrolló este estudio, que tuvo como objetivo conocer la calidad del sueño en el personal del turno de noche de salas de hospitalización de un hospital de tercer nivel y analizar las variables que pudieron influir en la calidad del sueño.
Método
Se realizó un estudio descriptivo transversal en un hospital de alta tecnología perteneciente a la Xarxa d’Hospitals d’Utilitat Pública de Catalunya (XHUP). En el hospital los turnos de trabajo son alternos, una semana el trabajo es de 22 a 8 h los lunes, martes, viernes, sábados y domingos, y otras semanas, en el mismo horario, los miércoles y jueves, descansando el resto de los días.
La población de estudio fue el personal de Enfermería (enfermeros/as y auxiliares). Los criterios de inclusión fueron que el personal formara parte del turno de noche de las unidades de hospitalización que no fueran Urgencias, Unidad Cuidados Intensivos, Centro Diagnóstico de la Imagen, Equipo de Complemento y laboratorio, que fuesen fijos/as o con contratos de más de seis meses y que hubiesen trabajado como mínimo el mes previo a la entrega de los cuestionarios.
No se predeterminó el tamaño muestral porque fue factible el acceso a toda la población de enfermeras y auxiliares de los turnos de noche de las unidades asistenciales seleccionadas.
Al inicio del trabajo de campo se contactó con las coordinadoras/supervisoras de las distintas unidades implicadas en el estudio para informarles y explicarles los objetivos del mismo. Posteriormente, en los turnos de noche, se repartió un cuestionario al personal en cada una de las unidades seleccionadas, dejándole la hoja informativa y la hoja de consentimiento informado. Unos días más tarde se recogieron los cuestionarios y se numeraron, quedando custodiados por el investigador principal.
Se confeccionó un nuevo cuestionario, tras la ampliación del cuestionario validado Pittsburgh al que se le añadieron preguntas sociodemográficas y otras variables de estudio que se consideró que podrían estar relacionadas con la calidad del sueño.
La calidad del sueño se midió utilizando la escala de Pittsburgh (12,13,14). Esta escala permite la monitorización de la historia natural del trastorno del sueño durante el mes previo del individuo encuestado. Proporciona una puntuación global de su calidad y puntuaciones parciales en siete componentes distintos: calidad subjetiva del sueño, latencia, duración, eficacia habitual, alteraciones, uso de medicación para dormir y disfunción diurna. La puntuación de cada uno de estos factores va de 0, que indica que no existen dificultades en dicho factor, a 3, que expresa una grave dificultad. La puntuación total tiene un rango de 0 (ninguna dificultad) a 21 (dificultades en todas las áreas), con un punto de corte de 5, para diferenciar a los buenos de los malos dormidores.
El resto de las variables analizadas fueron:
- Sexo (hombre/mujer).
- Edad (en años).
- Antigüedad en el turno de noche.
- Cargas familiares. Se entendía por cargas familiares cualquier responsabilidad que implique tener que cuidar a personas mayores, niños o personas con deficiencias que suponga el aumento de las cargas de trabajo habituales.
- Presencia de dolor (sí/no).
Para el análisis de los datos se empleó el programa estadístico SPSS 20.0. En primer lugar, se realizó un análisis univariado de las variables no incluidas en el cuestionario Pittsburgh para determinar la frecuencia de cada una de las variables y su distribución. En las variables cuantitativas se calculó la media, mediana, mínimo, máximo, desviación estándar con un intervalo de confianza al 95%. Para la comparación de grupos se utilizó la prueba de χ2, t de Student y el grado de correlación de Pearson según la naturaleza de las variables.
La segunda parte del cuestionario, que hace referencia a preguntas del cuestionario Pittsburgh, sigue la siguiente interpretación: las cuatro primeras preguntas se contestan de forma concreta, las restantes se contestan mediante una escala con cuatro grados. Al ser corregido solo se valoran las 18 primeras preguntas, que son las que debe contestar el propio sujeto (las cinco últimas las debería contestar el compañero de cama). De la puntuación total (PT) se obtienen siete puntuaciones que contabilizan variables parciales de la calidad de sueño: calidad subjetiva, latencia de sueño, duración de sueño, eficiencia de sueño, perturbaciones de sueño (frecuencia de alteraciones como tos, ronquidos, calor, frío, etc.), uso de medicación hipnótica, disfunción diurna (facilidad para dormirse realizando alguna actividad como cansancio). Cada componente recibe una puntuación discreta que puede ir de 0 a 3. Una puntuación 0 indica que no existen problemas a ese respecto, mientras que si es de 3 señala graves problemas a ese nivel. La suma de las puntuaciones obtenidas en cada uno de los componentes parciales genera una PT, que puede ir de 0-21. Según Buysse et al. (9), una PT de 5 sería el punto de corte que separaría a los sujetos que tienen buena calidad de sueño de aquellos que la tienen mala: una puntuación igual o inferior a 5 señalaría a los buenos dormidores. Se agrupan las PT de las calidades de sueño en dos grupos: buena calidad, donde están todos los sujetos con PT ≤ 5, y mala calidad, donde estaban los sujetos con PT> 5.
Se tuvieron en cuenta las consideraciones éticas de la Declaración de Helsinki, la Declaración universal de los Derechos Humanos de la Ley orgánica 15/1999 de España por la cual se garantiza y protege la confidencialidad de datos. Así mismo se obtuvo la autorización del Comité de ética del Hospital Clínico y Universitario de Barcelona.
Resultados
Se incluyeron 108 participantes de un total de 150 entregados, lo que supuso una tasa de respuesta del 72% con edades comprendidas entre 22 y 63 años, con una media de 42,24 años (DE: 11,02) y de los cuales 15 (13,9%) son del sexo masculino y 93 (86,1%) del sexo femenino. La antigüedad media en el turno de noche fue de 17,05 años (DE: 13,23). Del total de las personas encuestadas, 62 personas (57,9%) tienen cargas familiares.
La PT de todos los ítems sumó 7,77 (DE: 4,242). Como factores determinantes de peor calidad de sueño destacan significativamente la calidad subjetiva del sueño (1,41 DE: 0,762) y la latencia del sueño (1,35. DE: 0,96) y como menos significativos la eficiencia del sueño (0,76. DE: 1.058) y el uso de medicación para dormir (0,77. DE: 1.116) (Tabla 1). El 64,8 % presentó una mala calidad del sueño. Cuando se relacionó la existencia de cargas familiares y calidad del sueño, se obtuvo un Chi cuadrado de Pearson de 2,005 y una significación asintótica de 0,157; asumiendo un error del 5% no se pudo demostrar relación entre cargas familiares y mala calidad del sueño (Tabla 2). En la relación entre el sexo y la calidad del sueño se obtuvo un Chi cuadrado de 0,026 y una significación asintótica de 0,871; asumiendo un error del 5% no se pudo demostrar relación entre el sexo y mala calidad del sueño (Tabla 3).
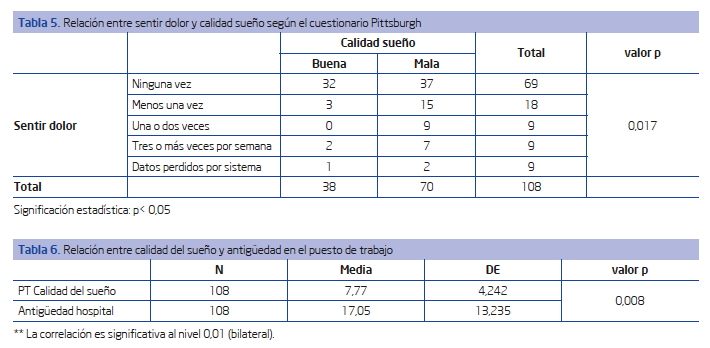
 Se relacionó la calidad final del sueño (buena/mala) con la edad y se obtuvo una significación de 0,746 (Tabla 4). En el análisis entre “sentir dolores” y calidad del sueño se obtuvo un valor de 12,050 y una significación asintótica de 0,017; asumiendo un error del 5% se concluyó que sí existe una relación directa entre ambas variables (Tabla 5). Al relacionar calidad del sueño y antigüedad en el turno de noche se obtuvo un grado de correlación de Pearson de 0,256 y una significación de 0,008 (Tabla 6).
Se relacionó la calidad final del sueño (buena/mala) con la edad y se obtuvo una significación de 0,746 (Tabla 4). En el análisis entre “sentir dolores” y calidad del sueño se obtuvo un valor de 12,050 y una significación asintótica de 0,017; asumiendo un error del 5% se concluyó que sí existe una relación directa entre ambas variables (Tabla 5). Al relacionar calidad del sueño y antigüedad en el turno de noche se obtuvo un grado de correlación de Pearson de 0,256 y una significación de 0,008 (Tabla 6).

 Discusión y conclusiones
Discusión y conclusiones
En este estudio se observa que los trabajadores del turno de noche este centro tienen discretamente alterada la calidad del sueño, con una media en el cuestionario de Pittsburgh de 7,77. Analizando cada uno de los siete ítems que lo componen se ha comprobado que sobre todo está afectada la calidad subjetiva, la latencia y la alteración del sueño, siendo bajo el porcentaje de uso de medicación para dormir. No se ha podido demostrar una relación directa entre cargas familiares, sexo, edad y calidad del sueño en trabajadores nocturnos, aunque se ha observado una relación directa entre sentir dolores y calidad del sueño y también una escasa correlación entre antigüedad en el turno de noche y calidad del sueño.
Después de una revisión bibliográfica, no se ha podido realizar ninguna comparativa consistente con otros artículos publicados debido a la ausencia de trabajos que estudien la calidad de sueño en personal asistencial hospitalario. Se ha encontrado un estudio que relaciona la salud del personal sanitario con trabajo nocturno y por turnos, en el que se vieron afectaciones de la salud de los trabajadores, con dolencias como dorsalgias, cefaleas, fatiga general y dolores en las piernas entre otros. En dicho trabajo se mencionan que los turnos rotatorios, en los que el personal de Enfermería debe dormir a veces de día y a veces de noche, provocan alteraciones en el ritmo circadiano, lo que provoca fatiga psicológica y crónica, dando lugar a un agotamiento permanente que desemboca en un síndrome psicosomático (15). Se podría comparar con los resultados del presente artículo solo desde la perspectiva de trabajo discontinuo, porque se trabaja de noche y se duerme de día de forma alterna, alterando los ritmos circadianos.
En otras líneas de investigación sí que existen trabajos con estudiantes y profesionales de Medicina que sirven de referencia para determinar malas calidades del sueño valoradas con el cuestionario de Pittsburgh y los riesgos que pueden tener para la salud si se obvian (4,16,17), trabajos con adolescentes sanos que, con mala calidad de sueño, podrían tener mayor probabilidad de padecer alteraciones cardiovasculares (18) y trabajos que relacionan la mala calidad del sueño con riesgos directos sobre la salud como padecer insomnio, trastornos del apetito, presencia de varices o tener interrupciones del sueño, tanto durmiendo de día como de noche (5).
Aunque el cuestionario validado de Pittsburgh está aceptado y utilizado en muchos estudios similares, se observa que tiene limitaciones porque solo valora el sueño nocturno, sin tener en cuenta el sueño diurno, así que teniendo presente este factor, creemos que podría no reflejar la calidad real del sueño en los trabajadores de noche, donde se alterna sueño diurno y nocturno. Además, como también se apunta en otros estudios, el cuestionario de Pittsburgh sigue siendo un instrumento subjetivo, en donde la persona debe colocar su respuesta basándose en la memoria, lo que podría alterar los resultados (16). Sería interesante para próximos estudios, confeccionar y validar un nuevo cuestionario donde se pueda reflejar tanto el sueño diurno como el nocturno, y estudiar otros posibles factores concretos que puedan alterar la calidad del sueño diurno (ruidos, luz, ciclos del sueño, horas de sueño, etc.).
Financiación
Ninguna.
Conflicto de intereses
Ninguno.
Bibliografía
- Potter P, Griffin A. Fundamentos de Enfermería. Madrid: Harcourt; 2002.
- Kozier B, Erb G, Berman A, Snyder S. Fundamentos de Enfermería: conceptos, proceso y práctica. Madrid: Mc Graw-Hill; 2005.
- Montejano R, Olmedo A. El sueño: fuente o problema de salud. Educare 21 2008; 6.
- Marín H, Sosa S, Vivanco D, Aristizábal N, Berrio S, Vinaccia S. Factores culturales que privan de sueño y causan somnolencia excesiva en estudiantes universitarios: un estudio piloto. Psicología y Salud 2005; 15(1):57-68.
- Bonet R, Moliné A, Olona M, Gil E, Bonet P, Les E, et al. Turno nocturno: un factor de riesgo en la salud y calidad de vida del personal de enfermería. Enferm Clin. 2009; 19(2):76-82.
- Albanesi S. Percepción de calidad de vida profesional en trabajadores de la salud. Alternativas en Psicología 2013; 3(28):8-18.
- Martínez D, Sfredo M. Circadian rhythm sleep disorder. Indian Journal of medical Research; 2010; p.141-9.
- La Dou J. Health. Effects of Shift Work. West J Med; 1982; 137:525-30.
- Los tiempos de la organización del trabajo. 2010. Madrid: Secretaría de Salud Laboral UGT CEC. [citado 8 abril 2016] . Disponible en: https://w110.bcn.cat/UsosDelTemps/Continguts/Noticies/2012/octubre12/libro%20turnos%20UGT.pdf
- García A. Trabajar contra corriente. Inferm Ponent 2003; 8:1-7.
- Moreno MT, Ruzafa M, Rol MA, Madrid JA, Serrano A, González E, et al. Sleepiness in Spanish nursing staff-influence of chronotype and care unit in circadian rhythm impairment: research protocol. J Adv Nurs. 2014; 70(1):211-19.
- Lomeli HA, Pérez I, Talero C, Moreno C, González R, Palacios L, et al. Escalas y cuestionarios para evaluar el sueño: una revisión. Actas Esp Psiquiatr. 2008; 36(1):50-9.
- Buysse DJ, Reynolds CF, Monk TH, Berman SR, Kupfer DJ. The Pittsburgh Sleep Quality Index: a new instrument for psychiatric practice and research. Psychiatry Res. 1989; 28(2):193-213.
- Royuela Rico A, Macías Fernández JA. La versión española del índice de calidad de sueño de Pittsburgh. Informaciones Psiquiátricas 1996; 146:465-72.
- Valdés G. ¿Cambian los hábitos de vida en las enfermeras que se incorporan por primera vez al trabajo en la Comunidad de Madrid? Nure Investigación. 2005; 18:1-9
- Lezcano H, Vieto Y, Morán J, Donadío F, Carbonó A. Características del sueño y su calidad en estudiantes de Medicina de la Universidad de Panamá. Revista Científico Médica 2014; 27(1):3-11.
- Giri PA, Baviskar MP, Phalke DB. Study of sleep habits and sleep problems among medical students of Pravara Institute of Medical Sciences Loni, Western Maharashtra, India. Ann Med Health Sci Res. 2013; 3(1):51-4.
- Narang I, Manlhiot C, Davies-Shaw J, Gibson D, Chahal N, et al. Sleep disturbance and cardiovascular risk in adolescent. CMAJ. Nov 2012; 184(17).

