Resultados obstétricos y neonatales relacionados con la hidratación intraparto en mujeres atendidas de parto de bajo riesgo
Sección: Originales
Cómo citar este artículo
Hernández-López AB, Muriel-Miguel C, Pérez-Medina T, Fernández-Cañadas Morillo A, López-Lapeyrere C, Salcedo-Mariña A, et al. Resultados obstétricos y neonatales relacionados con la hidratación intraparto en mujeres atendidas de parto de bajo riesgo. Metas Enferm jul/ago 2023; 26(6):15-23. Doi: https://doi.org/10.35667/MetasEnf.2023.26.1003082122
Autores
Ana Belén Hernández-López1, Cristina Muriel-Miguel2, Tirso Pérez-Medina3, Aurora Fernández-Cañadas Morillo1, Carolina López-Lapeyrere4, Ángel Salcedo-Mariña5, Inocencia Fornet-Ruiz6, Esther Rubio-González7, Ana Royuela-Vicente8, Montserrat Solís-Muñoz9
1Doctora. Enfermera Obstétrico-Ginecológica. Servicio de Obstetricia y Ginecología. Hospital Universitario Puerta de Hierro Majadahonda (HUPHM). Instituto de Investigación Sanitaria Puerta de Hierro Segovia de Arana (IDIPHISA). Madrid (España)
2Máster. Enfermera Obstétrico-Ginecológica. Servicio de Obstetricia y Ginecología. HUPHM. Madrid (España)
3Catedrático. Facultad de Medicina. Universidad Autónoma de Madrid. Servicio de Obstetricia y Ginecología. HUPHM. IDIPHISA. Madrid (España)
4Enfermera Obstétrico-Ginecológica. Centro de Salud Valle de la Oliva. Majadahonda, Madrid (España)
5Facultativo Especialista Servicio Obstetricia y Ginecología. HUPHM. Madrid (España)
6Doctora. Facultativo Especialista Servicio Anestesia. HUPHM. IDIPHISA. Madrid (España)
7Facultativo Especialista Servicio Nefrología. HUPHM. Madrid (España)
8Doctora. Biostadística. IDIPHISA. Madrid (España). CIBER Epidemiología y Salud Pública (CIBERESP).
9Doctora. Unidad de Investigación, Desarrollo e Innovación. HUPHM. IDIPHISA. Madrid (España)
Contacto:
Ana Belén Hernández-López. Supervisora de Gestión de casos. Hospital Universitario Puerta de Hierro Majadahonda. C/ Joaquín Rodrigo, 2. 28222 Majadaho
Titulo:
Resultados obstétricos y neonatales relacionados con la hidratación intraparto en mujeres atendidas de parto de bajo riesgo
Resumen
Objetivo: determinar la influencia de la hidratación intraparto en los resultados obstétricos y neonatales en mujeres nulíparas atendidas por parto de bajo riesgo.
Métodos: se realizó un estudio observacional prospectivo en el Hospital Universitario Puerta de Hierro Majadahonda (Madrid, España). Se incluyeron mujeres nulíparas con gestación única atendidas por parto de bajo riesgo. Se recogieron variables maternas (sociodemográficas, clínicas al ingreso, intraparto y en el puerperio inmediato, resultados obstétricos) y neonatales (datos al nacimiento, a las 24 y 48 horas). Se realizó análisis descriptivo y univariante con los test estadísticos correspondientes. Se valoró la influencia de la hidratación en los resultados obstétricos y neonatales estableciendo un punto de corte en la hidratación recibida intraparto (mediana volumen total administrado por hora: 300 mL/h).
Resultados: se incluyeron 148 mujeres. Edad media (DE) 32 (4,4) años, edad gestacional media (DE) 39 (1,4) semanas. Al ingreso, la dilatación media fue de 2 cm. Parto inducido en 65,5% (n= 97). Los resultados obstétricos y neonatales fueron más favorables en las mujeres que recibieron un volumen mayor
(> 300 mL/h), con diferencias significativas en la duración total del parto (mediana 526 vs. 735 min; p< 0,001), incidencia de parto por cesárea (14,3% frente 18,7%), fiebre (5,5% frente a 7,7%), incidencia de pérdida de peso neonatal superior al 7% a las 48 horas (28,6% frente a 39,8%), lactancia materna (94,6% frente a 82,4%).
Conclusiones: la administración de un mayor volumen de líquidos a mujeres nulíparas durante el parto de bajo riesgo se asoció con mejores resultados obstétricos y neonatales.
Palabras clave:
Hidratación ; parto ; cuidados intraparto ; matrona ; recién nacido ; resultados obstétricos
Title:
Obstetric and neonatal results associated with intrapartum hydration for women with low-risk labour
Abstract:
Objective: to determine the influence of intrapartum hydration on obstetric and neonatal results in nulliparous women during low-risk labour.
Methods: an observational prospective study was conducted at the Hospital Universitario Puerta de Hierro Majadahonda (Madrid, Spain). The study included nulliparous women with single pregnancy and low-risk labour. Maternal variables were collected (sociodemographic, clinical signs at admission, intrapartum and immediately post-partum, obstetric results) as well as neonatal variables (data at birth, at 24 and 48 hours). Descriptive and univariate analysis was conducted with the relevant statistic tests. The influence of hydration was assessed in obstetric and neonatal results, determining a cut-off point for the hydration received intrapartum (median total volume administered per hour: 300 mL/h).
Results: the study included 148 women, with a mean age (SD) of 32 (4.4) years, and a mean gestational age (SD) of 39 (1.4) weeks. At admission, mean dilation was of 2 cm. There was induced labour in 65.5% of cases (n= 97). Obstetric and neonatal results were more favourable in those women who received a higher volume (≥ 300 mL/h), with significant differences in the total duration of labour (median 526 vs. 735 min; p< 0.001), incidence of Caesarean births (14.3% vs. 18.7%), fever (5.5% vs. 7.7%), incidence of neonatal weight loss >7% at 48 hours (28.6% vs. 39.8%), breastfeeding (94.6% vs. 82.4%).
Conclusions: administration of a higher volume of fluids to nulliparous women during low-risk labour was associated with better obstetric and neonatal results.
Keywords:
Hydration; labor; intrapartum care; midwife; newborn; obstetric results
Introducción
Una hidratación materna adecuada durante el embarazo y el parto es esencial para garantizar la oxigenación del feto, el aporte de nutrientes y la eliminación del material miometrial (1). Como órgano muscular, el útero funciona durante el parto y el puerperio y requiere un aporte hídrico adecuado para garantizar unas contracciones eficientes (2). Sin embargo, se desconoce el impacto de la gestión de líquidos intraparto en su funcionamiento (3). Una hidratación inadecuada durante el parto podría provocar alteraciones en el equilibrio ácido-base del líquido que rodea las fibras del miometrio, lo que conduciría a una contractilidad reducida, un parto prolongado (4) y una mayor probabilidad de parto por cesárea (5). Se ha demostrado que el aumento de la ingesta de líquidos mejora el rendimiento del músculo esquelético durante largos periodos de ejercicio (6). La extrapolación de estos datos al músculo liso uterino podría explicar la hidratación inadecuada que afecta a las mujeres que experimentan un parto prolongado (7).
El parto prolongado es más habitual entre las mujeres nulíparas y se asocia a un mayor riesgo de corioamnionitis y hemorragia; se considera una de las principales indicaciones para el parto por cesárea no programado durante la primera y la segunda fases del parto (8). La fiebre materna intraparto complica el proceso y puede asociarse a corioamnionitis, que suele tratarse con antibióticos (9). Sin embargo, una revisión de la literatura sugiere que este enfoque no siempre es adecuado. Entre las causas no infecciosas de esta afección, que a menudo se pasan por alto, se incluyen el uso de anestesia epidural para aliviar el dolor, los cambios de temperatura durante el parto, la rotura prematura de membranas que dura más de 24 horas y el uso de oxitocina (9).
Pocos estudios han evaluado la hidratación en mujeres embarazadas. McKenzie et al. (10) observaron que las mujeres con orina más oscura (Armstrong igual o superior a 4) tenían valores de osmolalidad urinaria más elevados y, por lo tanto, recomendaron aumentar la ingesta de líquidos para mejorar el estado general de hidratación. La ingesta oral de líquidos es el método más sencillo para reponer los líquidos perdidos. Se cree que son necesarios más de 500 ml/h durante el ejercicio físico prolongado (11). Mendelson sugirió que la aspiración en mujeres que reciben anestesia general durante el parto podría prevenirse interrumpiendo la ingesta oral (12). Sin embargo, la ingesta de líquidos claros durante el parto no produce efectos adversos obstétricos ni neonatales (13). Algunos centros aplican políticas restrictivas con respecto a la ingesta de líquidos, aunque este enfoque contradice las recomendaciones del National Institute for Health and Care Excellence (NICE) (14) y de la American Society of Anesthesiologists (ASA) (15).
La gestión del volumen de líquidos y el tipo de solución administrada a las mujeres durante el parto varía y muy a menudo depende del profesional sanitario que las atiende. Esta variabilidad puede afectar a la seguridad de la mujer (16). El metanálisis de Dawood et al. (17) (nueve ensayos, 1.781 mujeres) concluyó que los líquidos intravenosos reducían la duración del parto. El número de partos por cesárea disminuyó cuando las mujeres recibieron soluciones intravenosas a 250 ml/h en comparación con 125 ml/h. Sin embargo, las diferencias en la metodología y la calidad de algunos ensayos dificultaron que los autores pudieran informar sobre recomendaciones específicas de hidratación (oral e intravenosa) según los hallazgos encontrados. Chantry et al. (18), por su parte, informaron de una asociación entre la pérdida de peso en el recién nacido y el volumen de líquido administrado a la madre durante la primera fase del parto. La pérdida de peso en el recién nacido se considera excesiva cuando es superior al 7%-10% durante las primeras 48 horas de vida (19-22).
Por todo ello, el objetivo del presente estudio fue determinar la influencia de la hidratación intraparto en los resultados obstétricos y neonatales en mujeres nulíparas atendidas por parto de bajo riesgo.
Métodos
Se llevó a cabo un estudio de cohortes prospectivo en el paritorio del Hospital Universitario Puerta de Hierro Majadahonda (Madrid, España), periodo 2013-2015. Las participantes fueron mujeres de edad igual o superior a 18 años, nulíparas con embarazo único, atendidas por matronas, por parto de bajo riesgo en el Servicio de Obstetricia del hospital, así como sus recién nacidos.
Para el cálculo del tamaño muestral se tuvieron en cuenta los resultados de un estudio piloto previo en el mismo ámbito y población de estudio, en el que se registró una desviación estándar de 4,9 horas de duración total del trabajo de parto entre las mujeres gestantes que habían recibido un volumen perfundido mayor. Teniendo en cuenta una población potencial de 1.300 mujeres, la desviación estándar esperada para una duración total del trabajo de parto de 4,9 horas, y ajustando los parámetros en función de un intervalo de confianza del 99% y una precisión del 1%, el tamaño de la muestra resultante fue de 142 mujeres. El análisis fue realizado con Epidat versión 4.2.
Los criterios de inclusión fueron los siguientes: a) gestación a término (semana 370-413), b) presentación cefálica, c) parto activo espontáneo (examen cervical 3 cm, con contracciones uterinas regulares), membranas rotas/no rotas, d) parto inducido (examen cervical 1 cm, sin contracciones regulares), cuyas principales indicaciones clínicas fueron rotura prematura de membranas o gestación cronológicamente prolongada (superior a 413 semanas de amenorrea). Los criterios de exclusión fueron: barrera idiomática, embarazo múltiple, diabetes gestacional, preeclampsia, enfermedad cardiaca, enfermedad renal, fiebre al ingreso, parto precipitado, muerte perinatal.
Procedimientos del estudio. La matrona del servicio de urgencias obstétricas verificó los criterios de inclusión de la mujer a su ingreso en la sala de partos. Se proporcionó información a la mujer y se le invitó a participar en el estudio. Las mujeres debían firmar el consentimiento informado. Se realizaba seguimiento de todo el proceso de parto, del puerperio inmediato (dos horas después del parto) y del puerperio en la Unidad de Obstetricia hasta el alta (48-72 horas posparto), tanto de las madres como de los recién nacidos. El coordinador del estudio se encargó de verificar la calidad de la recogida de datos de todo el proceso de seguimiento.
El Cuaderno de Recogida de datos incluía variables maternas y variables neonatales, que se recogían mediante observación directa, entrevista, exploración-medición, partograma, historia clínica electrónica y datos de laboratorio.
Variables maternas: a) Resultados obstétricos: duración total del parto (desde ingreso en sala de partos hasta expulsivo), duración de la primera fase del parto (desde ingreso hasta dilatación completa de 10 cm), duración de la segunda fase de parto (expulsivo), parto prolongado (duración trabajo de parto igual o superior a 12 horas) (1), tiempo con analgesia epidural, tiempo con oxitocina, tiempo con bolsa rota, tipo de parto (eutócico, instrumental o cesárea), fiebre intraparto (temperatura ≥ 38 ºC) (23), tipo de lactancia al alta, hidratación óptima definida como una osmolalidad en orina inferior a 500 mOsm/Kg (24) e hiponatremia dilucional materna (Na en sangre inferior a 135 mmol/L) (25). b) Valores de laboratorio: que se recogieron en el momento del ingreso en el paritorio y en el puerperio inmediato (dos horas posparto): osmolalidad, sodio, potasio y creatinina en sangre y en orina; volumen de orina, color de orina según escala Armstrong (26). c) Variables clínicas: al ingreso, intraparto y puerperio (dos horas después del parto): edad gestacional, número de embarazos, test de Bishop, tipo de parto, motivo de la inducción, rotura de membranas, sequedad de boca, presencia de estreptococo beta-hemolítico, tensión arterial, frecuencia cardiaca, temperatura, dolor (escala visual analógica EVA de 10 puntos), temperatura en la sala de partos, volumen total de líquido administrado (oral e intravenoso) durante el parto y el puerperio inmediato, cantidad de oxitocina, tipo de analgesia, diuresis, pérdida de sangre, gestión activa del tercer estadio (administración de 5 UI de oxitocina intravenosa tras la salida del hombro anterior) (27), sequedad de boca (EVA), sed (EVA), náuseas, vómitos. d) Variables sociodemográficas: edad, nacionalidad.
Variables del recién nacido: a) Resultados neonatales: pérdida de peso superior al 7% a las 48 horas del nacimiento, distrés respiratorio (28), hiponatremia transplacentaria (29) (sodio sérico de cordón inferior a 135 meq/l), hipoglucemia (30) (glucosa sérica de cordón inferior a 40 mg/dL), ictericia, bilirrubinemia igual o superior a 10 mg/dl, ingreso en la Unidad de Cuidados Intensivos Neonatales. b) Datos al nacimiento y evolutivos (24-48 horas): sexo, diuresis, meconio, sangre de cordón (sodio, potasio y glucosa), peso, inicio lactancia, tipo de lactancia.
Se realizó análisis descriptivo de las variables categóricas basado en frecuencias absolutas y relativas. Las variables numéricas se analizaron mediante la media y la desviación estándar (DE) y la mediana y el rango intercuartílico (RIC) en función de la normalidad de su distribución. Para la comparación de variables se usaron diferentes test estadísticos: t de Student o U de Mann-Whitney, Chi cuadrado o prueba exacta de Fisher, test de Anova. Para valorar la influencia de la hidratación intraparto en los resultados obstétricos y neonatales se estableció un punto de corte en 300 ml/h, teniendo en cuenta la media del volumen total administrado durante el trabajo de parto. La significación estadística se fijó en p< 0,05. El análisis se realizó con el programa estadístico Stata versión 16.0.
El estudio se llevó a cabo de acuerdo con la declaración de Helsinki, de conformidad con la Ley de Investigación Biomédica y con las Buenas Prácticas Clínicas. Todas las participantes fueron voluntarias y dieron su consentimiento informado por escrito. Se garantizó la confidencialidad de las pacientes. El estudio fue aprobado por el Comité Ético de Investigación del Hospital Universitario Puerta de Hierro Majadahonda (Madrid).
Resultados
En el estudio participaron 148 mujeres nulíparas con una edad media (DE) de 32,2 (4,4) años y una edad gestacional media (DE) de 39,4 (1,4) semanas. Al ingreso, la dilatación mediana (RIC) fue de 2 (1-3) cm. El parto fue inducido en el 65,5% (n= 97) de los casos. Las características de la muestra del estudio pueden verse en la Tabla 1.
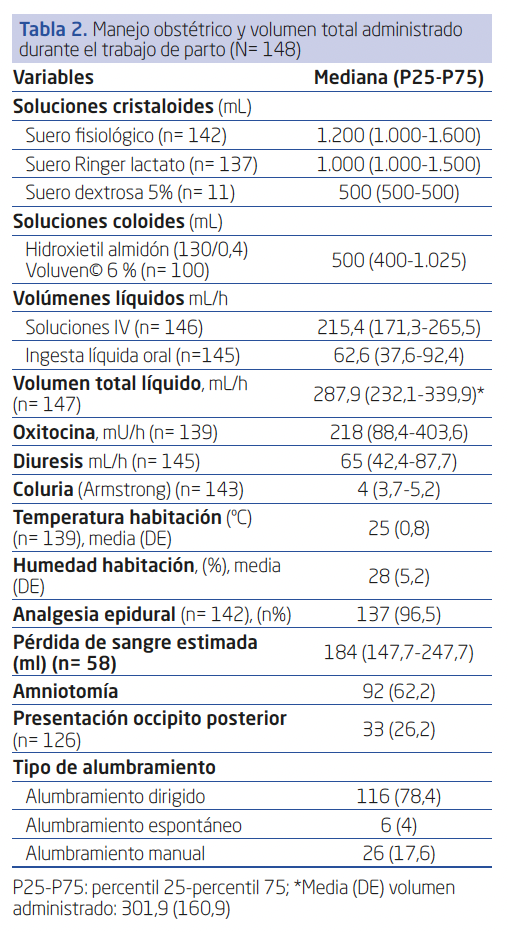
 Se administró anestesia epidural en el 96,5% (n= 137) de los casos. Durante el trabajo de parto, la dosis mediana (RIC) de soluciones intravenosas (principalmente, suero fisiológico y Ringer lactato) fue de 215,4 (171,3-265,5) ml/h, de líquidos orales (principalmente agua y bebidas isotónicas) fue de 62,6 (37,6-92,4) y de oxitocina fue de 218 (88,4-403,6) mU/h. La mediana (RIC) del volumen total administrado por hora fue de 287,9 (232,1-339,9). La mediana (RIC) de diuresis fue de 65 (42,4-87,7) mL/h (Tabla 2).
Se administró anestesia epidural en el 96,5% (n= 137) de los casos. Durante el trabajo de parto, la dosis mediana (RIC) de soluciones intravenosas (principalmente, suero fisiológico y Ringer lactato) fue de 215,4 (171,3-265,5) ml/h, de líquidos orales (principalmente agua y bebidas isotónicas) fue de 62,6 (37,6-92,4) y de oxitocina fue de 218 (88,4-403,6) mU/h. La mediana (RIC) del volumen total administrado por hora fue de 287,9 (232,1-339,9). La mediana (RIC) de diuresis fue de 65 (42,4-87,7) mL/h (Tabla 2).
 El tipo de parto más habitual observado fue el parto vaginal eutócico en el 52% (n= 77) de las mujeres. La mediana (RIC) del tiempo total del trabajo de parto fue de 667 (493-848) minutos. Se registró trabajo de parto prolongado (superior a 12 horas) en tres mujeres (2,7%). Ninguna mujer pasó más de 24 horas con rotura de membranas. El 6,9% (n=10) de las mujeres presentó fiebre intraparto y el 3,7% (n= 5) en el puerperio. Se objetivaron cambios significativos en los parámetros bioquímicos en orina al ingreso respecto a los registrados en el puerperio (p< 0,001), con datos de mediana (RIC) de creatinina 87,3 [50,9-136,4] vs. 48,3 [26,4-67,5] mg/dl, y de osmolalidad de 560 [400,5-759,5] vs. 293 [202-427]. Un dato relevante fue que se registró que el 84% (n= 63) de las mujeres presentaba un estado de hidratación óptima posparto (UOsm < 500 mOsm/Kg). Entre las complicaciones maternas se registró un caso de atonía uterina. En función de los valores analíticos se identificaron 19 casos (17,5%) de hiponatremia dilucional posparto, de las cuales seis habían ingresado con un sodio inferior a 135 mEq/l (Tabla 3).
El tipo de parto más habitual observado fue el parto vaginal eutócico en el 52% (n= 77) de las mujeres. La mediana (RIC) del tiempo total del trabajo de parto fue de 667 (493-848) minutos. Se registró trabajo de parto prolongado (superior a 12 horas) en tres mujeres (2,7%). Ninguna mujer pasó más de 24 horas con rotura de membranas. El 6,9% (n=10) de las mujeres presentó fiebre intraparto y el 3,7% (n= 5) en el puerperio. Se objetivaron cambios significativos en los parámetros bioquímicos en orina al ingreso respecto a los registrados en el puerperio (p< 0,001), con datos de mediana (RIC) de creatinina 87,3 [50,9-136,4] vs. 48,3 [26,4-67,5] mg/dl, y de osmolalidad de 560 [400,5-759,5] vs. 293 [202-427]. Un dato relevante fue que se registró que el 84% (n= 63) de las mujeres presentaba un estado de hidratación óptima posparto (UOsm < 500 mOsm/Kg). Entre las complicaciones maternas se registró un caso de atonía uterina. En función de los valores analíticos se identificaron 19 casos (17,5%) de hiponatremia dilucional posparto, de las cuales seis habían ingresado con un sodio inferior a 135 mEq/l (Tabla 3).
 El 53,4% (n= 79) de los recién nacidos fue niña. Se dieron de alta con lactancia materna el 96,7% (n= 143). Se registró una pérdida de peso igual o superior al 7% a las 48 horas en el 34,4% (n= 51) de los recién nacidos. Cinco de los 148 recién nacidos tuvieron que ser ingresados en la Unidad de Cuidados Intensivos Neonatales por: dificultad respiratoria (n= 2), fototerapia en recién nacido con bajo peso (n= 1), glucemia capilar inferior a 40 mg/dL asociada a bajo peso (n= 1) y recién nacido con sodio capilar de 141 mEq/l (retraso en la lactogénesis) (Tabla 4).
El 53,4% (n= 79) de los recién nacidos fue niña. Se dieron de alta con lactancia materna el 96,7% (n= 143). Se registró una pérdida de peso igual o superior al 7% a las 48 horas en el 34,4% (n= 51) de los recién nacidos. Cinco de los 148 recién nacidos tuvieron que ser ingresados en la Unidad de Cuidados Intensivos Neonatales por: dificultad respiratoria (n= 2), fototerapia en recién nacido con bajo peso (n= 1), glucemia capilar inferior a 40 mg/dL asociada a bajo peso (n= 1) y recién nacido con sodio capilar de 141 mEq/l (retraso en la lactogénesis) (Tabla 4).
 En la Tabla 5 se puede observar que los resultados obstétricos fueron más favorables en las mujeres que recibieron un volumen mayor que en las que recibieron un volumen menor, con diferencias estadísticamente significativas en las medianas de los tiempos de duración de la primera fase del parto (420 frente a 585 min; p= 0,009), la duración total del parto (526 frente a 735 min; p< 0,001), la duración de la analgesia (403 frente a 480 min; p= 0,019) y la duración de la oxitocina (466 frente a 592 min; p= 0,044). También se observaron diferencias clínicamente relevantes con respecto al parto por cesárea (14,3% frente a 18,7%) y la fiebre intraparto (5,5% frente a 7,7%).
En la Tabla 5 se puede observar que los resultados obstétricos fueron más favorables en las mujeres que recibieron un volumen mayor que en las que recibieron un volumen menor, con diferencias estadísticamente significativas en las medianas de los tiempos de duración de la primera fase del parto (420 frente a 585 min; p= 0,009), la duración total del parto (526 frente a 735 min; p< 0,001), la duración de la analgesia (403 frente a 480 min; p= 0,019) y la duración de la oxitocina (466 frente a 592 min; p= 0,044). También se observaron diferencias clínicamente relevantes con respecto al parto por cesárea (14,3% frente a 18,7%) y la fiebre intraparto (5,5% frente a 7,7%).
 Respecto a los resultados en los recién nacidos, no se observaron diferencias estadísticamente significativas; no obstante, se objetivaron mejores resultados en aquellos casos en los que sus madres recibieron mayor volumen de líquidos (hidratación) durante el trabajo de parto (> 300 mL/h). En la Tabla 6 se puede observar que los recién nacidos de las madres más hidratadas presentaron una incidencia menor de pérdida de peso superior al 7% a las 48 horas (28,6% frente a 39,8%; p= 0,171). La lactancia materna al alta fue más habitual en el grupo que recibió un mayor volumen (94,6% frente a 82,4%; p= 0,183).
Respecto a los resultados en los recién nacidos, no se observaron diferencias estadísticamente significativas; no obstante, se objetivaron mejores resultados en aquellos casos en los que sus madres recibieron mayor volumen de líquidos (hidratación) durante el trabajo de parto (> 300 mL/h). En la Tabla 6 se puede observar que los recién nacidos de las madres más hidratadas presentaron una incidencia menor de pérdida de peso superior al 7% a las 48 horas (28,6% frente a 39,8%; p= 0,171). La lactancia materna al alta fue más habitual en el grupo que recibió un mayor volumen (94,6% frente a 82,4%; p= 0,183).
Discusión y conclusiones
Los hallazgos recogidos tras la investigación sugieren que los resultados obstétricos fueron mejores en las mujeres nulíparas que recibieron un volumen total de líquidos superior a 300 mL/h durante el trabajo de parto que las que recibieron un volumen igual o inferior a 300 mL/h, teniendo en cuenta la diferencia en los tiempos observados, siendo las diferencias estadísticamente significativas. Del mismo modo, la incidencia de parto prolongado (> 12 horas) fue menor. Las diferencias clínicamente relevantes incluyeron una menor incidencia de parto por cesárea, así como de fiebre intraparto. En cuanto a los recién nacidos, se registraron resultados clínicamente relevantes más favorables en aquellos cuyas madres recibieron un volumen total de líquido superior; los hallazgos más destacables la menor pérdida de peso a las 24 y 48 horas, una menor incidencia de pérdida de peso superior al 7% a las 48 horas y una mayor incidencia de lactancia materna al alta.
Los hallazgos asociados con la duración de la primera y segunda fases del parto, y la duración total del parto, fueron relevantes, teniendo en cuenta que las mujeres del presente estudio se reclutaron con una dilatación cervical media de 2 cm (fase latente) en comparación con los 4 cm (fase activa) de los estudios de Fong et al. (31) y Zhang et al. (32). La mediana de duración de la primera fase de las mujeres mejor hidratadas (> 300 mL/h) fue de 420 minutos, algo superior a los resultados comunicados por Fong et al. (31) y similares a los reportados por Harper et al. (33). En cuanto al volumen administrado durante el trabajo de parto, se observó una asociación estadísticamente significativa entre el volumen total administrado (> 300 mL/h) y la reducción de la duración media de la primera etapa (420 min), la duración total del trabajo de parto (526 min), la duración de la analgesia (403 min) y la duración de la oxitocina (466 min). En este sentido, estudios previos hallaron una asociación entre el aumento del volumen total administrado y la reducción de la duración del parto (16,17), reducción de la duración del trabajo de parto activo, la frecuencia del trabajo de parto prolongado y la administración de oxitocina en mujeres nulíparas (16).
El número de partos por cesárea fue mayor en el grupo menos hidratado, con una incidencia del 18,7% frente al 14,3%. En el ensayo clínico de Garite et al. (1) (195 mujeres nulíparas) se observó que el número de partos por cesárea disminuyó cuando las mujeres recibieron soluciones intravenosas a 250 mL/h en comparación con 125 mL/h. La incidencia de fiebre intraparto en el grupo mejor hidratado fue del 5,5%, valor más bajo que los registrados por Towers et al. (34) (7%) y Braun et al. (35) (9%).
La incidencia de pérdida de peso superior al 7% a las 48 horas fue menor en los hijos de las madres que recibieron un volumen de líquido mayor por hora (> 300 mL/h), observación similar a la reportada en otros estudios (18,19).
Una limitación del trabajo fue la falta de algunos datos de laboratorio, ya que no se recogían en la práctica clínica antes de iniciar la investigación; sin embargo, con la puesta en marcha del mismo se valoró la relevancia de su inclusión. Para consolidar los resultados del estudio de cohortes se propuso un ensayo clínico que permitiera continuar la línea de investigación iniciada. El protocolo del estudio obtuvo financiación y fue publicado (36).
En conclusión se puede afirmar que un mayor volumen de líquidos administrado a mujeres nulíparas durante el parto se asoció con mejores resultados obstétricos y mejores resultados neonatales. Los resultados de este estudio aportan nuevas pruebas a favor de una hidratación adecuada de las mujeres durante el parto, lo que podría mejorar la salud y la seguridad de las madres y sus recién nacidos y reducir la morbilidad materna y fetal.
Agradecimientos
A las mujeres, a sus recién nacidos y a sus parejas por su participación en el estudio. Reconocemos el trabajo y la dedicación de todos los profesionales que colaboraron en el estudio.
Conflicto de intereses
Ninguno.
Financiación
Este estudio fue financiado por la Fundación para la Investigación Biomédica Hospital Universitario Puerta de Hierro Majadahonda (Madrid, España) para el periodo 2013-2015, tras un proceso competitivo revisado por pares.
Bibliografía
- Garite TJ, Weeks J, Peters-Phair K, Pattillo C, Breester WR. A randomized controlled trial of the effect of increased intravenous hydration on the course of labor in nulliparous women. Am J Obstet Gynecol. 2000; 183:1544-8.
- Eslamian L, Marsoosi V, Pakneeyat Y. Increased intravenous fluid intake and the course of labor in nulliparous women. Int J Gynecol Obstet. 2000; 93(2):102-5.
- Toohill J, Soong B, Flenady V. Interventions for ketosis during labour. Cochrane Database Syst Rev. 2008; 3:CD004230.
- Pierce SJ, Kupittayanant S, Shmygo T, Wray S. The effects of pH change on calcium signalling and force in pregnant human myometrium. Am J Obstet Gynecol. 2003; 188(4):1031-8.
- Greiss FC Jr, Anderson SG, Still JG. Relaciones de flujo de presión uterina durante la gestación temprana. Am J Obstet Gynecol. 1976; 126:799-808.
- Harger-Domitrovich SG, McClaughry AE, Gaskill SE, Ruby BC. Exogenous carbohydrate spares muscle glycogen in men and women during 10 h of exercise. Med Sci Sports Exerc. 2007; 39:2171-9.
- Hawley JA, Tipton KD, Millard-Stafford ML. Promoting training adaptations through nutritional interventions. J Sports Sci. 2006; 24:709-12.
- Florica M, Stephansson O, Nordstrom L. Indications associated with increased cesarean section rates in a Swedish hospital. Int J Gynaecol Obstet. 2006; 92:181-5.
- Apantaku O, Mulik V. Maternal intra-partum fever. J Obstet Gynaecol. 2007; 27(1):12-5.
- McKenzie AL, Muñoz CX, Ellis LA, Perreier ET, Guelinckx I, Klein A, et al. Urine color as an indicator of urine concentration in pregnant and lactating women. Eur J Nutr. 2017; 56(1):355-62.
- Osborne C, Ecker JL, Gauvreau K, Davidson KM, Lieberman E. Maternal temperature elevation and Occiput Posterior position at birth among Low-risk women receiving epidural analgesia. J Midwifery Womens Health. 2011; 56(5):446-51.
- Sperling JD, Dahlke JD, Sibai BM. Restriction of oral intake during labor: whither are we bound? AJOG. 2016; 214(5):592-6.
- Kavitha A, Chacko KP, Thomas E, Rathore S, Christoper S, Biswas B, et al. A randomized controlled trial to study the effect of IV hydration on the duration of labor in nulliparous women. Arch Gynecol Obstet. 2012; 285(2):343-6.
- National Institute for Health and Care Excellence (NICE). Intrapartum Care for healthy women and babies. Clinical Guideline (CG 190). NICE [internet] 2014 [citado 23 may 2023]. Disponible en: https://www.nice.org.uk/guidance/cg190
- American Society of Anesthesiologists Task Force on Obstetric Anesthesia (ASA). Practice guidelines for obstetric anesthesia: An updated report by the American Society of Anesthesiologists Task Force on Obstetric Anesthesia and the Society for Obstetric Anesthesia and Perinatology. Anesthesiology. 2016; 106(4):843-63.
- Direkvand-Moghadam A, Rezaeian M. Increased intravenous hydration of nulliparas in labor. Int J Gynaecol Obstet. 2012; 118(3):213-5.
- Dawood F, Dowswell T, Quenby S. Intravenous fluids for reducing the duration of labour in low-risk nulliparous women. Cochrane Database of Systematic Reviews. 2013; 6:CD007 715.
- Chantry CJ, Nommsen-Rivers LA, Peerson JM, Cohen RJ, Dewey KG. Excess weight loss in first-born breastfed newborns relates to maternal intrapartum fluid balance. Pediatrics. 2011; 127:171-9.
- Noel-Weiss J, Woodend AK, Peterson WE, Gibb W, Groll DL. An observational study of associations among maternal fluids during parturition, neonatal output, and breastfed newborn weight loss. Int Breastfeed J. 2011; 6(1):9.
- Faught BE, Sheehan K, Plyley M, Law M, Montelpare WJ, Wiens L. The role of Intrapartum intravenous therapy and Newborn Weight loss: challenging the 7% Rule. Clinics in Mother and Child Health 2015; 20(2):1-4.
- Thulier DJ. Maternal hydration and infant weight: a case-control study in breastfeeding infants delivered by cesarean section. Open Access Dissertations. [internet] 2013 [citado 23 may 2023]; Paper 118. Disponible en: https://digitalcommons.uri.edu/oa_diss/118
- Eltonsy S, Blinn A, Sonier B, DeRoche S, Mulaja A, Hynes W, et al. Intrapartum intravenous fluids for caesarean delivery and newborn weight loss: a retrospective cohort study. BMJ Paediatrics Open. 2017; 1: e000070.
- Ferrero S, López M, Cobo T, Palacio M. Protocolo: Fiebre Intraparto. Fiebre Puerperal [internet]. Barcelona: Centre de Medicina Fetal i Neonatal de Barcelona; 2016 [citado 13 may 2023]. Disponible en: https://medicinafetalbarcelona.org/protocolos/es/patologia-materna-obstetrica/fiebre%20puerperal.pdf
- Perrier ET, Armstrong LE, Daudon M, Kavouras S, Lafontan M, Lang F, et al. From state to process: defining hydration. Obesity Facts 2014; 7(Supplement 2):6-12. Doi: https://doi.org/10.1159/000360611
- Metheny NM. Fluid & electrolyte balance: Nursing considerations. 15th ed. Philadelphia: Lippincott; 2020.
- Armstrong LE, Maresh CM, Castellani JW, Bergeron MF, Kenefick RW, LaGasse KE, et al. Urinary indices of hydration status. Int J Sport Nutr. 1994; 4:265-79.
- Grupo de trabajo de la Guía de Práctica Clínica sobre la atención al parto normal. Guía de Práctica Clínica sobre la atención al parto normal. Plan de Calidad para el Sistema Nacional de Salud del Ministerio de Sanidad y Política Social. Guías de Práctica Clínica en el SNS: OSTEBA Nº 2009/01 [internet]. Madrid: Ministerio de Sanidad; 2010. [citado 23 may 2023]. Disponible en: https://www.mscbs.gob.es/organizacion/sns/planCalidadSNS/pdf/equidad/guiaPracticaClinicaParto.pdf
- Coto GD, López J, Fernández B, Álvarez F, Ibáñez A. Recién nacido a término con dificultad respiratoria: enfoque diagnóstico y terapéutico. Asociación Española de Pediatría (AEP). 2008; 30:285-305.
- Marcialis MA, Dessi A, Pintus MC, Irmesi R, Fanos V. Neonatal hyponatremia: differential diagnosis and treatment. J Matern Fetal Neonatal Med. 2011; 24 Suppl 1:75-9.
- Fernández JR, Couce M, Fraga JM. Hipoglucemia neonatal. Asociación Española de Pediatría (AEP). 2008; 18:159-68.
- Fong A, Serra AE, Caballero D. A randomized, double-blinded, controlled trial of the effects of fluid rate and/or presence of dextrose in intravenous fluids on the labor course of nulliparas. Am J Obstet Gynecol. 2017; 208-17.e1-7.
- Zhang J, Landy HJ, Branch DW, Reddy UM. Contemporary patterns of spontaneous labor with normal neonatal outcomes. Obstet Gynecol. 2010; 116:1281-7.
- Harper LM, Caughey AB, Odibo AO, Roehl KA, Zhao Q, Cahill AG. Normal progress of induced labor. Obstet Gynecol. 2012; 119:1113-8.
- Towers CV, Yates A, Zite N, Smith C, Chernicky L, Howard B. Incidence of fever in labor and risk of neonatal sepsis. Am J Obstet Gynecol. 2017; 216:596. e1-5.
- Braun D, Bromberger P, Ho NJ, Getahun D. Low rate of perinatal sepsis in term infants of mothers with chorioamnionitis. Am J Perinatol. 2016; 32:143-50.
- Hernández López AB, Muriel Miguel C, Fernández-Cañadas Morillo A, López Lapeyrere C, Pérez Medina T, Salcedo Mariña Á, et al. Efficacy of “optimal hydration” during labor: HYDRATA study protocol for a randomized clinical trial. Res Nurs Health. 2020; 43(1):8-16.

