PERCEPCIÓN DE LA EDUCACIÓN SANITARIA RECIBIDA POR EL PACIENTE DIABÉTICO AMPUTADO
Sección: Originales
Cómo citar este artículo
Arranz Martínez M, Niño Martín V. Percepción de la educación sanitaria recibida por el paciente diabético amputado. Rev. iberoam. Educ. investi. Enferm. 2013; 3(3):6-13.
Autores
1María Arranz Martínez, 2Virtudes Niño Martín
1 Enfermera. Hospital Clínico Universitario de Valladolid (España).
2 Enfermera. Doctora en medicina. Profesora Asociada.
Contacto:
Email: mariaarranz21@hotmail.com
Titulo:
PERCEPCIÓN DE LA EDUCACIÓN SANITARIA RECIBIDA POR EL PACIENTE DIABÉTICO AMPUTADO
Resumen
Método: se realizó un estudio retrospectivo y transversal en pacientes diabéticos que sufrieron amputación, con úlceras vasculares previas, ingresados en una unidad de Angiología y Cirugía Vascular, obteniendo la información mediante un cuestionario.
Resultados: participaron en el estudio 111 pacientes (59,61% varones, 40,39% mujeres), con una edad media de 74,35 años. Solamente el 40,35% refiere haber recibido información de los profesionales enfermeros sobre cuidados de enfermería asociados a la amputación. El 88,18% cree importante que impartan EPS.
Conclusiones: consideramos importante crear programas formativos y educacionales liderados por enfermería, siendo la EPS una herramienta terapéutica imprescindible demandada por el paciente.
Palabras clave:
pie diabético ; amputación en diabetes ; cuidados diabetológicos ; educación para la salud (EPS)
Title:
Perception of health education delivered to amputated diabetic patients
Abstract:
Method: A retrospective, cross-sectional study was carried out in diabetic patients with a history of amputation and previous vascular ulcers, admitted to a Vascular Surgery and Angiology Unit. Data were obtained by means of a questionnaire.
Results: A total of 111 patients were enrolled (59.61% male, 40.39% women), mean age was 74.35 years. Only 40.35% of patients stated they had received information from nursing staff regarding nursing care related to amputation. Health care education was considered important by 88.18% of patients.
Conclusions: We feel educational programs ruled by nurses are important as a therapeutic tool for a healthcare education that our patients need and request.
Keywords:
Diabetic foot; amputation in diabetes; diabetes care; health education
Portugues
Título:
Percepção de educação em saúde recebida pelo paciente diabético amputado
Resumo:
Resultados: participaram do estudo 111 pacientes (59,61% do sexo masculino, 40,39% do sexo feminino), com média de idade de 74,35 anos. Apenas 40,35% relataram ter recebido informações de enfermeiros profissionais sobre os cuidados de enfermagem relacionados com a amputação. A% 88,18 acreditar que conferem ES importantes.
Conclusão: Consideramos que é importante criar programas de treinamento e educação liderados por enfermagem, sendo a educação em saúde a ferramenta terapêutica processada pelo paciente.
Palavras-chave:
pé diabético; amputação em diabetes; cuidados em diabetes; educação em saúde (ES)
INTRODUCCIÓN
Las premisas de base de este estudio son:
- La enfermería es un motor de desarrollo humano y social y una pieza clave para mejorar los cuidados de salud a la población.
- Las úlceras del pie diabético pueden impactar seriamente en la calidad de vida del paciente y, hasta un 85% de las amputaciones relacionadas con el pie diabético, son precedidas por ulceraciones.
Se pretenden alcanzar los siguientes objetivos:
- Valorar la percepción, por parte del paciente diabético amputado, de la educación sanitaria impartida por los profesionales de enfermería, relativa a los cuidados de enfermería para prevenir una amputación mayor de la extremidad.
- Analizar la incidencia de los factores sociodemográficos asociados a la amputación menor.
- Establecer la pertinencia de estrategias sanitarias educacionales dirigidas al paciente diabético amputado.
MARCO CONCEPTUAL: PIE DIABÉTICO
Alteración clínica de base etiopatogénica neuropática e inducida por la hiperglucemia mantenida, en la que con o sin coexistencia de isquemia, y previo desencadenante traumático, produce lesión y/o ulceración del pie (SEACV, 1997).
Etiología
El mecanismo de ulceración de pies en la diabetes incluye una compleja combinación de enfermedad vascular periférica (irrigación sanguínea disminuida) y neuropatía periférica (sensación reducida y/o cambio en el movimiento del miembro inferior). La disminución en la sensación de dolor y percepción espacial, producto de la neuropatía, lleva a una carga anormal sobre el pie, esto provoca áreas de presión incrementada en el contorno plantar. Esta presión aumentada sobre el pie induce la formación de piel dura y gruesa (callos) que pueden llevar a un mayor incremento de la presión sobre el pie en las áreas afectadas. Hay causas extrínsecas e intrínsecas de ulceración del pie; la insensibilidad periférica puede llevar a daño tisular no detectado (extrínseco) y la presencia adicional de enfermedad vascular periférica puede llevar a una mala cicatrización. Factores externos que contribuyen al daño tisular incluyen rozamiento por zapatos que calzan inadecuadamente, accidente y trauma auto infligido. La formación aumentada de callo y los gradientes de presión resultantes en el contorno plantar del pie conducen al daño tisular (intrínseco).
En los pacientes diabéticos es frecuente que las lesiones propias del denominado pie diabético trascurran sin dolor, debido a lo cual se suele agravar la lesión antes de que el paciente solicite ayuda especializada.
Prevalencia
La ulceración del pie es uno de los problemas de salud más importantes para las personas con diabetes mellitus (DM), y puede dar lugar a pérdida de la extremidad y muerte. La prevalencia de úlceras varía según el sexo, edad y población; desde el 2,4% hasta el 5,6%. Se estima que la ulceración del pie afecta al 15% de las personas con diabetes en algún momento en sus vidas y un 70% de las úlceras del pie curadas reaparecen en el transcurso de 5 años. Las úlceras del pie diabético preceden aproximadamente al 85% de las amputaciones. El riesgo de una amputación de extremidades inferiores en personas con diabetes es 15 veces mayor que en personas sin diabetes.
Factores de riesgo para la aparición de la úlcera del pie diabético
Siempre que nos encontremos ante un paciente diabético, deberemos identificar la presencia de alguno de los siguientes factores de riesgo para el desarrollo de úlcera diabética.
- Hiperglucemia. El control glucémico disminuye la aparición y progresión de las complicaciones microvasculares y neuropáticas (la neuropatía distal es el factor que más contribuye al desarrollo del pie diabético y posterior amputación). Por otro lado, la hiperglucemia produce un aumento de la glicosilación del colágeno, lo que favorece la formación de callos y la disminución de la movilidad de las articulaciones, ambos predictivos de la formación de úlceras.
- Hipertensión arterial. Los pacientes diabéticos que tienen hipertensión arterial (HTA) tienen cinco veces más riesgo de desarrollar vasculopatía periférica.
- Dislipemia. Los trastornos lipídicos asociados a la diabetes (aumento de LDLc, aumento de triglicéridos y disminución de HDLc) están asociados con el desarrollo de enfermedad vascular periférica.
- Tabaco. Es un factor de riesgo para la aparición de vasculopatía periférica en pacientes diabéticos. El abandono del hábito tabáquico es la modificación más importante en la conducta de un diabético y va a contribuir a disminuir el riesgo de aparición de enfermedad cardiovascular.
- Nivel socioeconómico. Los pacientes de clase social más baja tienen un mayor riesgo en la formación de úlceras y posterior amputación, como consecuencia, de una peor higiene y cuidado de los pies, el retraso en acudir a los servicios sanitarios y un menor apoyo social y familiar.
Grupos de riesgo de ulceración diabética
El especial cuidado en estos pacientes será vital para evitar la progresión de las úlceras a lesiones de mayor gravedad que pudieran conllevar a una infección y una consecuente amputación del pie. Así, los grupos de riesgo de ulceración diabética serían:
- Antecedentes de ulceración previa.
- Neuropatía periférica.
- Isquemia arterial crónica.
- Retinopatía diabética.
- Deformidades óseas
- Antecedentes de exceso de alcohol.
- Aislamiento social: que conlleva un seguimiento inapropiado del paciente.
- Ancianos de más de 70 años, con patología asociada y mal control terapéutico.
Prevención de la aparición de úlceras en el pie diabético
Según el Consenso de la Sociedad Española de Angiología y Cirugía Vascular sobre Pie Diabético, se establecen como recomendaciones para la prevención:
- Inspección diaria del pie para detectar lesiones, ampollas, hemorragias, maceraciones o escoriaciones interdigitales. Se deberá utilizar un espejo para la inspección de la planta y el talón.
- Antes de proceder a calzar el zapato, inspeccionar con la mano su interior para detectar resaltes, costuras con rebordes o cuerpos extraños, que deberán ser eliminados.
- El calzado idóneo es aquel que cumple cuatro principios básicos:
- Absorción de la carga mediante plantillas elásticas.
- Ampliación de la carga por distribución de la presión en mayor área.
- Modificación de las zonas de apoyo conflictivas.
- Aportación de amplia superficie.
- Las zapatillas de deporte con estas características son las más adecuadas para los paseos.
- Cambiar los calcetines y los zapatos dos veces al día.
- No caminar nunca sin calzado. Utilizar zapatillas amplias en lugares como playas y piscinas.
- No utilizar nunca agua caliente o almohadillas eléctricas para calentar los pies.
- No autoeliminar callosidades, acudir al podólogo.
- No apurar el corte de las uñas, sino hacerlo de forma recta y limarlas suavemente.
- Lavar los pies con agua y jabón durante cinco minutos. Proceder a un buen aclarado y exhaustivo secado sobre todo entre los dedos.
- Antes de utilizar agua caliente en la higiene de los pies, medir la temperatura del agua con el codo.
- Aplicar crema hidratante después del baño, pero no en los espacios interdigitales por riesgo de maceración.
- Notificar a su enfermera o médico las anomalías en su pie aunque estas sean indoloras.
AMPUTACIONES EN EL PIE DIABÉTICO
Prevalencia
Se ha demostrado que la DM, especialmente la tipo 2, incrementa el riesgo de amputación del miembro inferior y se estima que los pacientes diabéticos tienen una probabilidad entre 10 y 24 veces superior a la de los no diabéticos de sufrir este procedimiento. Asimismo, en los Estados Unidos, la DM es responsable del 45-60% de todas las amputaciones del miembro inferior no traumáticas, ocurriendo la mitad en pacientes con una edad media de 65 años.
Factores de riesgo
Los factores de riesgo asociados a la amputación son: ser varón (relación hombre/mujer de 9/1), tener una edad mayor de 60 años, ciertos grupos étnicos, pobre control glucémico, diabetes mellitus de larga evolución y haber recibido escasa información por parte del personal sanitario. Por otro lado, son indicaciones para la amputación todas aquellas circunstancias que afecten la vitalidad, estructura o función de una extremidad, que la conviertan en no funcional, o que de manera indirecta deterioren el estado general del paciente y pongan en riesgo su vida.
Niveles de amputación
Existen dos tipos básicos de amputación:
- Amputación menor: se realiza por debajo del tobillo y está limitada al pie. Podemos clasificarlas en amputaciones distales de los dedos y amputación transmetatarsiana.
- Amputaciones mayores: aquellas que no están limitadas al pie, extendiéndose más allá del mismo.
Valoración de enfermería del paciente diabético amputado
- Aspectos físicos: edad, etiología, antecedentes patológicos y patologías asociadas, estado de la piel y de la cicatriz, test articular, estado de la otra extremidad, dolor, edema y forma del muñón, uso de otras prótesis, uso de ortesis, equilibrio, antecedentes, patologías asociadas, tratamientos farmacológicos, funcionalidad sin prótesis.
- Aspectos psíquicos: estado psíquico, estado emocional, cociente mental.
- Aspectos sociológicos: actividad laboral, actividad personal, relación familiar, situación social.
Cuidados de enfermería en el paciente diabético amputado
La planificación de los cuidados de enfermería en el paciente diabético sometido a amputación no traumática requiere tener en cuenta no sólo los aspectos relacionados con el problema fisiopatológico y la cirugía, sino también sus importantes repercusiones en los aspectos psicosociales de la persona.
- Aspectos fisiopatológicos:
- Restablecer la hemostasia. Vigilar constantes vitales y estado general del paciente; vigilar estado del miembro, coloración, temperatura, pulsos, edema y controlar la aparición temprana de hematoma o sangrado por punto de punción.
- Prevención de complicaciones relacionadas con la cirugía, anestesia e inmovilización.
- Complicaciones tras la cirugía:
- Inmediatas: hematoma, necrosis de los bordes cutáneos, infección, sensación del “miembro fantasma”.
- Tardías: contractura de las articulaciones del muñón, neuroma, muñón no funcional, úlceras por presión.
- Lograr que la herida cicatrice sin complicaciones de manera que el muñón esté indoloro y con la piel sana para el uso de prótesis. Para ello, se llevará a cabo una inspección de la herida quirúrgica, con el fin de asegurar una evolución satisfactoria, prestando especial atención a los posibles signos inflamatorios que pudieran aparecer. El principal riesgo en una herida quirúrgica es su infección. Dado que se trata de heridas en zonas con un aporte de oxígeno limitado por el fondo isquémico de la patología y por la frecuente presencia de infecciones previas en la zona, las posibilidades de infección serán mayores que en las heridas de otra índole.
- Aliviar el dolor. Es aconsejable registrar el dolor utilizando una escala normalizada para evaluar la eficacia del tratamiento analgésico y, en caso necesario, aumentar o disminuir la pauta. El dolor, en este tipo de intervenciones es habitual. En los casos en los que la amputación ha cursado con sección ósea suele ser más intenso que en las desarticulaciones.
- Control del dolor del miembro fantasma. Entre el 50%- 80% de las personas amputadas manifiestan dolor de la zona amputada. La probabilidad de dolor de miembro fantasma es mayor después de la amputación de un miembro con dolor crónico y, en muchos casos, el dolor se parece al que se sentía en el miembro antes de la amputación. El dolor del miembro fantasma disminuirá con el tiempo para la mayoría de las personas.
- Restauración de la integridad de la piel. El exceso de permanencia en la cama retrasa el proceso rehabilitador y aumenta el riesgo de ulceración. Hay que tomar las medidas oportunas para evitar úlceras por presión por un doble motivo: en primer lugar, todo paciente encamado, con un déficit de movilidad y con un estado físico debilitado, tiene un riesgo intrínseco de ulcerarse. En segundo lugar, porque son pacientes isquémicos con una afección en mayor o menor grado de la extremidad contralateral. Si se inicia un proceso de ulceración en la extremidad inicialmente no agudizada, puede desencadenarse el mismo proceso que en el miembro amputado. En consecuencia, el talón, los maléolos y las partes acras del miembro sano deben protegerse y evaluarse periódicamente en busca de signos de úlcera por presión.
- Recuperación de la movilidad. La movilidad del paciente dependerá, en gran medida, del nivel de la amputación pero también de su estado general. Por lo tanto, es importante, que el equipo de enfermería realice evoluciones sobre el estado físico del paciente.
Hay que intentar empezar lo antes posible. El primer paso en cuanto a movilidad, consiste en la incorporación progresiva del paciente en la cama para evitar la hipotensión ortostática. El siguiente paso es la sedestación, manteniendo el miembro amputado en posición horizontal, disminuyendo así la presión interna del muñón. Al iniciar la sedestación deben observarse una serie de factores para evitar riesgos innecesarios, como el deslizamiento del paciente en el sillón y su posterior caída, que puede ocasionar daños irreparables en el muñón. Se debe evaluar la fuerza y agilidad del paciente para mantenerse sentado correctamente, pudiendo ejercer fuerza con los brazos, así como, con la pierna sana contra el suelo, para mantener la espalda erguida en contacto con el respaldo. También hemos de considerar el estado mental y de consciencia, así como las limitaciones propias de su patología asociada. La siguiente fase será llevada a cabo por el equipo rehabilitador. - Control dietético. El estado nutricional deficiente es un factor sistémico de primer orden en la cronicidad de una úlcera. Un estado nutricional apropiado es importante para hacer frente a una intervención. Asimismo, la cicatrización de las heridas requerirá un nivel de proteinemia aceptable. Está por tanto indicado revisar las proteínas en sangre y modular mediante la dieta la nutrición del paciente.
Aspectos psicosociales
Tan importante es el control de los signos y síntomas, es decir, del lado físico del problema, como el soporte emocional. La preparación psicológica del paciente y la familia deberían contemplarse como una prioridad por parte del equipo de enfermería.
La ansiedad y la depresión son los síntomas dominantes que aparecen después de confirmar la amputación del miembro isquémico, obedeciendo a un proceso de duelo común a toda pérdida. La actitud de los miembros de la familia hacia el paciente influirá decisivamente en la actitud que éste tendrá consigo mismo.
Adaptarse a una discapacidad física no es un proceso fácil y depende de gran variedad de factores psicológicos, ambientales y sociales. Cualquier persona que se vea sometida a una cirugía radical experimentará una alteración de su cuerpo. Es el concepto de imagen corporal. Price, en 1990, desarrolló un modelo de imagen corporal según el cual existen tres entidades: realidad corporal (cómo es el cuerpo en realidad), ideal corporal (cómo nos gustaría que fuera nuestro cuerpo) y presentación corporal (cómo presentamos nuestro cuerpo al exterior). Una imagen corporal satisfactoria depende del equilibrio de estos tres factores. Nuestro entorno social, nuestro entorno inmediato y nuestra habilidad y mecanismos personales para afrontar situaciones, ayudan a dar una respuesta positiva cuando el equilibrio se ve amenazado. Y este se ve amenazado cuando existen discrepancias entre nuestro ideal corporal y cómo es en realidad. La clave es la adaptación, es decir, minimizar las discrepancias entre los factores anteriormente mencionados, modular el ideal corporal y ajustarlo al real.
Las líneas generales de la actitud que deben mostrar los profesionales de la enfermería son:
- Mantener una actitud realista durante todo el proceso.
- Tener en cuenta la personalidad del individuo, su entorno directo y los factores ambientales y sociales que pueden influir en su recuperación.
- Mantener una actitud de escucha.
- Maximizar los progresos.
- Ofrecer soluciones.
- Ayudar a plantear metas realistas.
- Informar al paciente y a la familia en cualquier aspecto del proceso.
MATERIAL Y MÉTODO
Han participado en el presente estudio 111 pacientes diabéticos que sufrieron amputación, con úlceras vasculares previas, hospitalizados en el Servicio de Angiología y Cirugía Vascular del Hospital Clínico Universitario de Valladolid. De ellos, el 59,61% son varones y el 40,39% mujeres, con edad media de 74,35 años (rango de edad comprendido entre 33 y 92 años).
Se diseñó un estudio retrospectivo y transversal cuyos criterios de inclusión fueron: pacientes ingresados en nuestra unidad de Angiología y Cirugía Vascular, y que cumplieran la condición de estar diagnosticados de diabetes mellitus, con úlceras vasculares previas y que sufrieran amputación menor desde octubre de 2011 hasta abril de 2012.
Se excluyeron del estudio aquellos pacientes que permanecieron ingresados en nuestra Unidad con estancia inferior a 15 días, así como la ausencia de úlceras vasculares previas a la amputación.
A todos ellos se les aplicó un cuestionario único como principal método de recogida de datos para alcanzar los objetivos marcados en este estudio. Las respuestas fueron anónimas y se tuvo en cuenta que el encuestado tuviera la privacidad necesaria para realizarlo. Se analizaron las siguientes variables: datos sociodemográficos (edad, sexo, domicilio, estado civil y nivel de estudios) e información recibida por parte de los profesionales enfermeros sobre los cuidados de enfermería asociados a la amputación, así como la pertinencia de los mismos.
Asimismo, se realizó una revisión bibliográfica, a partir de la búsqueda en bases de datos (Cochrane Library, Cuiden, Lilacs, Medline y Scielo) que permiten, mediante la introducción de palabras claves, planificar la investigación en literatura científica, relacionada con los cuidados de enfermería en amputaciones en el pie diabético. Los criterios de inclusión de los estudios fueron según el tema, sin restricciones por fecha de publicación o método de estudio. Se excluyeron las publicaciones que no estuvieran en español o inglés. Las palabras clave empleadas para la búsqueda fueron: pie diabético/diabetic foot; amputación/amputation; cuidados/care; educación sanitaria/health education.
RESULTADOS
Los 111 pacientes que han participado en este trabajo tienen una media de edad de 74,35 años, con un rango de edad comprendido es entre 33 y 92 años. La mayor parte de los pacientes, el 59,61%, son varones y 40,39% mujeres (Gráfico 1).
Variables demográficas y socioculturales
El 46,62% de los pacientes tiene su domicilio habitual en medio rural y el 53,38% en área urbana (Gráfico 2). En cuanto a su estado civil, la mayoría (83,2%) están casados y el resto (16,8%) solteros (Gráfico 3). Por otro lado, el 85,47% de los pacientes presentan un nivel de estudios primario, estudios de bachillerato en un 6,43% mientras que el 8,1% han cursado estudios superiores (Gráfico 4).
Información recibida por parte de los profesionales enfermeros
Información recibida sobre los cuidados de enfermería asociados a la amputación (restauración de la integridad de la piel, control dietético, etc.).
Tan sólo el 40,35% de los sujetos refiere haber recibido información por parte de los profesionales de la enfermería sobre los cuidados de enfermería asociados a la amputación, frente al 45,27% que niegan haberla recibido y al 14,38% que nunca le ha interesado (Gráfico 5).
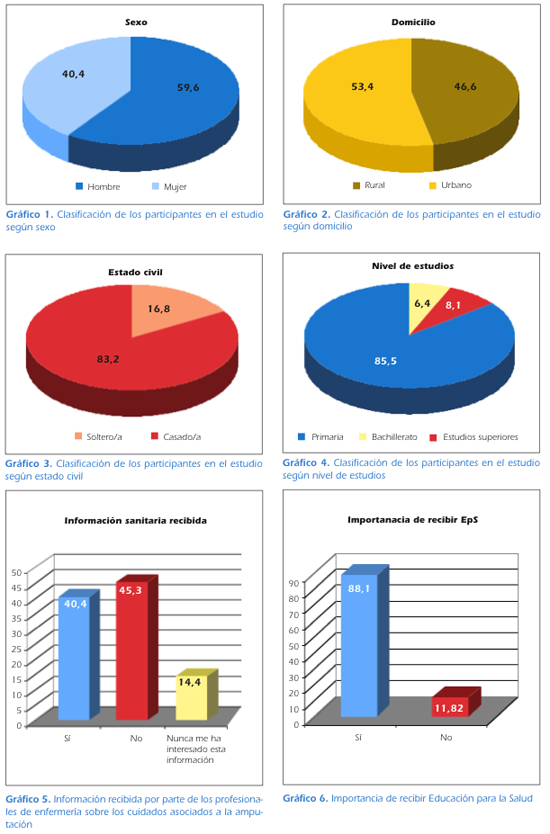
Finalmente el 88,18% de los pacientes creen importante que los profesionales de la enfermería impartan educación para la salud (EPS), frente al 11,82% que opinan lo contrario (Gráfico 6).
DISCUSIÓN
Una buena educación a los diabéticos, por parte de los profesionales de enfermería, sobre los cuidados del pie para la prevención de las lesiones y su posterior amputación, ha demostrado que puede disminuir el número de lesiones, así como, su severidad y posibles complicaciones.
Existen Ensayos Controlados Aleatorios (ECAs) prospectivos que comparan la efectividad de combinaciones de estrategias preventivas, no sólo la educación del paciente para la prevención de úlceras del pie en pacientes con diabetes mellitus, sino con intervenciones complejas. Otros ensayos Controlados Aleatorios (ECAs) prospectivos, evalúan programas educativos para la prevención de las úlceras del pie en personas con diabetes mellitus.
En la actualidad no se han obtenido estudios similares, que incluyan la percepción del paciente diabético amputado, en relación a la educación sanitaria recibida por los enfermeros.
Por ello, a partir de los datos expuestos y, teniendo en cuenta nuestros objetivos, podemos concluir que:
- Existe una mayor incidencia de los cuidados de enfermería en: pacientes varones, cuyo estado civil es el de casado, siendo su domicilio habitual en zona urbana y cuyo nivel de estudios cursados, mayoritariamente, es el primario.
- La educación sanitaria es una herramienta terapéutica imprescindible demandada por el propio paciente, existiendo en el momento actual una escasa implicación de las enfermeras en la actividad de la EPS.
- La educación diabetológica es imprescindible y fundamental, por tanto no debe ser solamente una parte importante del tratamiento, sino que, en muchos aspectos constituye el propio tratamiento o al menos la base sobre la que este debe asentarse. Por ello, consideramos importante crear programas formativos y educacionales liderados por las enfermeras para fomentar los conocimientos y el autocuidado de los pacientes.
La limitación de este estudio ha sido la heterogeneidad de pacientes y la amplitud en cuanto a zona geográfica, limitando así, la percepción de una buena Educación Sanitaria.
AGRADECIMIENTOS
Este trabajo no podría haberse realizado sin los conocimientos adquiridos en el trabajo realizado diariamente tanto en la unidad de hospitalización como en el centro de salud; aportándonos las nociones necesarias para llevar a cabo este estudio y orientándonos para su realización.
La realización del presente trabajo es fruto de la colaboración de todos aquellos pacientes que anónimamente han cumplimentado el cuestionario, sin ser para nosotras personas anónimas y agradeciéndoles su participación.
Por último y sin ser menos importante, agradecer a nuestras familias el apoyo y respeto por nuestra dedicación al trabajo, “robándoles” a ellos el tiempo.
Bibliografía
- American Diabetes Association. 2011 National Diabetes Fact Sheet. [En línea] [fecha de acceso: 1 de junio de 2013]. URL disponible en http://www.diabetes.org/diabetes-basics/diabetes-statistics
- Centers for Disease Control. Diabetes. A serious health problem. In a glance. Atlanta: Centers for Disease Control and Prevention; 2000.
- Cerón V, Betancor A. La exploración del pie diabético en la consulta de Enfermeria. Metas Enferm 2005; 8(1):25-30.
- Collado M, Real J, Walls M, Alario B, Blaso A, Gimili A, et al. Estudio de factores asociados con amputación en pacientes diabéticos con ulceración en el pie. An Med Int 2001; 18:245-8.
- Cull DL, Taylor SM. A reappraisal of a modified through-knee amputation in patients with peripheral vascular disease. Am J Surg 2001; 182:44-8.
- Davies N, Goode A, Yu D. Advanced endovascular intervention in the infra-inguinal region. In: Earnshaw JJ, Murie JA (eds.). The Evidence for Vascular Surgery. 2nd ed. Shrewsbury (UK): Ed. TFM Publising Ltd; 2007. p.53-60.
- Grupo de Trabajo sobre Úlceras Vasculares de la AEEV. Consenso sobre úlceras vasculares y pie diabético de la Asociación Española de Enfermería Vascular (AEEV). Asociación Española de Enfermería Vascular. [En línea] [fecha de acceso: 30 de mayo de 2013]. URL disponible en http://www.aeev.net/heridas-pie-diabetico.php.
- Ibáñez V, Blanes I, Escudero JR. El pie diabético, bases generales y síndromes clínicos. En: Tratado de las Enfermedades Vasculares SEACV. Vol II. Barcelona: Viguera; 2006. p.1233-40.
- International Working Group on the Diabetic Foot. International Consensus on the Diabetic Foot. [En línea] [fecha de acceso: 15 de mayo 2013]. URL disponible en http://iwgdf.org/
- Marinel-lo J, Blanes JI, Escudero JR, Ibáñez V, Rodríguez J; Consenso de la Sociedad Española de Angiología y Cirugía Vascular sobre Pie Diabético. [En línea] [fecha de acceso 1 de junio 2013]. URL disponible en http://www.ulceras.net/monograficos/consenso.htm
- Palumbo PJ, Melton LJ. Peripheral vascular disease and diabetes. In: Harris MI (editor). Diabetes in America. 2nd edit, updated march 2013. [En línea] [fecha de acceso 20 mayo 2013]. URL disponible en http://diabetes.niddk.nih.gov/dm/pubs/america/contents.aspx
- Pinzur MS, Stuck RM, Sage R. Syme ankle disarticulation in patients with diabetes. J Bone Joint Surg Am 2003; 85:1667-72.
- Rodríguez JA, Phoenix AZ. Manejo de las ulceras en el pie diabético. The Cardiovascular Multimedia Information Network. 2007.
- Thompson JF, Cowan AR. The diabetic foot. En: Earnshaw JJ, Murie JA (eds). The Evidence for Vascular Surgery 2nd edit. Shrewsbury (UK): TFM Publising Ltd; 2007.p. 91-98.

