Eficacia de un programa de rehabilitación cardiaca en el control de los factores de riesgo cardiovascular: experiencia durante el primer año en nuestro centro
Sección: Artículos Científicos
Autores
Leonor Ortega Fernández1, María del Mar Abad García2, María José Ferreira Diaz2, María del Carmen Coria Abel3, Marta Cerecedo Fernández4, María Isabel Imedio Granullaque4, Eva María Pereira López5, Raúl Franco Gutiérrez6.
1 Diplomada universitaria de Enfermería. Enfermera en la Unidad de Hemodinámica, Imagen y
Rehabilitación Cardiaca del Servicio de Cardiología, Hospital Universitario Lucus Augusti, Lugo.
2 Diplomada universitaria de Enfermería. Enfermera en la Unidad de Rehabilitación Cardiaca del Servicio
de Cardiología, Hospital Universitario Lucus Augusti, Lugo.
3 Diplomada universitaria de Enfermería. Enfermera en la Unidad de Imagen y Rehabilitación Cardiaca del
Servicio de Cardiología, Hospital Universitario Augusti, Lugo.
4 Diplomada universitaria en Fisioterapia. Fisioterapeuta en la Unidad de Rehabilitación Cardiaca del
Servicio de Cardiología, Hospital Universitario Augusti, Lugo.
5 Facultativo Especialista de Área de Cardiología, Servicio de Cardiología, Hospital Universitario Lucus
Augusti, Lugo.
6 Facultativo Especialista de Área de Cardiología, Servicio de cardiología Hospital Universitario Lucus
Augusti, Lugo. Doctor en Ciencias de la Salud por la Universidad da Coruña.
Contacto:
Leonor Ortega Fernández. Servicio de Cardiología. Hospital Universitario Lucus Augusti. Avenida Dr. Ulises Romero, 1. 27003 Lugo
Titulo:
Eficacia de un programa de rehabilitación cardiaca en el control de los factores de riesgo cardiovascular: experiencia durante el primer año en nuestro centro
Resumen
Introducción y objetivos. Los programas de rehabilitación cardiaca han demostrado beneficio en la mobimortalidad cardiovascular en sujetos con cardiopatía isquémica, pero su implantación es escasa. El objetivo principal del estudio es determinar el grado de mejoría en el control de factores de riesgo cardiovascular y capacidad funcional de pacientes con cardiopatía isquémica sometidos a un programa de rehabilitación cardiaca durante el primer año de funcionamiento. Los objetivos secundarios son valorar la evolución del control de los factores de riesgo durante el programa y determinar la tasa de eventos adversos cardiovasculares.
Material y métodos. Estudio experimental, longitudinal, retrospectivo y unicéntrico de una cohorte de pacientes sometidos a un programa de rehabilitación cardiaca.
Resultados. Entre 01/12/2014 y 01/12/2015 se incluyeron 73 sujetos. Se obtuvieron descensos estadísticamente significativos de tensión arterial sistólica (1,86%), colesterol total (16,85%), triglicéridos (12,19%), LDL colesterol (26,46%) peso e índice de masa corporal (0,83%) y perímetro abdominal (2,23%) con aumento de HDL colesterol (9,80%). Un 74,1% abandonaron el hábito tabáquico, el 64,4% estaban dentro de los objetivos de LDL colesterol establecidos y se obtuvo un descenso significativo de glucemia basal en diabéticos. Hubo mejoría de los parámetros funcionales. A excepción del peso, no hubo mejoría de los parámetros a mitad del programa. La supervivencia libre de eventos a 5 años fue de 95,9%.
Conclusiones. Los resultados obtenidos en el control de los factores de riesgo cardiovascular, mejoría de capacidad funcional y los eventos cardiovasculares refuerzan la necesidad de generalizar la implantación de este tipo de programas.
Palabras clave:
rehabilitación cardiaca ; Enfermería cardiovascular ; factores de riesgo ; infarto del miocardio ; Accidente cerebrovascular
Title:
Abstract:
Introduction. Cardiac rehabilitation programs have demonstrated a decrease in the morbimortality of subjects with coronary artery disease, however the number of cardiac rehabilitation units in our country is low. The main objective of our study is to determine the degree of cardiovascular risk factors and functional capacity improvement of patients with ischaemic heart disease undergoing a cardiac rehabilitation programme during the first year. The secondary objectives are to assess the evolution of cardiovascular risk factors during the programme and to determine the rate of adverse cardiovascular events.
Methods. Experimental, longitudinal, retrospective, single-centre study of a cohort of patients undergoing a cardiac rehabilitation programme.
Results. Between 01/12/2014 and 01/12/2015 a total of 73 patients were included in a cardiac rehabilitation program at our hospital. There were statistically significant decreases in systolic blood pressure (1.86%), total cholesterol (16.85%), triglycerides (12.19%), LDL cholesterol (26.46%), weight and body mass index (0.83%) and abdominal circumference (2.23%) and an increase in HDL cholesterol (9.80%). 74.1% of patients stopped smoking, 64.4% reached established LDL cholesterol target levels and a significant decrease in basal glycaemia was obtained in diabetics. Functional parameters were improved. With the exception of weight, there was no improvement in parameters at mid-programme. The 5-year cardiovascular event-free survival was 95.9%.
Conclusions. The results obtained regarding cardiovascular risk factors, functional capacity and cardiovascular events reinforce the need for widespread implementation of this type of programme.
Keywords:
cardiac rehabilitation; cardiovascular nursing; risk factors; Myocardial infarction; stroke
INTRODUCCIÓN
La cardiopatía isquémica es un problema de primera magnitud por incidencia, prevalencia, consumo de recursos y morbimortalidad1. La rehabilitación cardiaca (RC); definida por la Organización Mundial de la Salud como la suma de actividades requeridas para influir favorablemente en la causa subyacente de la enfermedad, así como para proporcionar las mejores condiciones físicas y sociales posibles, para que los pacientes puedan, por sus propios esfuerzos, preservar o reanudar un lugar tan normal como sea posible en la comunidad2; ha demostrado disminución de morbimortalidad postinfarto de miocardio3-10, postrevascularización11,12 y angina estable13. Estos datos han situado a la RC como indicación clase IA en las guías europeas de cardiopatía isquémica14-16. A pesar del alto grado de recomendación y evidencia, la implantación en nuestro país es baja con aproximadamente 135 unidades en todo el territorio nacional17. La unidad de RC de nuestro centro fue creada en el año 2014 con la finalidad de añadir valor a la atención del paciente con cardiopatía isquémica, siendo la primera de nuestra comunidad y está clasificada como de nivel básico según los estándares del proyecto RECABASIC18. Para valorar el grado mejoría en el control de factores de riesgo cardiovascular (FRCV) y en la capacidad funcional de pacientes con cardiopatía isquémica sometidos a un programa de rehabilitación cardiaca (PRC), valorar la evolución durante el programa y determinar la tasa de eventos adversos cardiacos y cerebrales durante y tras el mismo, se planteó la creación de un registro a los 2 años de la inauguración de la unidad de RC. Presentamos los datos correspondientes al primer año de funcionamiento de nuestra unidad.
MATERIAL Y MÉTODO
1. Diseño y ámbito del estudio
Estudio experimental, longitudinal, retrospectivo y unicéntrico de pacientes consecutivos incluidos en un PRC entre el 01/12/2014 y el 01/12/2015.
2. Criterios de selección de los participantes
Se incluyeron en el mismo los individuos que habían sufrido un evento coronario en el mes previo a la inclusión en el PRC. Se excluyeron los sujetos menores de 18 años y aquellos que no lograron finalizar el PRC, así como programas especiales tales como programas intensivos de 2 semanas.
3. Desarrollo de la actuación y recogida de datos
El cardiólogo de la Unidad de hospitalización seleccionó a los pacientes candidatos a entrar en el PRC. A las 2 semanas del alta, se realizó una visita al cardiólogo y enfermera a cargo del PRC en la que se valoró la presencia de sintomatología, clase funcional subjetiva, variables antropométricas, se identificaron potenciales barreras para completar el programa tales como mala adherencia a la medicación mediante entrevista y valoración de retirada de la medicación mediante la receta electrónica implantada en nuestra Comunidad Autónoma, estados de ansiedad o depresión mediante entrevista y cuestionario el Inventario de Ansiedad Estado-Rasgo y la capacidad funcional basal mediante una ergometría con protocolo Bruce en rampa.
El PRC consistió en la combinación de actividad física supervisada de intensidad moderada-vigorosa (puntuación 12-14 escala de Borg), previo calentamiento de 5 minutos en bicicleta estática durante 45 minutos, seguido de 20 minutos de ejercicios isotónicos dinámicos de intensidad moderada-vigorosa tras 5 minutos de enfriamiento, distribuidas en 16 sesiones con una periodicidad de 2 sesiones semanales. El programa se completó con ejercicio físico ambulatorio 3 veces a la semana, asesoramiento psicológico por especialista, inclusión en programa de abandono tabáquico si el paciente expresaba incapacidad para abandono del tabaquismo y talleres realizados por los miembros de la unidad sobre tabaquismo, dieta, actividad física, FRCV, tratamiento farmacológico, disfunción eréctil, estrés emocional y apoyo psicológico.
Se estableció un grupo de trabajo para revisión de la historia clínica electrónica de los sujetos incluidos en el estudio y se elaboró un formulario de recogida de datos y una base de datos que incluyó: variables antropométricas (peso expresado en Kg, talla en m y perímetro abdominal en cm) y edad del sujeto en años como variables cuantitativas continuas, FRCV (hipertensión, diabetes mellitus, dislipemia, obesidad –definidas según las guías vigentes en el momento del evento cardiovascular– hábito tabáquico, sedentarismo) como variables binarias, antecedentes de cardiopatía isquémica (definidos como, síndrome coronario agudo con elevación del segmento ST, síndrome coronario agudo sin elevación persistente del segmento ST y angina estable), número de vasos afectados (como variable cuantitativa discreta de 0 a 1), tratamiento realizado (tratamiento médico, angioplastia con balón, implante de stent o cirugía de revascularización) y tratamiento médico previo al evento cardiovascular y al inicio del PRC, parámetros analíticos en el momento del evento cardiovascular y al finalizar el programa en forma de variables cuantitativas continuas (glucemia basal, colesterol total, colesterol unido a lipoproteínas de baja densidad [LDL colesterol], colesterol unido a lipoproteínas de alta densidad [HDL colesterol] y triglicéridos). También se recogieron parámetros relacionados con la ergometría tales como duración del esfuerzo en minutos, clase funcional medida en equivalentes metabólicos y resistencia medida en Watt al inicio y al final del programa. Tanto la glucemia basal en ayunas como la tensión arterial y el peso se midieron al inicio, a la mitad del programa y al finalizar el mismo.
Se registraron también los eventos adversos durante la estancia en RC y posteriores a la misma. Se definió evento adverso cardiaco como infarto de miocardio según las guías vigentes19, muerte por infarto de miocardio, por insuficiencia cardiaca, fibrilación ventricular, taquicardia ventricular, bloqueo auriculoventricular o muerte súbita cardiaca20 (la muerte de causa desconocida se consideró muerte súbita cardiaca) o revascularización no planeada. Solamente se consideraron como eventos adversos cardiacos los causados por progresión de enfermedad aterosclerótica. Los pacientes con eventos coronarios por reestenosis o trombosis del vaso tratado previamente fueron censurados en el momento del evento y considerados como libres de evento. Se consideró evento adverso cardiaco mayor como infarto de miocardio o muerte por evento adverso cardiaco. Se definió evento adverso cardiovascular como evento adverso cardiaco, ictus definido según las guías vigentes21 o muerte por evento adverso cardiaco o ictus. Finalmente, se registró evento adverso cardiovascular mayor como evento adverso cardiaco mayor o ictus o muerte por accidente cerebrovascular.
En caso de dudas sobre la etiología de la muerte del paciente se consultó al Servicio de Epidemiología de la Consejería de Sanidad de nuestra comunidad.
4. Aspectos éticos
El desarrollo del estudio se realizó respetando las Normas de Buena Práctica Clínica, los principios éticos fundamentales establecidos en la Declaración de Helsinki y el Convenio sobre Derechos Humanos y Biomedicina, así como los requisitos establecidos en la legislación española en el ámbito de la investigación vigente en el momento del estudio. Previa a su realización, se obtuvo la autorización del Comité Regional Autonómico de Ética de la Investigación.
5. Análisis estadístico
Inicialmente se realizó un análisis descriptivo de las variables. Las variables categóricas se expresaron mediante frecuencia (porcentaje), mientras que las variables continuas se expresaron como media ± desviación estándar o mediana [rango intercuartílico] en caso de no ajustarse a la normalidad. Para contrastar su ajuste a la normalidad se realizó el test de Kolmogorov-Smirnov-Lilliefors.
Para comparar la mejoría de los parámetros al inicio y al finalizar el programa se realizaron test bivariantes. En el caso de las variables continuas se empleó el test T para muestras relacionadas, y el test de Wilcoxon en caso de que no siga una distribución normal. Para las variables categóricas se utilizó el test de McNemar. La mejoría se expresó como porcentaje de mejoría e intervalo de confianza del mismo al 95%.
Para el cálculo de la supervivencia libre de eventos adversos se empleó el método de curvas de Kaplan-Meier, esta técnica se empleó tanto para la creación de tablas de supervivencia como para los gráficos de supervivencia.
Todos los cálculos se realizaron con los paquetes estadísticos SPSS 19.0 y R 3.2.2.
RESULTADOS
De los 125 pacientes incluidos, 73 (58,4%) cumplieron criterios de inclusión. La edad, sexo, distribución de los FRCV así como la fracción de eyección y la revascularización realizada se reflejan en la tabla 1. En la tabla 2 figura el tratamiento pre evento cardiovascular que motivó el ingreso en el PRC y el tratamiento pre inicio del programa. La mediana de duración del PRC fue de 66,0 [RI 28,0] días.
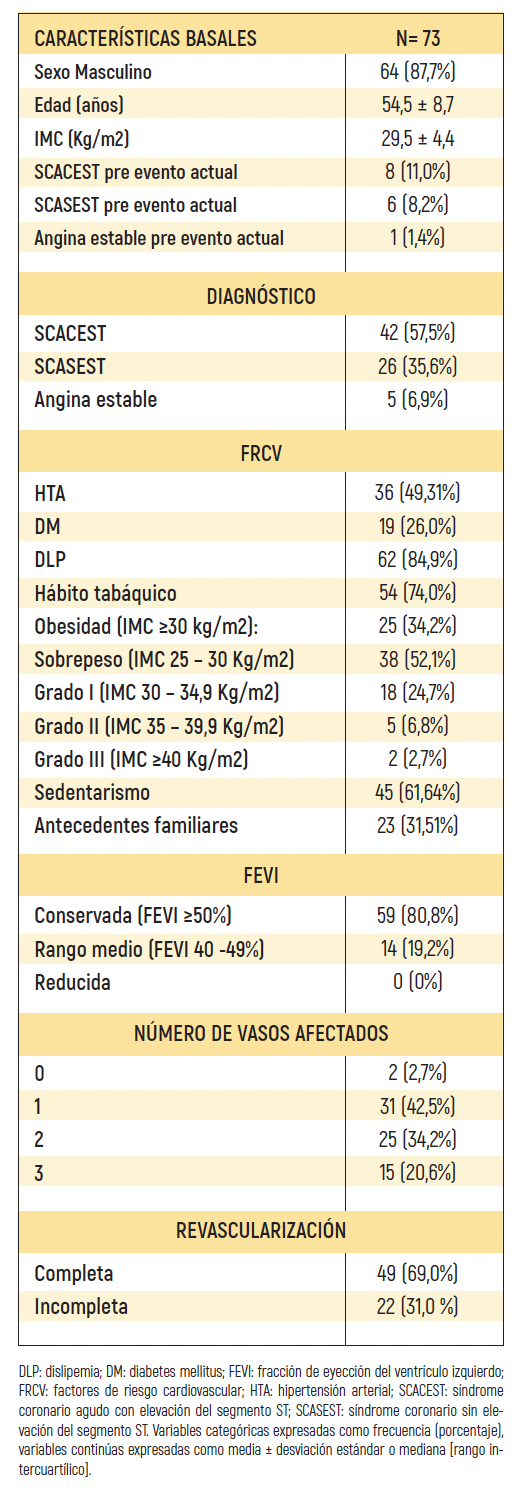
 1. Mejoría de parámetros antropométricos al final del programa
1. Mejoría de parámetros antropométricos al final del programa
Se obtuvieron diferencias estadísticamente significativas al final del PRC en parámetros como el peso, el índice de masa corporal (IMC) (p = 0,023) y el perímetro abdominal (p < 0,001).
2. Mejoría de los parámetros analíticos, control de FRCV y tensión arterial al final del programa
Respecto a los parámetros analíticos no hubo diferencias estadísticamente significativas en el control de la glucemia plasmática basal (p= 0,136) en la población general, no obstante, se obtuvo una mejoría significativa en el control glucémico del subgrupo de 19 sujetos diabéticos (p= 0,021) con una mediana de 125 mg/dL [RI 41] previo al PRC frente a 115 mg/dL [RI 18] después del programa y una mediana de reducción de la glucemia respecto a la basal de 10,7% [RI 27,0].
Se objetivaron mejorías estadísticamente significativas en el perfil lipídico de sujetos pre y post RC (p= 0,003 en el caso de HDL colesterol y p < 0,001 en el resto) con un incremento estadísticamente significativo (p <0,001) en el porcentaje de sujetos que cumplían valores objetivo de LDL colesterol en prevención secundaria y en el porcentaje de sujetos fumadores que abandonaron el hábito al finalizar el programa (p <0,001).
Finalmente se objetivó una disminución estadísticamente significativa de la tensión arterial sistólica (p= 0,041), pero no en la diastólica (p= 0,170).
En la tabla 3 se muestran los valores pre y post PRC y el porcentaje de mejora respecto al valor basal con su intervalo de confianza (IC) al 95%.
3. Mejoría de los parámetros funcionales al final del programa
Se obtuvieron diferencias estadísticamente significativas en todos los parámetros de la prueba de esfuerzo (p <0,001).
En la tabla 4 se muestran los valores pre y post PRC y el porcentaje de mejora respecto al valor basal con su IC al 95%.
4. Mejoría de los parámetros a la mitad del programa
Se objetivó un descenso significativo del peso a la mitad del programa (p= 0,031) sin mejoría en la glucemia basal de los pacientes diabéticos (p= 0,345) ni los valores de tensión arterial sistólica (p= 0,662) ni diastólica (p= 0,140).
En la tabla 5 se muestran los valores pre y a mitad del programa y el porcentaje de mejora respecto al valor basal con su IC al 95%.
 5. Eventos adversos
5. Eventos adversos
Durante la RC un paciente precisó una revascularización no planeada, un paciente sufrió un ictus isquémico y otro un ictus hemorrágico con desenlace fatal (2,7%). Después del programa se registraron 2 revascularizaciones no programadas y un ictus isquémico sin ningún infarto de miocardio ni muerte de etiología cardiovascular. Se registraron 2 fallecimientos, el mencionado previamente y otro sujeto por muerte traumática. La mediana de seguimiento fue de 5,8 años [RI 0,6].
La supervivencia libre de eventos cardiacos fue de 100% en el primer mes, 98,6% (1,4%) a los 6 meses y al año y 95,8% (2,4%) a los 5 años. La supervivencia libre de eventos cardiovasculares fue del 100% el primer mes, 95,9% (2,3) a los 6 meses, 94,5% (2,7%) al año y 91,8% (3,2%) a los 5 años. Finalmente, la supervivencia libre de ictus y eventos cardiovasculares mayores fue similar (100% al mes, 97,2% (1,9) a los 6 meses, 95,9% (2,3%) al año y a los 5 años).
DISCUSIÓN
Nuestro PRC, primero de la Comunidad Autónoma a la que pertenecemos, demostró una disminución de la glucemia en diabéticos, niveles de colesterol total, HDL, LDL colesterol y triglicéridos, así como perímetro abdominal, IMC, tensión arterial sistólica y disminución de porcentaje de sujetos fumadores. Paralelamente se objetivó una mejora de la capacidad funcional, tiempo y resistencia al ejercicio.
Los efectos beneficiosos de la RC en la mejoría del perfil lipídico mediante dieta y ejercicio antes del empleo de fármacos hipolipemiantes fue publicada en la década de los 90 por Lavie et al. con descensos de las cifras de colesterol total y LDL del 2% y del 9% respectivamente22. Registros contemporáneos como el PATIENT CARE23 obtuvieron cifras similares a nuestro estudio (descenso del colesterol total del 15,45%, aumento del HDL colesterol del 7,14%, descenso del LDL colesterol del 22,14% y del 13,92% en las cifras de triglicéridos); pero al igual que en nuestro caso muy alejadas de los objetivos terapéuticos vigentes en las guías de práctica clínica16 (64,4% de nuestros pacientes LDL menor de 70 mg/dL y 26,0% por debajo de 55 mg/dL frente a 41,9% de sujetos con LDL por debajo de 70 mg/dL en el PATIENT CARE), este hecho podría explicarse porque la duración del PRC (mediana de 66 días en nuestro estudio y media de 22 días en el PATIENT CARE) es corta para objetivar un efecto mayor y hace necesario la coordinación entre atención primaria y especializada para alcanzar el objetivo terapéutico establecido en las guías.
Al igual que en otros estudios publicados24,25 hubo un descenso en el peso, IMC y perímetro abdominal, aunque en menor grado que en el estudio EUROACTION25. El motivo puede deberse a un intervalo de tiempo más prolongado en la evaluación de la disminución de los parámetros antropométricos (12 meses frente a una mediana de 66 días en nuestro trabajo).
La totalidad de los pacientes incluidos en el PRC estaban a tratamiento con antihipertensivos frente al 95,8% del registro PATIENT CARE23. En ambos estudios hubo una disminución en las cifras de tensión arterial sistólica, a pesar de cifras medias relativamente bajas al inicio del programa, que podría explicarse por la combinación de actividad física y dieta baja en sal.
No es sorprendente la mejoría de la glucemia basal en el subgrupo de pacientes diabéticos, metaanálisis publicados han demostrado mejoría de la hemoglobina glicosilada mediante el ejercicio aérobico estructurado o el ejercicio de resistencia26.
El 74,1% de los individuos fumadores estaban abstinentes al finalizar el programa, cifras muy superiores a un metaanálisis recientemente publicado27, si bien sería necesario valorar el mantenimiento de la abstinencia tabáquica a más largo plazo. Los PRC ofrecen un entorno favorable para la realización de intervenciones sobre tabaquismo por la proximidad con el evento agudo que precisó la inclusión en el programa, la naturaleza multidisciplinar de la RC y por el abordaje en paralelo con otras intervenciones sobre el estilo de vida.
Se objetivó un aumento de la capacidad funcional en la ergometría previa al alta de RC con aumento de la clase funcional, resistencia y duración del ejercicio que coincide con estudios previamente publicados24. El papel del aumento de la capacidad funcional como protector en la mortalidad está claramente establecida28. Sin embargo, la determinación de la clase funcional tras el PRC es importante no sólo para evaluar el riesgo de eventos adversos futuros, sino también para determinar la eficacia de las estrategias de tratamiento, incluidas las recomendaciones para la participación en la actividad física.
Otro aspecto importante que reseñar es la falta de mejoría de los parámetros evaluados a mitad del programa a excepción del peso, lo que podría reflejar la importancia de completar el PRC.
Durante el programa ingresaron en nuestro centro 1 paciente por progresión de EAC (1,4%) y se registraron eventos cardiovasculares en 3 sujetos (4,1%) incluyendo los anteriormente citados. No se registró ningún infarto en 5,8 años de seguimiento. La mortalidad global de los pacientes incluidos en el PRC fue de 1,4% al año y 2,9% a los 5 años mientras la cardiovascular fue del 1,4%. Todos estos datos están muy alejados de metaanálisis previamente publicados en los que se describe una mortalidad global y cardiovascular del 13,0% y del 7,6%9 respectivamente y del 9,6%10 y del 1,7% en estudios más recientes10. No hubo ningún ingreso por infarto agudo de miocardio que podría explicarse por la mejoría más acusada de FRCV como el LDL colesterol (33,0 mg/dL en nuestro estudio frente a 12 mg/dL) y a la utilización de antiagregantes más potentes como el prasugrel o ticagrelor y a nuevos fármacos como antidiabéticos orales con eficacia demostrada en la disminución de eventos cardiovasculares, pero es llamativo el elevado porcentaje de ictus, 4,1% en el total del seguimiento y todos ellos en el primer año frente a un 0,8% en un metaanálisis reciente10, lo que podría explicarse por la utilización de antiagregantes más potentes (en el caso del ictus hemorrágico detectado) y a que este dato sólo estaba reflejado en el 43,9% de los sujetos estudiados en el metaanálisis por lo que podría existir una infraestimación.
Entre las limitaciones del estudio destaca en primer lugar, la ausencia de grupo control con sujetos no sometidos a RC, lo cual nos impide realizar comparaciones entre ambos grupos. En segundo lugar, no se registró en todos los pacientes la valoración subjetiva de esfuerzo mediante escala de Borg en la historia clínica, este hecho se ha corregido a lo largo del segundo año en nuestra unidad. Es importante tener en cuenta estas limitaciones a la hora de realizar estudios posteriores.
CONCLUSIONES
En los primeros 12 meses de funcionamiento el PRC consiguió una mejoría de la glucemia en diabéticos, niveles de colesterol total, HDL, LDL colesterol y triglicéridos, así como perímetro abdominal, IMC, tensión arterial sistólica y disminución de porcentaje de sujetos fumadores. Paralelamente se objetivó una mejora de la capacidad funcional, tiempo y resistencia al ejercicio.
La supervivencia libre de eventos cardiovasculares mayores a los 5 años de seguimiento fue del fue del 95,9%.
Estos datos refuerzan la necesidad de generalizar la implantación de este tipo de programa.
PREMIOS
Trabajo premiado como mejor póster fórum presentado en el 38.0 Congreso de la AEEC, celebrado en Barcelona del 3 al de mayo de 2017.
FINANCIACIÓN
Ninguna.
CONFLICTO DE INTERESES
Ninguno.
Bibliografía
1. Timmis A, Townsend N, Gale CP, Torbica A, Lettino M, Petersen SE, et al. European Society of Cardiology: Cardiovascular Disease Statistics 2019. European heart journal. 2020;41(1):12-85.
2. Countries WHOECoRaCDwSEoD, World Health O. Rehabilitation after cardiovascular diseases, with special emphasis on developing countries : report of a WHO expert committee [meeting held in Geneva from 21 to 18 October 1991]. Geneva: World Health Organization; 1993.
3. Kallio V, Hämäläinen H, Hakkila J, Luurila OJ. Reduction in sudden deaths by a multifactorial intervention programme after acute myocardial infarction. Lancet (London, England). 1979;2(8152):1091-4.
4. Oldridge NB, Guyatt GH, Fischer ME, Rimm AA. Cardiac rehabilitation after myocardial infarction. Combined experience of randomized clinical trials. Jama. 1988;260(7):945-50.
5. O‘Connor GT, Buring JE, Yusuf S, Goldhaber SZ, Olmstead EM, Paffenbarger RS, Jr., et al. An overview of randomized trials of rehabilitation with exercise after myocardial infarction. Circulation. 1989;80(2):234-44.
6. Hämäläinen H, Luurila OJ, Kallio V, Knuts LR. Reduction in sudden deaths and coronary mortality in myocardial infarction patients after rehabilitation. 15 year follow-up study. European heart journal. 1995;16(12):1839-44.
7. Taylor RS, Brown A, Ebrahim S, Jolliffe J, Noorani H, Rees K, et al. Exercise-based rehabilitation for patients with coronary heart disease: systematic review and meta-analysis of randomized controlled trials. The American journal of medicine. 2004;116(10):682-92.
8. Heran BS, Chen JM, Ebrahim S, Moxham T, Oldridge N, Rees K, et al. Exercise-based cardiac rehabilitation for coronary heart disease. The Cochrane database of systematic reviews. 2011(7):Cd001800.
9. Anderson L, Oldridge N, Thompson DR, Zwisler AD, Rees K, Martin N, et al. Exercise-Based Cardiac Rehabilitation for Coronary Heart Disease: Cochrane Systematic Review and Meta-Analysis. Journal of the American College of Cardiology. 2016;67(1):1-12.
10. van Halewijn G, Deckers J, Tay HY, van Domburg R, Kotseva K, Wood D. Lessons from contemporary trials of cardiovascular prevention and rehabilitation: A systematic review and meta-analysis. International journal of cardiology. 2017;232:294-303.
11. Hansen D, Dendale P, Leenders M, Berger J, Raskin A, Vaes J, et al. Reduction of cardiovascular event rate: different effects of cardiac rehabilitation in CABG and PCI patients. Acta cardiologica. 2009;64(5):639-44.
12. Lisspers J, Sundin O, Ohman A, Hofman-Bang C, Rydén L, Nygren A. Long-term effects of lifestyle behavior change in coronary artery disease: effects on recurrent coronary events after percutaneous coronary intervention. Health psychology : official journal of the Division of Health Psychology, American Psychological Association. 2005;24(1):41-8.
13. Hambrecht R, Walther C, Möbius-Winkler S, Gielen S, Linke A, Conradi K, et al. Percutaneous coronary angioplasty compared with exercise training in patients with stable coronary artery disease: a randomized trial. Circulation. 2004;109(11):1371-8.
14. Ibanez B, James S, Agewall S, Antunes MJ, Bucciarelli-Ducci C, Bueno H, et al. 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation: The Task Force for the management of acute myocardial infarction in patients presenting with ST-segment elevation of the European Society of Cardiology (ESC). European heart journal. 2018;39(2):119-77.
15. Collet JP, Thiele H, Barbato E, Barthélémy O, Bauersachs J, Bhatt DL, et al. 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation. European heart journal. 2020.
16. Knuuti J, Wijns W, Saraste A, Capodanno D, Barbato E, Funck-Brentano C, et al. 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes. European heart journal. 2020;41(3):407-77.
17. Campuzano R TC. Coordination of hospital cardiac rehabilitation units with primary care. Encouraging the creation of community units. Rev Esp Cardiol Sup. 2020;20(C):13-4.
18. García-Hernandez P RCM, Fernandez Redondo C, Frajedas-Sastre V, Naya Leira C, Muñiz García J. Categorización de los programas de prevención y rehabilitación cardiaca en España. Enferm Cardiol. 2020;27(81):12-20.
19. Thygesen K, Alpert JS, Jaffe AS, Chaitman BR, Bax JJ, Morrow DA, et al. Fourth Universal Definition of Myocardial Infarction (2018). Journal of the American College of Cardiology. 2018;72(18):2231-64.
20. Priori SG, Blomström-Lundqvist C, Mazzanti A, Blom N, Borggrefe M, Camm J, et al. 2015 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: The Task Force for the Management of Patients with Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death of the European Society of Cardiology (ESC). Endorsed by: Association for European Paediatric and Congenital Cardiology (AEPC). European heart journal. 2015;36(41):2793-867.
21. Sacco RL, Kasner SE, Broderick JP, Caplan LR, Connors JJ, Culebras A, et al. An updated definition of stroke for the 21st century: a statement for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2013;44(7):2064-89.
22. Lavie CJ, Milani RV. Effects of cardiac rehabilitation and exercise training on low-density lipoprotein cholesterol in patients with hypertriglyceridemia and coronary artery disease. The American journal of cardiology. 1994;74(12):1192-5.
23. Schwaab B, Zeymer U, Jannowitz C, Pittrow D, Gitt A. Improvement of low-density lipoprotein cholesterol target achievement rates through cardiac rehabilitation for patients after ST elevation myocardial infarction or non-ST elevation myocardial infarction in Germany: Results of the PATIENT CARE registry. European journal of preventive cardiology. 2019;26(3):249-58.
24. Vázquez-Arcea M, E. Marqués-Sulé E,Marqués-Defez JL, Ferrando-Bolado C, Naranjo-Blanco MJ. Rehabilitación cardiaca postinfarto mediante programa Euroaction. Rehabilitación (Madr). 2013;47(3):154-61.
25. Wood DA, Kotseva K, Connolly S, Jennings C, Mead A, Jones J, et al. Nurse-coordinated multidisciplinary, family-based cardiovascular disease prevention programme (EUROACTION) for patients with coronary heart disease and asymptomatic individuals at high risk of cardiovascular disease: a paired, cluster-randomised controlled trial. Lancet (London, England). 2008;371(9629):1999-2012.
26. Umpierre D, Ribeiro PA, Kramer CK, Leitão CB, Zucatti AT, Azevedo MJ, et al. Physical activity advice only or structured exercise training and association with HbA1c levels in type 2 diabetes: a systematic review and meta-analysis. Jama. 2011;305(17):1790-9.
27. Sadeghi M, Shabib G, Masoumi G, Amerizadeh A, Shahabi J, Heidari R, et al. A Systematic Review and Meta-analysis on the Prevalence of Smoking Cessation in Cardiovascular Patients After Participating in Cardiac Rehabilitation. Current problems in cardiology. 2021;46(3):100719.
28. Ross R, Blair SN, Arena R, Church TS, Després JP, Franklin BA, et al. Importance of Assessing Cardiorespiratory Fitness in Clinical Practice: A Case for Fitness as a Clinical Vital Sign: A Scientific Statement From the American Heart Association. Circulation. 2016;134(24):e653-e99.

