Conocimientos y actitudes de las madres ante la lactancia materna en un hospital IHAN
Sección: Originales
Cómo citar este artículo
García García N, Fernández Gutiérrez P. Conocimientos y actitudes de las madres ante la lactancia materna en un hospital IHAN. Metas Enferm feb 2018; 21(1):50-8.
Autores
Nuria García García1, Patricia Fernández Gutiérrez2
1Enfermera residente de Pediatría. Servicio de Pediatría. Hospital Universitario Puerta de Hierro-Majadahonda (Madrid)
2Enfermera Especialista de Pediatría. Tutora EIR Pediatría. Unidad de Neonatología. Hospital Universitario Puerta de Hierro-Majadahonda (Madrid)
Contacto:
Nuria García García. C/ Consejo, 2, 3º C. 28223 Pozuelo de Alarcón (Madrid).
Email: nuriagarg4@gmail.com
Titulo:
Conocimientos y actitudes de las madres ante la lactancia materna en un hospital IHAN
Resumen
Objetivo: determinar los conocimientos, actitudes y práctica en relación a la lactancia materna (LM) que tienen las madres antes de irse de alta de un hospital con acreditación IHAN.
Método: se llevó a cabo un estudio analítico transversal en un hospital universitario, en marzo y abril de 2017. Se reclutaron mujeres que estaban ingresadas en la Unidad de Obstetricia y la Unidad de Pediatría tras el parto o la cesárea. Para la recogida de datos se diseñó un cuaderno que incluía información sociodemográfica, obstétrica, del recién nacido, familiares, valoración de conocimientos, actitudes y práctica sobre la LM. Análisis descriptivo con programa estadístico SPSS. v. 15.
Resultados: participación del 96%. 96 madres, 54% primíparas. El porcentaje de lactancia materna exclusiva al alta fue de 87,5%. El 90,5% de las mujeres refiere tener apoyo familiar. El 70,8% de las mujeres sabe que se recomienda dar lactancia materna exclusiva hasta los 6 meses de edad. El 41,4% de las madres cree que la frecuencia de alimentación con leche materna, en un bebé menor de 6 meses, tiene que ser a demanda y el 36,8% cada tres horas. El 91,7% de las mujeres considera que la leche materna es el alimento ideal para los bebés. Predomina una actitud neutra hacia la LM (55%) seguida de una actitud positiva hacia la misma (45%).
Conclusiones: las mujeres del estudio demuestran tener conocimientos sobre la LM, aunque con lagunas en algunos puntos de interés. Tienen una actitud positiva o neutra hacia la LM en función al cuestionario utilizado. En el ámbito de la práctica, casi el 90% de las mujeres es dada de alta con LM exclusiva. Al tratarse de un hospital IHAN los resultados son favorables, pero mejorables en las tres dimensiones.
Palabras clave:
lactancia materna ; hospital IHAN ; Leche materna ; leche artificial ; bancos de leche materna
Title:
The knowledge and attitudes towards breastfeeding of mothers at a BFHI hospital
Abstract:
Objective: to establish the knowledge, attitude and practice towards breastfeeding (BH) among mothers before being discharged from a hospital with BFHI accreditation.
Method: an analytical transversal study was conducted at a university hospital, on March and April, 2017. The women recruited were hospitalized at the Obstetrics Unit and Pediatric Unit, after delivery or caesarean birth. A booklet was designed for data collection, including the following data; sociodemographical, obstetric, of the newborn and family, as well as an evaluation of the knowledge, attitude and practice towards BF. A descriptive analysis was conducted with the SPSS v. 15 statistical program.
Results: there was 96% participation: 96 mothers, 54% of them first-time mothers. The proportion of exclusive breastfeeding at discharge was of 87.5%; 90.5% of women reported having family support, 70.8% of women were aware that exclusive breastfeeding is recommended until the child is 6-month-old; 41.4% of mothers believed that the frequency of feeding with mother milk for a < 6-month-old baby should be on demand, and 36.8% every 3 hours. Overall, 91.7% of women considered that mother milk was the ideal food for babies. There was a predominantly neutral attitude towards BF (55%) followed by a positive attitude towards BF (45%).
Conclusions: the women in the study demonstrated having knowledge about BF, even though there were gaps in some points of interest. They had a positive or neutral attitude towards BF, based on the questionnaire used. In the practice setting, almost 90% of women were discharged with exclusive BF. As this was a BFHI hospital, results were favourable, but there was room for improvement in the three dimensions.
Keywords:
breastfeeding; BFHI hospital; breast milk; artificial milk; breast milk banks
Introducción
Según la Organización Mundial de la Salud (OMS) (1), la lactancia materna es la mejor manera de aportar a los niños los nutrientes necesarios para un crecimiento y desarrollo saludables. La OMS recomienda la lactancia materna exclusiva durante los primeros 6 meses de edad, y después ir añadiendo los alimentos adecuados y seguros para cada etapa, manteniendo la misma hasta los 2 años o más. Sin embargo, según el estudio de Navarro et al. (2), la proporción de abandono temprano de lactancia materna es alta, a pesar de los numerosos beneficios que tiene para la madre y el niño. Uno de los factores que se asocia con el abandono de la lactancia materna antes de tiempo es tener insuficientes conocimientos sobre el tema. Según la última Encuesta Nacional de Salud, la prevalencia de lactancia materna a los dos meses era del 66,2%, a los tres meses del 53,6% y a los seis meses del 28,5% (3).
En un estudio realizado por Olivares y Buñuel (4) se determina que la lactancia materna exclusiva y prolongada puede evitar, en muchos casos, el ingreso hospitalario debido a diarrea o neumonía en países desarrollados. En cuanto a los recién nacidos prematuros, la lactancia materna parece tener un efecto protector frente a la inmadurez intestinal, favoreciendo el crecimiento de la microbiota intestinal y, por tanto, evitando en numerosas ocasiones, la enterocolitis necrotizante (5,6). En el metaanálisis llevado a cabo por Bachrach et al. (7) se observó que los bebés lactantes sanos que no habían recibido lactancia materna de forma exclusiva los primeros 4 meses de vida, tenían hasta tres veces más ingresos por enfermedades respiratorias graves que los que sí lo habían hecho. La lactancia materna exclusiva tiene relación con un menor índice de masa corporal (IMC) en la vida adulta (8). Alimentar con leche materna durante al menos cuatro meses parece estar relacionado con un menor riesgo de sobrepeso y obesidad infantil (9). Según el metaanálisis realizado por Harder et al. (10), por cada mes de lactancia materna se disminuye un 4% el riesgo de sobrepeso. La lactancia materna también puede ayudar a incorporar hábitos de alimentación más saludables (11).
La lactancia materna también se ha asociado a beneficios para la madre. Si se inicia en las dos primeras horas después del parto se estimula la liberación de la hormona oxitocina, que produce la contracción uterina y, por tanto, protege frente a posibles hemorragias. Así mismo, esta técnica aumenta el metabolismo materno 500 kcal por día y esto puede ayudar a perder el peso ganado durante el embarazo (12,13). Además, la lactancia materna es un factor protector frente al cáncer de mama (12,14-16) y frente al cáncer de ovario (17,18), siendo mayores los beneficios en este último caso si la lactancia materna acumulada ha sido superior a 24 meses.
La evolución sociolaboral y cultural de las últimas décadas ha tenido una influencia negativa hacia la lactancia materna. Por ese motivo, empezaron a surgir los grupos de apoyo dentro de los servicios sanitarios, que pretendían mejorar las cifras de lactancia materna de los últimos tiempos (19). En España existen numerosos grupos de apoyo que se pueden localizar en la página web de la IHAN (Iniciativa para la Humanización de la asistencia al nacimiento y la lactancia) (https://www.ihan.es/grupos-apoyo/). Asimismo, existen programas de preparación al parto y talleres de lactancia materna que pueden ayudar al mantenimiento de la misma de forma exclusiva. Hay estudios que demuestran que las intervenciones educativas antes o después del parto consiguen que las mujeres aumenten sus conocimientos sobre esta técnica y, por tanto, se favorezca el inicio y prevalencia de la lactancia materna (20,21). Según la OMS (22), “Prácticamente todas las mujeres pueden amamantar, siempre que dispongan de buena información y del apoyo de su familia y del sistema de atención de salud”. Sin embargo, hay algunos estudios que muestran que no todas las madres conocen los beneficios de la lactancia materna, ni las técnicas adecuadas de amamantamiento, extracción y conservación de la leche. Esto puede ser debido, en parte, a una falta de información y puede generar un abandono temprano de la lactancia (23,24).
Es importante destacar que existe una fuerte asociación entre la ayuda e información aportada por las enfermeras y la lactancia materna. Resulta favorecedor trabajar sobre factores como el establecimiento de posturas correctas para una práctica eficaz, eliminación de límites horarios y duración de las tomas y evitar la inclusión de otros líquidos (25). Del mismo modo, es importante informar a las mujeres sobre los beneficios de la lactancia materna y enseñarlas cómo llevarla a cabo, puesto que no es solo una conducta instintiva, sino también una práctica aprendida, y esto se ve influido por la actitud, por factores socioculturales, información y experiencias previas (26).
El Hospital Universitario Puerta de Hierro-Majadahonda (Madrid) es un centro acreditado con la denominación de hospital IHAN desde el año 2011. Hasta la fecha no se había realizado ningún estudio de estas características, por eso se pretende valorar los conocimientos, actitudes y práctica de las madres sobre la lactancia materna cuando son dadas de alta del centro hospitalario, después del parto.
Método
Se llevó a cabo un estudio analítico transversal en el Hospital Universitario Puerta de Hierro-Majadahonda, entre los meses de marzo y abril de 2017.
Este estudio fue aprobado por el Comité Ético de Investigación Clínica del Hospital Universitario Puerta de Hierro-Majadahonda, antes de su puesta en marcha.
Sujetos y ámbito de estudio
Se reclutaron mujeres que estaban ingresadas en la Unidad de Obstetricia y en la Unidad de Pediatría, tras el parto o la cesárea.
- Criterios de inclusión: primíparas y multíparas, edad comprendida entre 18-40 años, mujeres de cualquier cultura, decididas a dar lactancia materna.
- Criterios de exclusión: mujeres con dificultad para entender, escribir o hablar español.
Tamaño muestral y muestreo
En el Hospital Universitario Puerta de Hierro-Majadahonda se atienden un promedio de 3.200 partos al año. En los últimos dos años se ha registrado un 80-85% de LM exclusiva al alta. Sí se considera que el nivel de conocimientos, actitudes y práctica de las mujeres respecto a la LM es alto, alrededor del 90%, asumiendo un nivel de confianza del 90% y una precisión del 5%, el tamaño de la muestra necesario será de 95 mujeres puérperas. Para el cálculo del tamaño muestral se utilizó el programa Epidat versión 3.1.
El muestreo se realizó por conveniencia. La participación de las mujeres fue voluntaria.
Procedimientos de estudio
La captación de las participantes se llevó a cabo en las unidades donde estaban hospitalizadas después del parto. Las enfermeras de la planta informaban a las mujeres sobre el objetivo del estudio y les entregaban la Hoja de Información. Aquellas que firmaban el consentimiento informado recibían el cuestionario, que era autocumplimentado. Las mujeres que participaron en el estudio entregaron los documentos cumplimentados en el control de Enfermería antes de ser dadas de alta. A cada mujer se le asignó un código, para asegurar la confidencialidad de las participantes, pero vinculado a sus datos identificativos por si era necesario recuperar información de la historia clínica.
Variables
- Sociodemográficas: edad, nacionalidad, lugar de residencia, nivel de estudios, situación laboral, estado civil, personas con las que convive, número de hijos.
- Obstétricas: antecedentes obstétricos (partos anteriores, lactancia materna), tipo de parto (eutócico, instrumental o cesárea), días de ingreso, LM a hijos anteriores.
- Recién nacido: sexo, peso al nacer, micción y mecorrexis, inicio de la LM, LM efectiva (buen enganche y succión al alta), suplemento durante el ingreso, LM exclusiva y LM a demanda al alta.
- Complicaciones: maternales, durante el parto y el puerperio, y neonatales (ictericia, niveles de bilirrubina, tratamiento de fototerapia, hipoglucemia, ingreso en la unidad de neonatos y motivo).
- Información y ayuda sobre la LM: asistencia a clases prenatales, dificultades con el establecimiento de LM durante el ingreso, persona que le ha ayudado con la LM durante la estancia, personas que le han proporcionado información, recursos informativos ofertados.
Sobre la familia: apoyo familiar, si tiene pareja (nivel de estudios y situación laboral de la pareja), tipo de alimentación durante la infancia de la madre y el padre.
- Conocimientos sobre LM: periodo recomendado de LM exclusiva, frecuencia de alimentación, métodos de extracción, conservación y congelación de la leche materna, banco de leche.
- Actitudes hacia la LM de las madres, mediante la escala IIFAS (abreviatura del término en inglés Iowa Infant Breastfeeding Attitude Scale).
Recogida de datos e instrumentos
Para la recogida de datos se diseñó un cuaderno que incluía los datos sociodemográficos, obstétricos, del recién nacido, familiares, y algún otro dato relevante para el estudio. Asimismo, para la valoración de los conocimientos se incluyó una serie de preguntas sobre la lactancia materna exclusiva, la frecuencia de alimentación, los métodos de extracción, conservación y congelación de la leche materna y los bancos de leche, basadas en la guía para medir conocimientos, actitudes y prácticas en nutrición de la FAO (abreviatura del término en inglés Food and Agriculture Organization), desarrollado por Fautsch-Macías y Glasauer (27). Para complementar la información se extrajeron algunos datos de la historia clínica electrónica.
Para medir las actitudes hacia la lactancia materna e identificar los factores que influyen en la decisión de las mujeres sobre los conocimientos y disposiciones hacia la lactancia materna se utilizó la Escala IIFAS, desarrollada por De la Mora y Russell (28). La escala usada para el estudio es la versión adaptada al español y validada por Tomás Almarcha et al. (29). Consta de 17 ítems que puntúan mediante escala Likert de 1 (totalmente en desacuerdo) a 5 (totalmente de acuerdo). Siete de las preguntas evalúan el grado de aceptación de la lactancia materna y nueve evalúan la aceptación de la lactancia con biberón. La puntuación de las preguntas que favorecen a la alimentación con el biberón es inversa: 1= 5, 2= 4, 3= 3, 4= 2 y 5= 1; todas las respuestas del cuestionario se suman y cada una tiene igual peso. La suma total va de 17 a 85, la cual refleja la actitud hacia la lactancia. Las preguntas se agrupan en tres categorías: actitud hacia la lactancia positiva (valor 70-85), neutra (valor 49-69) y positiva hacia la lactancia con biberón (valor 17-48).
 Análisis estadístico
Análisis estadístico
Se realizó análisis descriptivo de las variables que permitían determinar las características generales de la población de estudio. Las variables cualitativas se presentaron mediante distribución de frecuencias y las variables cuantitativas mediante estadísticos de tendencia central y dispersión. Para el análisis se utilizó el paquete estadístico SPSS versión 19.0.
Resultados
En el periodo establecido se pasaron 106 encuestas en las unidades de obstetricia y pediatría, y se recogieron 102 cumplimentados (participación del 96%), de las cuales tres no estaban completas y tres pertenecían a parto gemelar. Al ser tan pequeño el porcentaje de gemelares (3%), no se han incluido en los resultados. Por tanto, la muestra final fue de 96 mujeres puérperas.
Características de las madres
La edad media (desviación estándar) de las madres encuestadas fue de 33,47 (4,52) años. El 64,6% de los partos fue eutócico. El 54,2% de ellas era primípara. Entre las multíparas (45,8%) un 97,7% había dado lactancia materna a sus anteriores hijos. La mayoría de las mujeres era de nacionalidad española (82,3%), con estudios superiores (76%), con una situación laboral activa (85,4%). De las 43 mujeres que habían dado lactancia materna a sus hijos anteriores, solamente se pudo obtener información sobre el tiempo que habían dado LM exclusiva en el 58% de los casos, puesto que había quedado constancia en la historia clínica electrónica. De ellas, el 60% había mantenido la LM exclusiva hasta los seis meses (Tabla 1).
Siete madres presentaron complicaciones durante el parto: cuatro presentaron fiebre intraparto, dos debutaron con diabetes gestacional y una de las madres presentó anemia severa junto a atonía uterina, fiebre y vómitos.
Características de los recién nacidos
El 50,5% de los recién nacidos fue mujer. El peso medio (desviación estándar) fue de 3.277,06 (460,31) g. De los 96 recién nacidos, un 18,7% presentó icteria (solo un caso requirió tratamiento con fototerapia), hubo un caso de hipoglucemia y seis recién nacidos ingresaron en la Unidad de Neonatología (tres por distrés respiratorio, dos por icteria y un recién nacido por tratarse de un pretérmino de 34 semanas) (Tabla 2).
Datos familiares
El 90,5% de las mujeres refiere que cuenta con apoyo familiar, principalmente por parte de su pareja (86,7%) y de su madre (57,9%). El 82,3% de las madres y el 70,8% de los padres recibieron lactancia materna en su infancia. Siendo, en esta pregunta, mayor el porcentaje de desconocimiento de los padres (7,3%) que el de las madres (4,2%). El nivel de estudios predominante de la pareja son los estudios superiores (61,5%) y la mayoría tiene una situación laboral activa (93,6%) (Tabla 3).
Información y ayuda que reciben las madres sobre la lactancia materna
Según las madres, las personas que más información les han proporcionado durante el ingreso hospitalario en relación a la lactancia materna fueron las enfermeras (87,4%), las matronas (77,9%) y las auxiliares de Enfermería (65,3%) (Tabla 4).
Las fuentes de información más consultadas habían sido los folletos informativos (60,2%) y, en menor porcentaje, los talleres de lactancia materna (23,7%) y las páginas web (22,6%). El 63,5% de las madres afirmó haber asistido a clases prenatales. El 49% reflejó haber tenido dificultades con el establecimiento de la lactancia materna durante el ingreso, siendo los principales motivos los problemas con el enganche del recién nacido (46%). Por otro lado, el 98% señaló haber recibido ayuda para superar las dificultades, siendo los profesionales que con mayor frecuencia brindaron la ayuda, las enfermeras (46,9%) y las matronas (37,5%) (Tabla 4).
Conocimientos de las madres sobre lactancia materna
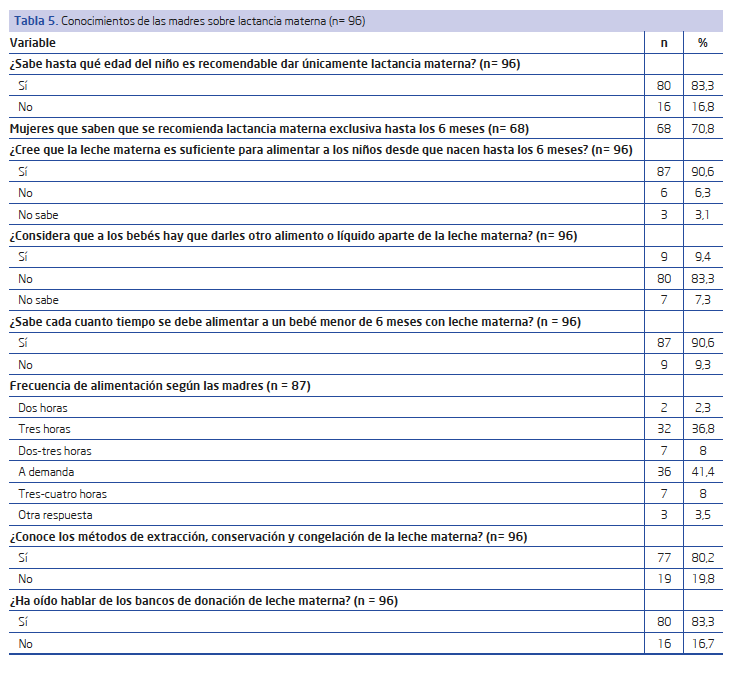
El 83,3% de las madres consideró saber hasta qué edad es recomendable la lactancia materna exclusiva; sin embargo, solo el 85% sabía que se recomienda mantenerla durante los seis primeros meses. Esto representa que tenían este conocimiento el 70,8% de los sujetos de estudio.
Por el contrario, el 90,6% de las madres considera que la leche materna es suficiente para alimentar a los niños desde que nacen hasta los 6 meses de edad. El 83,3% afirma que no es necesario darles otro alimento o líquido durante ese tiempo.
El 90,6% de las madres refiere saber la frecuencia de alimentación con leche materna en un bebé menor de 6 meses, predominando las respuestas “a demanda” (41,4%) y cada tres horas (36,8%).
 El 80,2% refiere conocer los métodos de extracción, conservación y congelación de la leche materna y el 83,3% ha oído hablar de los bancos de donación de leche materna (Tabla 5).
El 80,2% refiere conocer los métodos de extracción, conservación y congelación de la leche materna y el 83,3% ha oído hablar de los bancos de donación de leche materna (Tabla 5).
Actitudes de las madres hacia la lactancia materna
Se pueden observar las respuestas de las madres del estudio en la Tabla 6.
El 79,2% de las madres no estaba de acuerdo con la afirmación de que los beneficios de la leche materna solo duran hasta que el bebé es destetado. El 90,6% refirió no estar de acuerdo con que la leche artificial es más adecuada que la leche materna. El 87,5% de las mujeres consideró que la lactancia materna incrementa el vínculo madre-hijo. El 60,4% reconoció que la leche artificial no es la mejor opción en caso de que la madre tenga que trabajar fuera del hogar. El 91,7% de las madres consideró que las mujeres han de poder amamantar a sus hijos en lugares públicos tales como restaurantes. El 70,9% manifestó su desacuerdo respecto a la afirmación de que los bebés alimentados con leche materna son más propensos a ser sobrealimentados que los de leche artificial.
El 92,7% no estaba de acuerdo con que los padres se sienten dejados de lado si la madre decide dar el pecho al niño. El 91,7% de las mujeres consideró que la leche materna es el alimento ideal para los bebés. El 66,7% piensa que la leche materna es más fácil de digerir que la leche artificial. El 87,5% consideró que la leche materna es mejor que la leche artificial. El 94,8% estuvo de acuerdo con que la leche materna es más barata que la leche artificial.
En relación a la actitud de las mujeres hacia la lactancia materna, teniendo en cuenta la codificación de los ítems y la suma final, atendiendo a la propuesta de los autores de la escala (28,29), en la muestra de estudio predominaba una actitud neutra entre las madres (55%), con una disposición positiva hacia la lactancia materna del 45%. Ninguna presentó una actitud positiva hacia la lactancia con biberón.
Práctica de las madres respecto a la lactancia materna
El 89,6% de los 96 recién nacidos inició lactancia materna en las dos primeras horas tras el parto. Durante el ingreso un 30,2% recibió algún suplemento de leche artificial, siendo los motivos más frecuentes la petición materna (37,9%), la prescripción médica (34,5%) y para conseguir un enganche efectivo (17,3%). Al alta, el 87,5% presentó un buen enganche y succión, según las enfermeras.
El porcentaje de lactancia materna exclusiva al alta fue del 87,5% frente a un 12,5% de lactancia mixta. La lactancia a demanda al alta fue del 100% de los recién nacidos.
Discusión y conclusiones
En el hospital IHAN del estudio el porcentaje de lactancia materna exclusiva al alta fue elevado (87,5%). Además, siete de cada diez mujeres conocían la recomendación de mantener la lactancia materna exclusiva hasta los 6 meses de edad, siendo este resultado similar al del estudio de Delgado Noguera y Orellana (30). Sin embargo, había cierta confusión a la hora de contestar a la pregunta sobre la frecuencia de alimentación con lactancia materna, debido a que era escaso el porcentaje de mujeres que tenía claro que la lactancia materna debería ser a demanda. Por lo tanto, es importante que los profesionales sanitarios insistan sobre la necesidad de dar la lactancia materna a demanda durante la hospitalización y promover que las madres aprendan a eliminar los límites horarios (25).
Casi la mitad de las mujeres refieren haber tenido dificultades con el establecimiento de la lactancia materna, y prácticamente todas dicen haber obtenido ayuda por los profesionales sanitarios (enfermeras, matronas y auxiliares de Enfermería). En el estudio de Carvajal et al. (31), el personal enfermero también era el principal orientador sobre la lactancia.
 Por otro lado, en cuanto a los recursos informativos ofertados casi un 20% de las mujeres no contestó a esta pregunta. En el presente estudio llamó la atención el porcentaje bajo de mujeres que afirmó que se les había ofertado el taller de lactancia materna y los grupos de apoyo. Por ello, es importante mejorar en este sentido, ya que las intervenciones educativas antes o después del parto consiguen que las mujeres aumenten sus conocimientos sobre la LM y, por tanto, se favorezca su prevalencia (20,21).
Por otro lado, en cuanto a los recursos informativos ofertados casi un 20% de las mujeres no contestó a esta pregunta. En el presente estudio llamó la atención el porcentaje bajo de mujeres que afirmó que se les había ofertado el taller de lactancia materna y los grupos de apoyo. Por ello, es importante mejorar en este sentido, ya que las intervenciones educativas antes o después del parto consiguen que las mujeres aumenten sus conocimientos sobre la LM y, por tanto, se favorezca su prevalencia (20,21).
En el presente estudio se administró algún suplemento (leche artificial) en casi una tercera parte de los casos, en la mayoría de los mismos por petición materna, siendo los motivos más frecuentes que el recién nacido estaba muy demandante, muy irritable o bien era necesario para que descansara la madre. Este tipo de actuaciones puede dificultar que la progenitora aprenda adecuadamente el comportamiento de su hijo y las señales de hambre (32). Además, cuanto más tiempo esté el bebé al pecho materno, más satisfecho estará y la madre tendrá mayor descanso. Por otro lado, también es cierto que la petición de un suplemento por una madre que previamente ha sido debidamente informada y apoyada, debe ser atendida y respetada (32).
En este estudio, la mayoría de las mujeres tenía una situación laboral activa, y se observó que casi todas las madres se sintieron apoyadas por la familia. Hallazgo similar al del estudio de Navarro et al. (2), que concluyó que la duración de la LM exclusiva en mujeres trabajadoras podía verse favorecida si existía un buen apoyo familiar. En cuanto a la actitud de las madres sobre la lactancia materna, en este estudio predominó una actitud neutra, seguida de cerca de la actitud positiva hacia la lactancia materna. Este resultado es similar al obtenido en el estudio de Tomás Almarcha et al. (29) y al realizado por Aguilar Navarro et al. (33). Sin embargo, en otro estudio la actitud positiva hacia la lactancia materna era mayor (34). Esta medición de la actitud hacia la lactancia materna puede ayudar a discriminar a las mujeres que tengan mayor riesgo de abandonar la lactancia materna exclusiva antes de los seis meses y así poder iniciar medidas de apoyo.
En el estudio actual, casi la mitad de las mujeres demostró no tener un conocimiento adecuado en relación a la repercusión que alcohol ingerido por la madre pudiera tener sobre el lactante. Este dato es similar al encontrado en el estudio de Tomás Almarcha et al. (29). Este aspecto junto con otros relacionados con los componentes de la leche materna han de ser tenidos en cuenta en las charlas informativas a las madres, puesto que una mayoría han demostrado desconocimiento.
Una de las limitaciones a tener en cuenta en este estudio es que el tamaño muestral alcanzado fue reducido. Se desconoce la prevalencia de LM después del alta, dado que esta investigación no conllevó un seguimiento de las mujeres, por lo que, en futuras investigaciones, además de ampliar el tamaño de la muestra, sería conveniente realizar seguimiento por lo menos hasta los seis meses después del parto.
Como conclusiones se puede afirmar que las madres del estudio han demostrado un buen nivel de conocimiento en relación a los beneficios de la LM y se ha observado una alta prevalencia de lactancia materna exclusiva al alta hospitalaria. Los resultados son acordes a lo esperado en un hospital IHAN, aunque se han detectado áreas de mejora para futuras intervenciones.
Agradecimientos
A las madres, cuya participación ha sido fundamental para el desarrollo del estudio. A las enfermeras y técnicos en cuidados auxiliares de Enfermería de la planta de obstetricia, pediatría y neonatos por su colaboración en la captación y reclutamiento de las madres del estudio. A las supervisoras del Área Pediátrica y del Área Obstétrica por su apoyo. A Montserrat Solís Muñoz, Responsable de Investigación en Cuidados, por el asesoramiento metodológico, estadístico y en la redacción científica.
Financiación
Ninguna.
Conflicto de intereses
Ninguno.
Bibliografía
- Organización Mundial de la Salud (OMS). Lactancia materna exclusiva [internet]. [citado 21 dic 2017]. Disponible en: http://www.who.int/nutrition/topics/exclusive_breastfeeding/es/
- Navarro Estrella M, Duque López MX, Trejo y Pérez JA. Factores que influyen en el abandono temprano de la lactancia materna por mujeres trabajadoras. Salud Pública Mex. 2003; 45:276-84.
- Instituto Nacional de Estadística [web]. Determinantes de Salud (sobrepeso, consumo de fruta y verdura, tipo de lactancia, actividad física, cuidados en el entorno familiar). [citado 21 dic 2017]. Disponible en: http://www.ine.es/ss/Satellite?L=es_ES&c=INESeccion_C&cid=1259926457058&p=1254735110672&pagename=ProductosYServicios%2FPYSLayout
- Olivares Grohnert M, Buñuel Álvarez JC. La lactancia materna reduce el riesgo de ingreso hospitalario por gastroenteritis e infección respiratoria de vías bajas en países desarrollados. Evid Pediatr. 2007; 3:68.
- Gregory KE, Samuel BS, Houghteling P, Shan G, Ausubel FM, Sadreyev RI, Walker WA. Influence of maternal breast milk ingestion on acquisition of the intestinal microbiome in preterm infants. Microbiome. 2016; 4(68).
- Hair AB, Peluso, AM, Hawthorne KM, Perez J, Smith DP, Khan JY, et al. Beyond Necrotizing Enterocolitis Prevention: Improving Outcomes with an Exclusive Human Milk-Based Diet. Breastfeeding Medicine. 2016; 11(2):70-4.
- Bachrach VR, Schwarz E, Bachrach LR. Breastfeeding and the risk of hospitalization for respiratory disease in infancy: a metaanalysis. Arch Pediatr Adolesc Med. 2003; 157:237-43.
- De Kroon ML, Renders C, Buskermolen MP, Van Woume JP, Van BuurenS, Hirasing RA. The Terneuzen Birth Cohort. Longer exclusive breastfeeding duration is associated with leaner body mass and a healthier diet in young adulthood. BMC Pediatrics. 2011; 11(33).
- Wallby T, Lagerberg D, Magnusson M. Relationship Between Breastfeeding and Early Childhood Obesity: Results of a Prospective Longitudinal Study from
Birth to 4 Years. Breastfeed Med. 2017; 22(1):48-53. - Harder T, Bergmann R, Kallischnigg G, Plagemann A. Duration of Breastfeeding and Risk of Overweight: A Meta-Analysis. American Journal of Epidemiology. 2005; 162(5).
- Roqers SL, Blissett J. Breastfeeding duration and its relation to weight gain, eating behaviours and positive maternal feeding practices in infancy. Appetite. 2017; 108:399-406.
- Scoccianti C, Key TJ, Anderson AS, Armaroli P, Berrino F, Cecchini M, et al. European Code against Cancer 4th edition: Breastfeeding and cancer. Cancer Epidemiology. 2015; 39:101-6.
- Gigante D, Victora CG, Barros FC. Breast-feeding has a limited long-time effect on anthropometry and body composition of Brazilian mothers. J Nutr. 2001; 131:78-84.
- Yang L, Jacobsen KH. A systematic review of the association between breastfeeding and breast cancer. J Women Health. 2008; 17:1635-45.
- Aguilar Cordero MJ, González Jiménez E, Álvarez Ferre J, Padilla López CA, Mur Villar N, García López PA, et al. Lactancia materna: un método eficaz en la prevención del cáncer de mama. Nutr Hosp. 2010; 25(6):954-8.
- Gwinn ML, Lee NC, Rhodes PH, Layde PM, Rubin GL. Pregnancy, breast feeding, and oral contraceptives and the risk of epithelial ovarian cancer. J Clin Epidemiol. 1990; 43(6):559-68.
- Ness RB, Grisso JA, Cottreau C, Klapper J, Vergona R, Wheeler JE, et al. Factors related to inflammation of the ovarian epithelium and risk of ovarian cancer. Epidemiology. 2000; 11:111-7.
- Whittemore AS, Harris R, Itnyre J. Collaborative Ovarian Cancer Group. Characteristics relating to ovarian cancer risk: Collaborative analysis of 12 US case-control studies. Am J Epidemiol. 1992; 136:1184-203.
- Hostalot Abás AM, Sorní Hubrecht A, Jovaní Roda L, Rosal Roig J, Mercé Gratacòs J, Iglesias Niubò J, et al. Lactancia materna en el sur de Cataluña. Estudio de los factores socioculturales y sanitarios que influyen en su elección y mantenimiento. An Esp Pediatr. 2001; 54(3):297-302.
- Estrada Rodríguez J, Amargós Ramírez J, Reyes Domínguez B, Guevara Basulto A. Intervención educativa sobre lactancia materna. AMC [internet]. 2010. [citado 21 dic 2017]; 14(2). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1025-02552010000200009&lng=es
- Escalona M, Varón M, Evies A, Sanmiguel F, Vargas Y, Guerra A. Efectos de un programa educativo en los conocimientos, creencias y práctica sobre la lactancia materna. Salus [internet]. 2012 [citado 21 dic 2017]; 16(1):23-32. Disponible en: http://www.scielo.org.ve/scielo.php?script=sci_arttext&pid=S1316-71382012000100005&lng=es
- Organización Mundial de la Salud (OMS). Lactancia materna [internet]. [citado 21 dic 2017]. Disponible en: http://www.who.int/topics/breastfeeding/es/
- Borre YM, Cortina C, González G. Lactancia materna exclusiva: ¿la conocen las madres realmente? Rev Cuid. [internet] 2014 [citado 21 dic 2017]; 5(2):723-30. Disponible en: http://dx.doi.org/10.15649/cuidarte.v5i2.84
- Aznar FE, Salazar E, Delgado X, Cani T, Cluet de Rodríguez I. Evaluación del conocimiento de las madres sobre lactancia materna. Estudio multicéntrico en las áreas metropolitanas de Caracas y Maracaibo. Arch Venez Pueric Pediatr. 2009; 72(4):118-22.
- Medina López R, Doncel Molinero D, Reyes Alvarado S, Álvarez Aldeán J, Morales Asensio JM. Prevalencia de la lactancia materna y factores asociados a la adherencia prolongada. Metas Enferm 2011; 14(8):16-22.
- Gorrita Pérez RR, Brito Linares D, Ravelo Rodríguez Y, Ruiz Hernández E. Conocimientos de futuras madres sobre la lactancia materna y sus ventajas. Rev Ciencias Médicas 2014; 20(1):77-88.
- Fautsch-Macías Y, Glasauer P (eds.). Guidelines for assessing nutrition-related Knowledge, Attitudes and Practices [internet]. Roma: Food and Agriculture Organization of the United Nations; 2014 [cited 22 dic 2017]. Available from: http://www.fao.org/docrep/019/i3545e/i3545e.pdf
- De la Mora A, Rusell DW. The Iowa Infant Feeding Attitude. Scale: Analysis of reliability and validity. J Appl Soc Psychol.1999; 29(11):2362-80.
- Tomás Almarcha R, Oliver Roig A, Richart Martínez M. Reliability, validity and reduced Spanish version of the Iowa Infant Feeding Attitude Scale (IIFAS). J Obstet Gynecol Neonatal Nurs. 2016; 45(5):e26-e40.
- Delgado Noguera M, Orellana JJ. Conocimientos maternos sobre conductas óptimas de lactancia. Rev Colomb Obstet Ginecol. 2004; 55(1):9-17.
- Carvajal R, Mateus SJC, Cabrera AG. Conocimientos acerca de la lactancia materna en el Valle del Cauca, Colombia. Rev Fac Nac Salud Pública. 2003; 21(1):27-41.
- Grupo de trabajo de la Guía de Práctica Clínica sobre lactancia materna. Guía de Práctica Clínica sobre lactancia materna. País Vasco: Ministerio de Sanidad, Servicios Sociales e Igualdad. Agencia de Evaluación de Tecnologías Sanitarias del País Vasco-OSTEBA; 2017.
- Aguilar Navarro HJ, Coronado Castilleja A, Gómez Hernández OJ, Cobos Aguilar H. Adaptación de la Iowa Infant Feeding Attitude Scale en población mexicana. Acta Pediatr Mex. 2016; 37(3):149-58.
- Jácome A, Jiménez R. Validación de la Iowa Infant Feeding Attitude Scale. Pediatr. 2014; 47(4):77-82.



